甲状腺がんの症状とは?見逃しやすいサインと早期発見のポイント
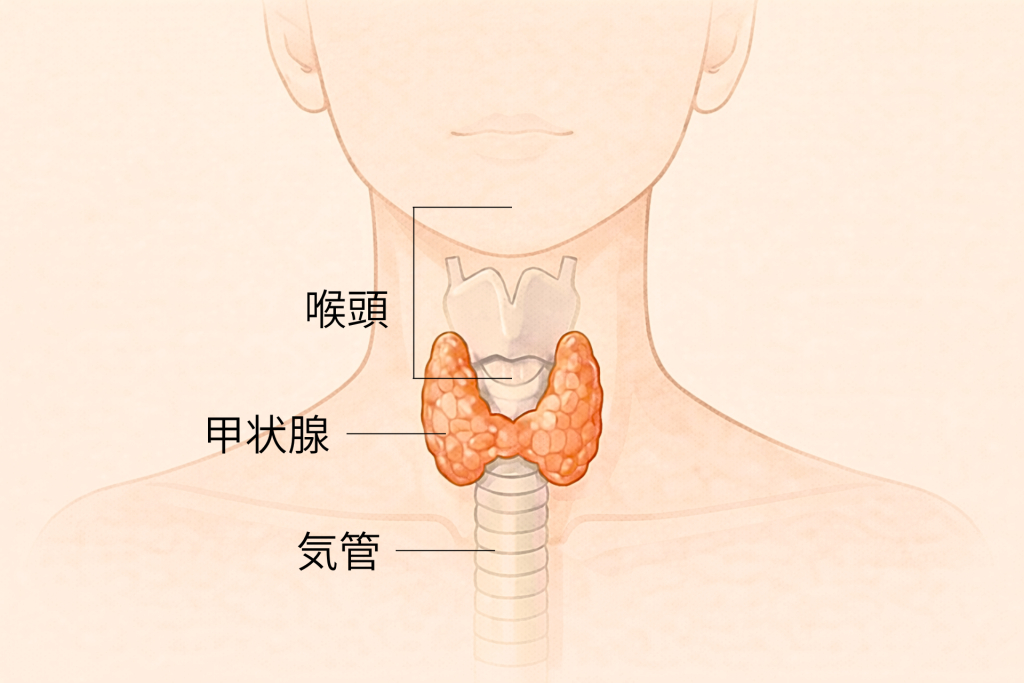
首にしこりがあることに気づいても、痛みや強い違和感がなければ、しばらく様子を見てしまう方は少なくありません。
しかし、首のしこりは、甲状腺の病気が関係している可能性があるサインのひとつです。
なかには、見た目や自覚症状だけでは判断が難しいケースもあり、自己判断が不安につながることもあるでしょう。
本記事では、甲状腺がんの種類ごとに現れやすい症状を整理し、どのような変化に注意すべきかを解説します。
甲状腺がんの種類別症状
乳頭がん
| ステージ | 主な症状 | 補足 |
| Ⅰ | 首のしこり(痛みなし) | 自覚症状が少なく、健診や偶然で見つかることが多い |
| Ⅱ | しこりが大きくなる | 痛みは少ないが、触れて気づくことがある |
| Ⅲ | 声のかすれ、飲み込みにくさ | 神経や気管への圧迫による症状 |
| Ⅳ | 首全体の腫れ、息苦しさ | リンパ節転移が進行した状態 |
乳頭がんは、甲状腺がん全体の約80〜90%を占める、最も多いタイプです。
比較的進行がゆるやかで、初期には自覚症状がほとんどみられません。
初期の段階では、首のしこりとして触れることがありますが、痛みや強い違和感を伴わない場合が多いです。
そのため、健診や他の病気の検査をきっかけに、偶然見つかることもあります。
進行すると、しこりの増大に伴って声のかすれや飲み込みにくさが現れることがあります。
これは、声帯神経や気管が圧迫されることによって生じる症状です。
さらに進んだ段階では、首全体の腫れや息苦しさがみられる場合もあります。
リンパ節転移が進行した状態では、症状が日常生活に影響することもあります。
濾胞がん
| ステージ | 主な症状 | 補足 |
| Ⅰ | 首のしこり(やや硬い) | ゆっくり大きくなるが痛みはほとんどない |
| Ⅱ | 首の腫れ・違和感 | 圧迫感が出始める |
| Ⅲ | 声のかすれ、飲み込みにくさ | 周囲組織への圧迫 |
| Ⅳ | 骨の痛み、咳や息切れ | 肺・骨転移による症状 |
濾胞がんは、血行性に肺や骨へ転移しやすい特徴があります。
初期の段階では、痛みを伴わない首のしこりとして現れることが多く、自覚症状がほとんどみられません。
進行に伴い、腫瘍の増大によって首の圧迫感や声のかすれが出現する場合があります。
これらは、周囲の組織が影響を受けることで生じる症状です。
さらに進んだ段階では、原因がはっきりしない骨の痛みや、咳、息切れといった症状が現れることがあります。
髄様がん
| ステージ | 主な症状 | 補足 |
| Ⅰ | 首のしこり | 痛みが少なく、偶然見つかることもある |
| Ⅱ | 声のかすれ | 圧迫による神経症状 |
| Ⅲ | 飲み込みにくさ、首の違和感 | 周囲組織への浸潤 |
| Ⅳ | 下痢、顔のほてり | ホルモン過剰分泌による全身症状 |
髄様がんは、ホルモンの一種であるカルシトニンを分泌する性質をもつ甲状腺がんです。
そのため、首のしこりや声のかすれといった局所症状に加えて、全身に影響する症状が現れることがあります。
慢性的な下痢や顔のほてり、発汗などがみられる場合もあり、一見すると甲状腺の病気とは結びつきにくい症状が組み合わさる点が特徴です。
未分化がん
| 区分 | 主な症状 | 補足 |
| 発症時 | 首の急な腫れ、痛み | 数週間で急速に増大する |
| 進行期 | 声のかすれ、息苦しさ | 気管圧迫による呼吸障害 |
| 末期 | 強い痛み、飲み込み困難、全身衰弱 | 他臓器への浸潤による重い症状 |
未分化がんは、他の甲状腺がんと比べて進行が非常に速いタイプです。
数週間で首が急に腫れる、強い痛みが出るなど、短期間で症状が大きく変化することがあります。
進行に伴い、息苦しさや声のかすれ、飲み込みにくさがみられる場合もあるでしょう。
末期には全身衰弱などの重い症状が現れることもあります。
甲状腺がんが症状に出にくい理由
痛みが出にくい
甲状腺は、痛みを感じる神経が比較的少ない臓器です。
そのため、がんがあっても痛みとして自覚されにくく、首にしこりがあっても異常と感じない場合があります。
進行がゆるやか
甲状腺がんの中でも、特に乳頭がんは進行がゆるやかなことが多いです。
数年から10年以上かけて少しずつ大きくなることもあり、症状の変化に気づきにくい場合があります。
機能異常が少ない
甲状腺がんでは、甲状腺ホルモンの分泌に大きな異常が出ないことも少なくありません。
そのため、TSH(甲状腺の働きを調整するホルモン)やFT3・FT4(甲状腺から分泌されるホルモン)の血液検査が正常範囲であっても、がんを完全に否定できない場合があります。
甲状腺がんと症状が似ている病気
甲状腺腫
甲状腺腫は、甲状腺にしこりや腫れが生じる状態を指します。
多くの場合は痛みを伴わず、時間をかけてゆっくりと大きくなることが特徴です。
見た目や触った感触だけでは、甲状腺がんとの区別が難しいケースもあります。
そのため、首のしこりがある場合には、経過や大きさの変化を含めて慎重に評価する必要があります。
バセドウ病
バセドウ病は、甲状腺ホルモンが過剰に分泌されることで起こる病気です。
首の腫れに加えて、動悸や手の震え、体重減少といった症状が現れることがあります。
甲状腺がんとは異なり、しこりそのものよりも全身症状が目立つ点が特徴です。
ただし、首の腫れを自覚する点では共通しており、症状だけで判断することは容易ではありません。
甲状腺がんとこれらの病気は、見た目や自覚症状が似ている場合があります。
そのため、超音波検査などを用いた評価が重要になります。
甲状腺がんの症状を見逃さないために
甲状腺がんは、自覚症状が乏しいまま経過することが多く、症状だけを手がかりに早期に気づくことは簡単ではありません。
そのため、発見のきっかけとして、健康診断や検診が果たす役割は重要です。
近年、健康診断や検診での超音波検査により、甲状腺の異常が発見されることが増えています。
自覚症状がない状態でも、検査をきっかけに甲状腺のしこりや腫れが指摘される場合があります。
検診を受けているかどうかにかかわらず、首の状態や体調に変化がないかを把握しておくことも大切です。
次のような変化が続いていないかを確認してみてください。
- 首のしこりが2週間以上続いている
- しこりが徐々に大きくなっている
- 声のかすれが長く続いている
- 飲み込みにくさや息苦しさを感じる
- 首の症状に加えて、下痢や骨の痛みがある
- 急激な首の腫れや痛みが出現した
検診による確認と、こうした症状の変化の把握をあわせて行うことで、甲状腺がんの見逃しを防ぐことにつながります。
症状が軽く、判断に迷う段階であっても、状況を整理しておくことが重要でしょう。
千葉内科在宅・美容皮膚科クリニックでできること
千葉内科在宅・美容皮膚科クリニックでは、首のしこりや違和感があり、どこに相談すべきか判断に迷っている方の診察を行っています。
症状や経過を丁寧に伺い、現在の状態を整理したうえで、今後必要となる対応を検討します。
診察では、首の状態を中心に視診や触診を行い、症状の出方や変化について確認します。
必要に応じて血液検査を行い、甲状腺の状態を評価することもあります。
診察や検査の結果、より専門的な検査や治療が必要と判断した場合には、内分泌内科や外科などの専門医療機関へ紹介します。
まとめ
甲状腺がんは、痛みや強い自覚症状が出にくく、気づかないまま経過することがあります。
首のしこりや違和感について判断に迷う場面も、決して少なくありません。
甲状腺がんを早期に発見するためには、定期的な検診を受けることが大切です。
また、検診の有無にかかわらず、首にしこりや腫れなどの変化がないかを意識しておくことも重要になります。
大腸がんの初期症状と見逃しやすいサイン|ステージ別治療法と注意点を解説
大腸がんは、比較的身近ながんのひとつであり、年齢や生活習慣によって発症リスクが高まるとされています。
初期のうちは自覚症状が乏しく、気づかないまま進行してしまうケースも少なくありません。
一方で、早期発見や適切な治療によって、予後の改善が期待できる病気でもあります。
本記事では、大腸がんの特徴や症状、検査方法などについて解説します。
大腸がんは初期症状に気づきにくい
大腸がんは、腫瘍が小さい段階では腸の通り道を大きく妨げないため、痛みや便通異常などの症状がほとんど現れません。
症状が出るタイミングは、腫瘍が大きくなった、あるいは病気が進行した段階であることが多いとされています。
症状が現れてから発見された場合、以下などの理由から治療の負担が大きくなることがあります。
- 手術の範囲が大きくなる
- 抗がん剤治療が必要になる
- 人工肛門(ストーマ)が必要になる可能性がある
大腸がんの症状
初期(ステージ0〜I)
初期の大腸がんでは、症状が現れる場合でもごく軽度で、以下などの変化にとどまることが多いとされています。
- 便が細くなる
- 便通のわずかな変化
- 軽度の疲れ
これらはいずれも日常的な体調変化と区別しにくく、見過ごされやすい傾向があります。
進行(ステージII〜IV)
便通異常
腫瘍によって腸の内腔が狭くなると、以下などの便通異常がみられることがあります。
- 便秘が続く
- 下痢と便秘を繰り返す
- 細い便(鉛筆状)
- 便が出きらない感覚(残便感)
なかでも便が細くなる変化は、特徴的なサインのひとつとされています。
血便・粘液便
血便は痔と誤認されやすく、受診が遅れる原因になりやすい症状です。
血液の色は、鮮やかな赤、暗い赤、黒っぽい色などさまざまです。
右側の大腸に腫瘍がある場合は出血に気づきにくく、鉄欠乏性貧血として発見されることもあります。
腹痛・膨満感
腫瘍によって便やガスの通過が妨げられると、腹部の張りや痛みが生じます。
腫瘍の位置によって痛みの性質が異なり、右側(盲腸〜上行結腸)では鈍い痛み、左側(下行結腸〜S状結腸)では比較的強い痛みを感じることがあるとされています。
体重減少
がん細胞による代謝異常やエネルギー消耗の影響で、意図しない体重減少がみられることがあります。
貧血
腫瘍からの出血が続くと鉄分が失われ、赤血球が十分に作れなくなることで鉄欠乏性貧血を起こしやすくなります。
赤血球が減ると全身に運ばれる酸素量が低下するため、以下などの症状を伴うことがあります。
- 疲れやすさ
- 動悸
- めまい
便が詰まる(腸閉塞)
腫瘍によって腸の通過が高度に妨げられると、便やガスが滞留し、以下などの緊急性の高い症状が現れることがあります。
- 激しい腹痛
- 嘔吐
- 便が出ない
この状態は腸閉塞(イレウス)と呼ばれ、緊急手術が必要になる場合があります。
大腸がんの発症傾向
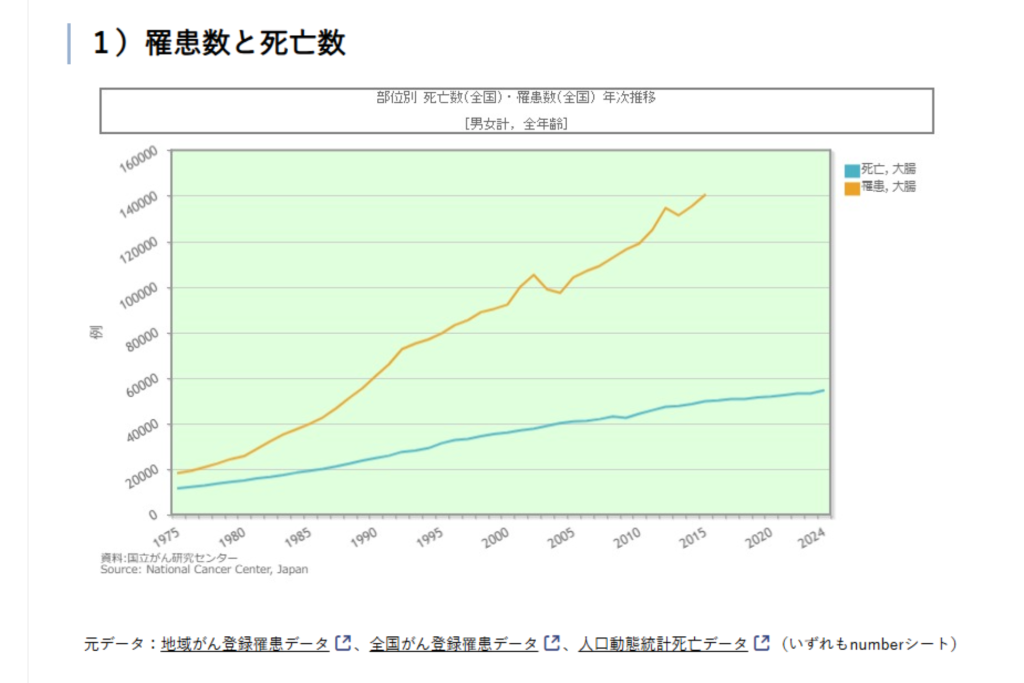
国立がん研究センターの統計によると、大腸がんは日本で最も罹患数の多いがんです。
年間の新規患者数は約15万人にのぼり、死亡数も約5万人と高い水準にあります。
特に女性では、がんによる死亡原因の上位を占めており、決して珍しい病気ではありません。
大腸がんが増えている背景には、食生活や生活習慣の変化が関係していると考えられています。
例えば、赤肉や加工肉の摂取が多い食事、運動不足、肥満などは、発症リスクを高める要因のひとつです。
また、大腸がんは加齢とともに発症リスクが高まる傾向があり、40代後半から増加し、60〜70代で発症のピークを迎えます。
ただし近年は若年層での発症も報告されており、家族歴がある方や生活習慣に不安がある方は、年齢にかかわらず注意が必要です。
大腸がんの検査と診断
便潜血検査
便潜血検査は、2日分の便を採取し、目に見えない微量の血液が含まれていないかを調べる検査です。
自覚症状がない段階でも異常を検出できるため、検診として広く用いられています。
感度は約70〜80%、特異度は90%以上とされており、比較的精度の高い検査です。費用や身体的負担が少なく、毎年受けやすい点も特徴といえます。
ただし、陽性であっても必ずしも大腸がんとは限らず、痔や腸の炎症によって反応する場合もあります。
大腸内視鏡
便潜血検査が陽性となった場合、精密検査として大腸内視鏡検査か必要になります。
大腸内視鏡検査は、肛門から内視鏡を挿入し、大腸の粘膜を直接観察する検査です。
がんやポリープを視認できるだけでなく、必要に応じてその場で切除や組織採取を行うことが可能です。
小さなポリープの段階で発見できれば、内視鏡治療のみで完結するケースもあり、早期発見・早期治療につながります。
また、採取した組織を病理検査に提出することで、診断を確定させることができます。
日本は内視鏡診療の技術水準が高く、検査および治療の精度が高い点も特徴です。
CT・MRI・PETなどの画像診断
画像検査は、がんの広がりや転移の有無を評価する目的で行われます。
CT検査は、肝臓や肺などの遠隔転移を確認する際に用いられます。
MRI検査は、特に直腸がんにおいて腫瘍の深達度や周囲臓器との関係を詳しく評価するのに有用です。
PET-CT検査は、全身の転移や再発の有無を調べる補助的な検査として利用されます。
腫瘍マーカー(CEAなど)
CEAは大腸がんで上昇することのある腫瘍マーカーですが、単独で診断を確定する目的には使用されません。
主に、治療後の経過観察や再発の早期発見を目的として活用されます。
大腸がんの治療法
ステージごとの治療法一覧
| ステージ | 主な病変の特徴 | 主な治療法 |
| ステージ0 | がんが粘膜内にとどまるごく早期 | 内視鏡による切除(ポリープ切除など) |
| ステージI | がんが粘膜下層まで及ぶ段階 | 外科手術(がんと周囲組織の切除) |
| ステージII | がんが腸の壁の深い層まで進行 | 外科手術+再発リスクに応じた薬物治療 |
| ステージIII | リンパ節に転移がある段階 | 手術+術後の抗がん剤治療 |
| ステージIV | 他臓器に転移がある段階 | 薬物治療を中心に、状態により手術を検討 |
直腸がん治療の特徴
直腸は骨盤の中にありスペースが狭く、治療が難しい部位です。
標準治療としてTME(全直腸間膜切除術)が行われています。
手術にあたっては、神経温存や肛門温存の技術が重要です。
また、化学放射線療法が用いられることもあり、欧米では根治的治療として高いエビデンスが示されています。
日本でも適応が拡大してきました。
分子標的薬・免疫療法
RAS野生型では抗EGFR抗体(セツキシマブなど)が有効とされます。
MSI-Highの症例では免疫チェックポイント阻害薬(ペムブロリズマブ等)が著効する場合があります。
遺伝子解析の進展により、治療成績が大きく改善する時代になりました。
大腸がん予防に関する科学的根拠
食物繊維(予防効果が確実)
食物繊維の摂取量が多い群では、大腸がんの発症リスクが10〜20%低下すると報告されています。
腸内細菌叢の改善や便通の促進、発がん物質の希釈などが関与していると考えられています。
赤肉・加工肉(発がん性あり)
WHO(IARC)は加工肉を「発がん性あり(Group 1)」に分類しています。
赤肉も「発がん性の可能性あり(Group 2A)」とされており、摂取量が増えるほどリスクが高まる傾向があります。
運動習慣
週150分程度の中等度運動を行うことで、大腸がんの発症リスクが20〜30%低下する可能性が示されています。
禁煙・節酒
喫煙は腺腫の発生率を高め、大腸がんのリスク上昇につながります。
飲酒についても、摂取量が増えるほどリスクが高まることが知られています。
千葉内科・在宅クリニックでできること
当院では、大腸がんに関連する以下の対応が可能です。
- 貧血・体重減少などの精査(必要に応じて便潜血検査)
- 内視鏡検査が必要な場合の迅速な紹介
- 在宅医療中の大腸がん治療に関する相談
- 大腸がん患者を含む緩和ケア
- 大腸がん術後のフォローアップ
- 生活習慣の指導(栄養・運動・禁煙)
症状がなくても、「40歳を過ぎたら一度は大腸がん検診」が推奨されています。
まとめ
大腸がんは、早期のうちに対応できれば治療の選択肢が広がる疾患です。
一方で、初期症状が乏しく、気づかないまま進行するケースも少なくありません。
「少し気になる症状がある」「検診をしばらく受けていない」と感じた場合は、早めに受診や検査を検討することが大切です。
日頃の生活習慣を見直すことに加え、定期的な検診を取り入れることで、将来的なリスク低減につながります。
参考文献
国立がん研究センター がん情報サービス:大腸がん(統計・罹患数)
IARC Monographs on the Evaluation of Carcinogenic Risks to Humans
口唇ヘルペスの治療法を医師が解説|放置のリスクと回復を早めるポイント
「唇がピリピリすると思ったら、水ぶくれが出てきた…」
「疲れるといつも同じ場所にヘルペスができる」
こういった症状の多くは、口唇ヘルペス(単純ヘルペスウイルス1型:HSV-1)によるものです。
口唇ヘルペスはとても身近な病気で、日本人の多くが子どもの頃までにウイルスに感染していると言われています。
本記事では口唇ヘルペスの治療法や早く治すためのポイント、似ている病気などについて解説します。
口唇ヘルペスの治療法
基本となる治療は「抗ウイルス薬」です。
「細菌」に効く抗生物質とは違い、ヘルペスウイルスの増殖を抑える専用のお薬を使います。
抗ウイルス薬の内服治療
もっとも効果が高く、標準的な治療 が「飲み薬(内服)」です。
代表的な薬は以下のようなものです。
- アシクロビル(ゾビラックス®など)
- バラシクロビル(バルトレックス®)
- ファムシクロビル(ファムビル®)
これらは、ウイルスが増えるのに必要な酵素を邪魔することで、ウイルスの増殖スピードを抑え、症状が軽く短く済むようにする作用があります。
内服薬がおすすめな人
- 痛みが強い
- 水ぶくれの範囲が広い
- 初めての発症でつらい
- くり返し再発して日常生活に支障がある
- 免疫力が落ちている(糖尿病・ステロイド内服・がん治療中など)
上記に該当する方は、塗り薬だけよりも内服を併用した方がメリットが大きいことが多いです。
抗ウイルス薬の外用治療(塗り薬)
比較的「軽い」「範囲が狭い」口唇ヘルペスでは、外用の抗ウイルス薬(塗り薬) だけで様子を見ることもあります。
代表的な処方薬(医療機関で処方)は以下などがあります。
- アラセナ-A軟膏/クリーム(ビダラビン)
- ゾビラックス軟膏(アシクロビル)
市販薬(再発時の使用を想定した第1類医薬品)では、以下などです。
- アラセナS軟膏/クリーム
- アクチビア軟膏(アシクロビル)
- ヘルペシアクリーム
外用薬だけでもある程度の効果は見込めますが、初感染や症状が強い場合は「内服+外用」の併用が望ましいとされています。
再発をくり返す場合の「予防内服(抑制療法)」
「年に何度もヘルペスが出て困っている」という方には、再発を防ぐための内服治療(抑制療法) という選択肢もあります。
海外のガイドラインでは、以下などを数ヶ月以上続けることで、再発回数を大きく減らせたという報告があります。
- バラシクロビル 500mg 1日1回
- アシクロビル 400mg 1日2回
日本でも、年に6回以上再発する。大事な予定がある。といったケースでは、皮膚科・内科で相談のうえ検討されることがあります。
関連記事:口唇ヘルペスを最短で治すには?おすすめの市販薬を紹介!
口唇ヘルペスを早く治すためのポイント
治療のメインはあくまで抗ウイルス薬ですが、生活面の工夫で回復速度や再発頻度が変わります。
とにかく「早く」治療を始める
- ピリピリ
- チクチク
- かゆい
といった違和感が出た時点が、治療スタートのベストタイミングです。
内服薬、外用薬どちらも、このタイミングで治療を開始することでコントロールが一気にしやすくなります。
多くのガイドラインでも「発症からできるだけ早く(目安として5日以内)」の開始が推奨されています。
体調管理・免疫ケアをする
口唇ヘルペスの再発のきっかけとして多いのは、以下など、「免疫力が落ちている状態」です。
- 強い疲労・睡眠不足
- 風邪・発熱
- 過度のストレス
- 生理、ホルモンバランスの変化
ヘルペスが出たということは、「体が疲れているサイン」と考えて、いつもよりしっかりと休むことを意識してバランスの良い食事をとりましょう。
アルコールや喫煙を控えることも重要です。
患部に触れない・広げない
口唇ヘルペスの水ぶくれの中には、大量のウイルス が含まれています。
指でさわる、水ぶくれを潰す、掻きむしるなどをすると、他の部位(鼻の周り・顎・目の周り)や周囲の人へうつしてしまう原因になります。
患部を触ってしまった場合、すぐに石鹸で手洗いを行い感染を広げないようにしましょう。
特に 乳幼児・妊婦・免疫不全の方 にはうつさないよう、より慎重な対応が必要です。
紫外線・物理的刺激を避ける
冬の乾燥や冷たい風、日焼け、マスクなどによるこすれなども、再発のきっかけになりやすいとされています。
可能であれば、SPF入りのリップクリームや帽子、日傘などを活用して刺激を減らしておくと、再発予防にもつながります。
関連記事:免疫力を高める方法や食べ物について|低下してしまう原因も解説
口唇ヘルペスと似ている病気との違い
口唇ヘルペスは見た目が似ている皮膚トラブルと混同されやすく、「本当にヘルペスなのか?」と迷うことがあります。
ここでは、代表的な疾患と口唇ヘルペスとの違いを整理します。
| 病気名 | 場所 | 見た目 | 痛み |
| 口唇ヘルペス | 唇・唇の周囲・口元 | 小さな水ぶくれ(水疱)が複数まとまって現れ、破れてかさぶたになる | ピリピリ・チクチクする前兆があり、触れると痛みが出る |
| 口内炎 | 唇の内側・頬の内側・舌の側面など口の中 | 白〜黄色っぽい浅い潰瘍で、えぐれた傷のように見える | しみるような痛みが出やすい |
| 口角炎 | 口角(口の端) | 赤み・ひび割れ・ただれ・かさぶた | 口を開けると痛むことがある |
| ニキビ | 口元・唇の周囲の皮膚 | 赤く腫れた発疹や白い膿を伴うことがある | 押すと痛むことがある |
| 帯状疱疹 | 口元を含む顔・体の片側 | 赤い発疹や水疱が帯状に並ぶことがある | ヒリヒリ・ズキズキとした強い痛みを伴うことがある |
口内炎
口内炎は口の中にできる潰瘍性の炎症で、ヘルペスのような水ぶくれが集まって現れることはありません。
また、主な原因はストレスや免疫低下、口腔内の傷などで、ウイルス感染ではないケースが多い点も特徴です。
関連記事:口内炎に効くおすすめの市販薬ランキング|選ぶときのポイントや治らない場合の対応は?
口角炎
口角炎は、口の端に赤みやひび割れが生じる炎症で、乾燥や細菌・真菌感染、栄養不足などが原因となることがあります。
ヘルペス特有のピリピリした前兆や水疱の多発が起こりにくい点が違いです。
ニキビ
ニキビは毛穴の詰まりや皮脂分泌の乱れが原因で生じる皮膚トラブルです。
ヘルペスのように小さな水疱がまとまって現れることはなく、前兆症状も出にくい点が見分けるポイントです。
帯状疱疹
帯状疱疹は、水ぼうそうのウイルスが再活性化して起こる疾患で、顔や体の片側に沿って発疹や水疱が帯状に現れるのが特徴です。
口唇ヘルペスと異なり、広い範囲に痛みを伴う発疹が出やすく、痛みが強く長引くケースがある点が鑑別のポイントになります。
関連記事:帯状疱疹の前兆や初期症状とは?治療やヘルペスとの違いについて
口唇ヘルペスのよくある質問
Q.口唇ヘルペスは人へうつりますか?
A.はい、うつります。
主な感染経路は、唾液や水ぶくれの中身が相手の粘膜や傷口に触れることです。
例えば、キスをする、同じ食器を使う、タオルやリップクリームを共用するといった行為は、感染リスクを高めます。
特に水ぶくれがある時期はウイルス量が多く、最も感染しやすいタイミングです。
一方で、かさぶたになり完全に乾いた段階では、感染力はかなり低くなります。
Q.口唇ヘルペスになった場合、市販薬を使用して問題ないですか?
A.過去に医師から口唇ヘルペスと診断されており、「いつもの再発」と自覚できる軽症の場合は、市販の抗ウイルス外用薬を使用して様子を見るという選択肢もあります。
ただし、次のような場合は自己判断で市販薬のみに頼らず、医療機関の受診が推奨されます。
- 初めてヘルペスのような症状が出た場合
- 痛みが強い、または症状の範囲が広い場合
- 目・鼻の中・性器など、デリケートな部位に症状が及んでいる場合
- 1〜2週間経っても改善がみられない場合
- 持病などで免疫力が低下している場合
- 妊娠中・授乳中で不安がある場合
市販薬は「再発時の軽症例」を前提とした対処が中心です。
そのため、一度は医療機関で正確な診断を受けておくことが望ましいといえます。
Q.口唇ヘルペスはどのくらいで治りますか?
A.口唇ヘルペスは、ピリピリとした違和感から始まり、水ぶくれができ、その後かさぶたになって治癒するという経過をたどることが一般的です。
症状の進み方には個人差がありますが、典型的には次のような流れになります。
ピリピリ・違和感が出る段階が1日ほど続き、その後2〜3日程度で水ぶくれが現れます。
水ぶくれが破れてびらんになる時期が数日続き、かさぶたが形成されてから3〜7日ほどで落ち着いていきます。
全体として、治癒までに1〜2週間程度かかるケースが多いとされています。
抗ウイルス薬を早めに使用すると、痛みのピークが軽くなったり、かさぶたになるまでの期間がやや短くなったりする可能性があります。
Q.妊娠中・子どもに口唇ヘルペスが出たときは?
A.妊娠中に口唇ヘルペスが出た場合、胎児に直接影響することはまれとされています。
ただし、発熱が続く、全身のだるさが強いなど体調不良がある場合は、産科や内科で相談することが望ましいといえます。
抗ウイルス薬の使用については、妊娠週数や全身状態を踏まえたうえで医師が判断します。
子どもの場合、初感染では発熱を伴う歯肉口内炎を発症し、口の中の痛みが強くなることがあります。
痛みのために食事や水分摂取が難しくなっている場合は、早めに医療機関を受診してください。
新生児(生後1か月未満)の場合は重症化リスクが高いため、口唇ヘルペスが疑われる症状がある場合は速やかに受診が必要です。
千葉内科・在宅クリニックでできること
千葉内科・在宅クリニックでは、口唇ヘルペスに対して診察から治療、再発予防まで幅広く対応しています。
口唇ヘルペスが疑われる症状については、診察および鑑別診断を行い、必要に応じて抗ウイルス薬の内服薬や外用薬を処方します。
再発をくり返す方には、生活習慣の見直しや予防内服に関する相談も可能です。
また、目や性器など他の部位に症状が及んでいる可能性がある場合には、専門診療科への紹介を行います。
がん治療中やステロイド内服中など、免疫力が低下している方については、全身状態を踏まえたうえで慎重に評価・対応します。
在宅療養中の方に対しても、口唇ヘルペスの治療や疼痛管理を含めたサポートが可能です。
「これが本当にヘルペスかどうか自信がない」
「市販薬を使ってみたものの、なかなか改善しない」
といった場合も、遠慮なくご相談ください。
まとめ
口唇ヘルペスは、症状の出方や再発の頻度によって、対処の仕方が変わる病気です。
「いつものことだから」と自己判断で済ませてしまう方も少なくありませんが、症状が長引く場合や、これまでと違う経過をたどる場合には、医師の判断を仰ぐことが安心につながります。
また、体調や生活習慣、ストレスなどが症状に影響することもあるため、治療だけでなく日常の過ごし方を見直すことも、再発予防の一助になります。
「本当にヘルペスなのか迷っている」「市販薬で改善しない」と感じたときは、無理に我慢せず、専門家に相談することを検討してみてください。
引用・参考文献
- Ocampo JVCS, et al. Clinical guidelines for herpes labialis: recommendations for diagnosis and management. 2024.PMC
- UpToDate. Treatment and prevention of herpes simplex virus type 1 in immunocompetent adolescents and adults. Updated 2024.UpToDate
- anamne「口唇ヘルペスに効く市販薬」おうち病院
- 丸岡医院 皮膚科「口唇ヘルペスの症状・治療・予防法」医療法人 丸岡医院
- 厚生労働省 抗ウイルス剤関連資料(使用開始は発症から5日以内が望ましい旨)厚生労働省
悪性腫瘍と良性腫瘍の違いとは?がんとの関係と見分け方を解説
健康診断や画像検査で「腫瘍があります」と言われた瞬間、多くの方が「がんでは?」と強い不安を感じます。
医学的には、腫瘍(neoplasm)は
- 良性腫瘍(benign tumor)
- 悪性腫瘍(malignant tumor)=がん
に分類され、腫瘍が見つかった=がん確定ではありません。
本記事では、WHO腫瘍分類・日本および海外の診療ガイドライン・医学論文などを基に、一般の方にもわかりやすく、医師が腫瘍の違いについて解説します。
悪性腫瘍と良性腫瘍の違い
腫瘍の良性・悪性は、細胞の性質と生体への影響で判断されます。
悪性腫瘍と良性腫瘍の比較表
| 比較項目 | 良性腫瘍 | 悪性腫瘍 |
| 大きくなる速さ | ゆっくりと増える | 短期間で急に大きくなる |
| 周囲への広がり方 | 周囲を押しのけるように広がり、境界が明確に保たれる | 周囲の組織に入り込みながら広がり、境界があいまいになる |
| 境界の明瞭さ | 境界が明瞭(被膜形成があり、周囲と区別しやすい) | 境界が不明瞭(浸潤性があり、周囲の組織に入り込む) |
| 周囲の組織への影響 | 周囲を壊さず圧迫するだけ | 周囲の組織を破壊しながら進む |
| 転移 | ほとんど起こらない | 他の臓器に転移することがある |
| 再発 | 再発しにくい | 再発しやすい |
| 症状の出方 | 無症状のことが多い | 進行に伴って痛みや体調の変化が出る |
| 治療の基本方針 | 経過観察または摘出 | 手術や薬物療法などの治療が必要 |
| 生命への影響 | 命に関わることはまれ | 命に関わる場合がある |
医学的に重要なポイント
悪性腫瘍の本質は、 「浸潤」と「転移」にあり、これが良性腫瘍との決定的な違いです。
関連記事:末期がんによく見られる症状とは?急に悪化するのは死の兆候?
関連記事:疲れやすいのはがんのサイン?受診の目安となる症状と考えられる病気
腫瘍が良性か悪性かを見分ける検査
腫瘍が良性か悪性かを判断するには、複数の検査結果を総合的に評価することが重要です。
画像検査や血液検査は診断の参考になりますが、最終的な確定診断には病理検査が必要とされています。
画像検査(一次評価)
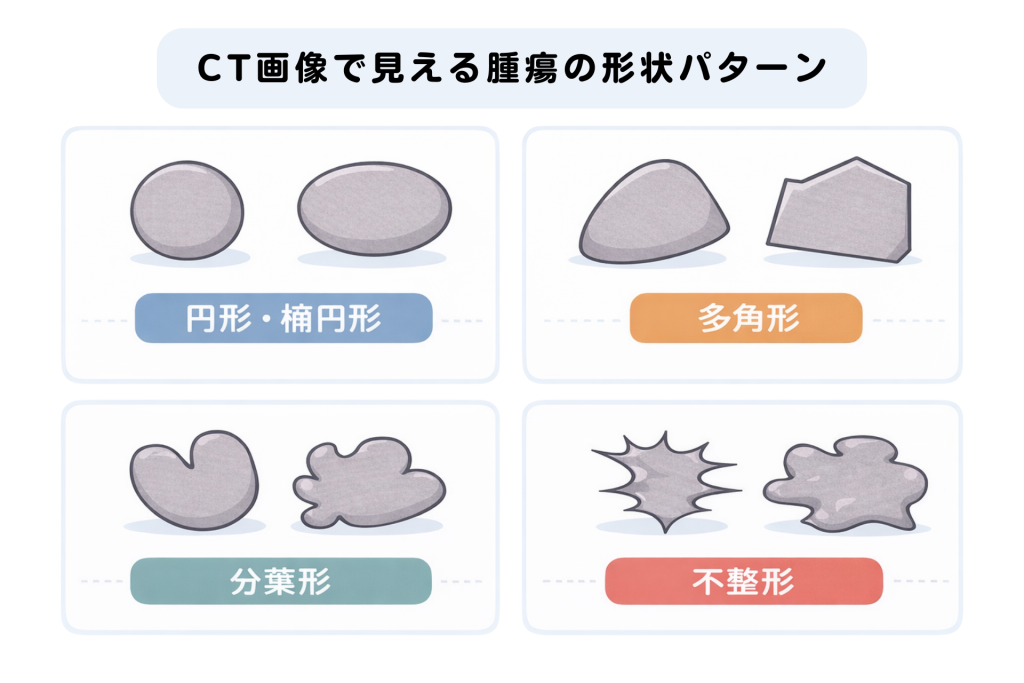
画像検査では、超音波検査(エコー)、CT、MRIなどを用いて腫瘍の状態を評価します。
主に以下のポイントを確認します。
- 腫瘍の大きさや形状
- 境界の明瞭さ
- 浸潤像の有無(周囲組織への広がり)
- 周囲の臓器との位置関係
画像検査は腫瘍の性質を推測するうえで有用ですが、画像所見のみで良性・悪性を確定することはできません。
そのため、診断の一助として位置づけられています(日本癌治療学会・NICEガイドライン)。
血液検査(補助診断)
血液検査では、炎症反応の有無や貧血の有無など、全身状態を確認します。
また、腫瘍の種類によっては腫瘍マーカーを測定することがあります。
ただし、腫瘍マーカーは偽陽性・偽陰性が生じる可能性があり、 スクリーニングや確定診断として単独で用いることは不十分です。
そのため、あくまで補助的な指標として活用されます。
生検・病理診断(確定診断)

腫瘍の一部を採取し、病理医が顕微鏡で細胞の性質を詳しく調べる検査です。
腫瘍が良性か悪性かを確定するための最も信頼性の高い方法とされています。
WHO(世界保健機関)の腫瘍分類においても、**病理診断はゴールドスタンダード(最終基準)**と位置づけられています。
治療方針の決定においても、病理診断の結果が重要な判断材料となります。
関連記事:健診項目を理解して無駄なく受診|よくある検査とオプションの選び方
受診の目安
以下は、悪性腫瘍を否定できない所見として、国内外の診療ガイドラインで共通して挙げられている症状です。
これらがみられる場合、早めの医療機関受診が推奨されます。
早期受診が推奨されるサイン
「痛みがない=安心」とは限りません。
悪性腫瘍の初期段階では、痛みを伴わないケースも多く報告されています。
よくある質問
Q1. 腫瘍が見つかった場合、必ずがんですか?
いいえ。腫瘍の多くは良性ですが、画像や症状だけで断定することはできません。
確定には病理診断が必要です。
Q2. 痛みのないしこりは良性の可能性が高いですか?
必ずしもそうではありません。
悪性腫瘍でも初期は無痛であるケースが多いと報告されています。
Q3. 腫瘍が小さい場合は経過観察で問題ありませんか?
大きさよりも、増大速度・硬さ・可動性などの変化が重要です。
小さくても注意が必要なケースがあります。
Q4. 良性腫瘍が悪性化することはありますか?
頻度は高くありませんが、一部の腫瘍では悪性化の報告があります。
そのため、医師の判断に基づく経過観察が推奨されます。
Q5. どの診療科を受診すればよいか迷った場合は?
迷う場合は内科またはかかりつけ医で初期評価を受け、必要に応じて専門科へ紹介される流れが一般的です。
関連記事:健康寿命を伸ばすためのポイントや気をつけるべき病気や疾患とは
千葉内科在宅・美容皮膚科クリニックでできること
千葉内科在宅・美容皮膚科クリニックでは、しこり・腫瘍が疑われる症状に対し、初期評価から専門医療機関との連携まで対応しています。
対応可能な内容
- しこり・腫瘍に対する初期評価(問診・視診・触診)
- 必要に応じた血液検査などの基礎検査
- 専門医療機関への適切な紹介・連携
- 通院困難な方への在宅医療の調整・支援
「受診すべきか迷っている段階」でも、医学的観点から相談を受け付けています。
不安がある場合は、早めの相談をご検討ください。
まとめ
腫瘍が見つかったからといって、必ずしもがんとは限りませんが、良悪性の確定には病理診断が必要です。
画像検査や血液検査は参考になりますが、診断を確定できる検査ではありません。
しこりの増大や性状の変化がみられる場合は、早期受診が推奨されます。
重要なのは、自己判断で放置せず、医学的評価を受けることです。
参考文献(医学論文・ガイドライン)
- WHO Classification of Tumours Editorial Board.
WHO Classification of Tumours, 5th Edition. IARC. - Kumar V, Abbas AK, Aster JC.
Robbins & Cotran Pathologic Basis of Disease. 10th ed. - Hanahan D, Weinberg RA.
Hallmarks of Cancer: The Next Generation. Cell. 2011. - 日本癌治療学会
がん診療ガイドライン総論 - NICE guideline NG12
Suspected cancer: recognition and referral. - Sturgeon CM, et al.
Clin Chem. 2008;54: e11–79.
膵癌とはどんな病気?見逃されやすい理由と早期発見のポイント
膵癌(すいがん)は、発見が遅れやすく、治療が難しい癌として知られています。
実際に、診断時点で約7~8割の方が進行した状態で見つかるとされ、「沈黙の臓器の癌」とも呼ばれます。
一方で、医学の進歩により治療成績は確実に改善しており、「早く気づく」「適切な医療につながる」ことが非常に重要です。
本記事では膵癌の症状・検査・治療法と、早期発見のポイントを医師がわかりやすく解説します。
膵癌とはどんな病気?
膵臓がんは非常に多様ですが、その約90%以上は膵液が流れる管(膵管)から発生する「膵管腺癌(浸潤性膵管癌)」であり、一般的に「膵がん」という場合はこれを指します。
国立がん研究センターのがん統計によると2021年に新たに膵癌と診断された人は約45,800人にのぼります。
一方で、厚生労働省によると膵癌による年間死亡数は約40,000人以上と報告されており、罹患数と死亡数がほぼ同程度であることが特徴です。
全がんの中で死亡数は4位となっています。
罹患数と死亡数がほぼ等しいことからもわかるように膵がんは予後の悪いがんの1つということがわかります。
罹患率は60歳頃から増加し、高齢になるほど高くなる傾向にあります。
膵臓の働きと、癌が問題になる理由
膵臓は、食べ物を消化する「消化酵素」を分泌する働きと、血糖値を調整するホルモン(インスリンなど)を分泌する働きを担う臓器です。
膵癌が進行すると、腫瘍によって膵管や胆管が閉塞するほか、進行に伴ってがん細胞が周囲の神経や血管へ広がっていきます。
その結果、黄疸や背中の痛み、体重減少といった症状が現れることがあります。
膵癌のステージ別症状
| ステージ | 状態の概要 | 主な症状 |
| ステージ0 | 膵管の上皮内にがん細胞がとどまっており、周囲へは広がっていない | ・自覚症状はほとんどない・健康診断や他疾患の検査で偶然見つかることが多い |
| ステージI | がんが膵臓内に限局している | ・自覚症状は少ない・軽い倦怠感や食欲不振がみられることがある |
| ステージII | 周囲の臓器やリンパ節への広がりが始まっている | ・みぞおちや背中の痛み・体重減少・黄疸(皮膚や白目が黄色くなる) |
| ステージIII | 主要血管にがんが及び、手術が難しくなる段階 | ・痛みの増強・体重減少の進行・消化不良や便の異常 |
| ステージIV | 他の臓器(肝臓・肺など)に転移している | ・強い倦怠感・持続する痛み・食欲低下・腹水(お腹に水がたまる)・全身の衰弱 |
背中の痛みの特徴
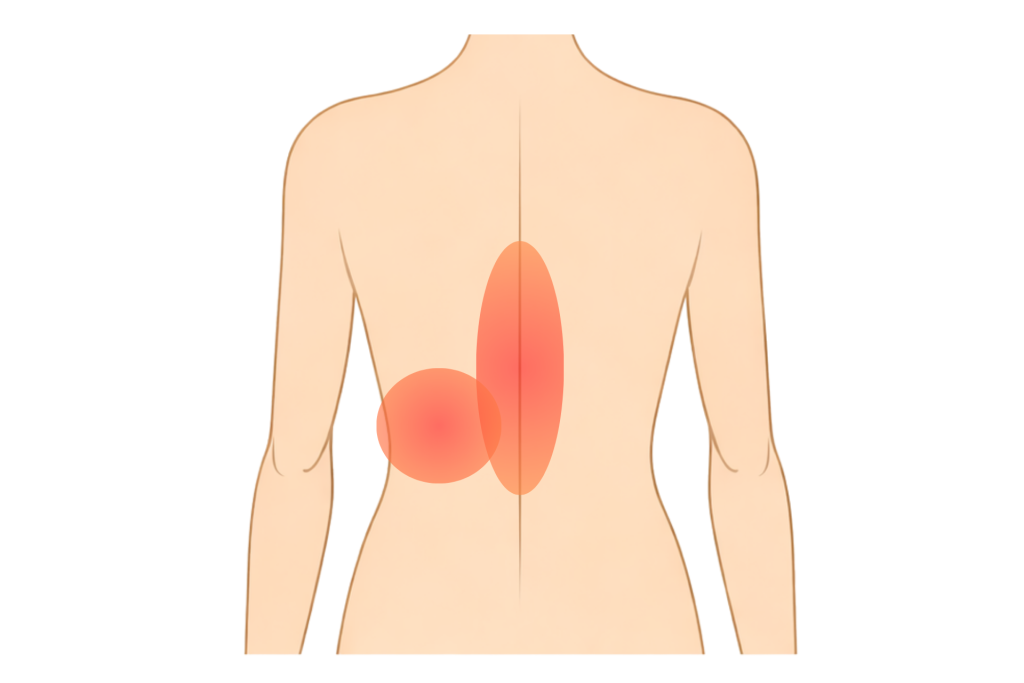
膵臓は後腹膜臓器といわれ腹部の奥、背中に近い位置にあり、癌が神経に及ぶと夜間に痛みが強くなったり、体勢を変えても痛みが続くといった特徴が現れます。
痛みは背中全体に広がることもあり、特に中心部や左側の痛みが強くなりやすいです。
関連記事:緩和ケアと言われたら平均余命はどれくらい?対象はどんな人?
膵癌はなぜ見逃されやすいのか?
膵癌が早期に見つかりにくい理由は、症状の出方と検査上の特性にあります。
初期の膵癌では、食欲不振やだるさといった体調不良が現れることはありますが、症状がはっきりせず、日常的な不調として見過ごされやすい傾向があります。
そのため、胃腸炎や腰痛など、別の病気と判断されてしまうケースも少なくありません。
また、血液検査のみでは明らかな異常が出ないことが多い点も、発見が遅れやすい理由の一つです。
腫瘍マーカーも早期段階では上昇しない場合があり、症状が軽い段階で膵癌を疑うことは簡単ではありません。
実際には、黄疸が出現してから医療機関を受診し、検査の結果として膵癌が見つかるケースや、糖尿病が急激に悪化したことをきっかけに精査される例が多く見られます。
また、他の病気の検査中に偶然発見されることもあります。
このように、膵癌は自覚症状に乏しいまま進行することがあるため、「なんとなく不調が続く」と感じる状態を軽視しないことが重要です。
原因不明の体調変化が続く場合には、早めに医療機関で相談することが、早期発見につながる可能性があります。
膵癌の検査方法
膵癌の診断では、目的に応じて複数の検査を組み合わせて評価が行われます。
ここでは、代表的な検査方法について解説します。
血液検査(腫瘍マーカー)
血液検査では、CA19-9などの腫瘍マーカーが測定されます。
膵癌の診断や治療経過の確認に用いられますが、早期の段階では正常値を示すことも多く、血液検査のみで膵癌を判断することは困難です。
そのため、あくまで補助的な検査として位置づけられています。
CT検査(造影CT)
造影CT検査は、膵癌の診断と進行度評価の中心となる検査です。
腫瘍の大きさや位置だけでなく、周囲の血管への浸潤、リンパ節転移や遠隔転移の有無を確認でき、治療方針を決めるうえで重要な役割を担います。
MRI・MRCP検査
MRIやMRCPは、膵管や胆管の形態変化を詳しく評価できる検査です。
CTでは分かりにくい膵管の狭窄や途絶といった変化を捉えやすく、早期病変の発見に役立つ場合があります。
腹部超音波検査
腹部超音波検査は、身体への負担が少なく、外来でも実施しやすい検査です。
一方で、膵臓は体の奥に位置する臓器であるため、腸管ガスや体型の影響を受けやすく、確定的な診断が難しいケースも少なくありません。
超音波内視鏡検査(EUS)
超音波内視鏡(EUS)は、膵癌の検査の中でも特に精度が高い方法です。
胃や十二指腸の内側から膵臓を近接して観察できるため、小さな膵癌でも発見できる可能性があります。
さらに、超音波内視鏡を用いた穿刺吸引生検(EUS-FNA)により、組織を採取して病理診断を行うことも可能です。
膵癌の治療法
膵癌の治療は、日本膵臓学会が作成する「膵癌診療ガイドライン」や、米国のNCCN(National Comprehensive Cancer Network)のガイドラインに基づいて行われるのが一般的です。
病期や全身状態に応じて、複数の治療法を組み合わせながら方針が決定されます。
手術療法
手術は、膵癌において根治を目指せる唯一の治療法です。
ただし、診断時点で手術が可能な患者さんは全体の約20%前後に限られています。
重要となるのは、がんを完全に取り切れるかどうかであり、顕微鏡的にもがんの残存がない「R0切除」が達成できるかが予後に大きく影響します。
術前・術後の化学療法
近年では、手術単独ではなく、抗がん剤治療を先行させたうえで手術を行う治療戦略が標準的になりつつあります。
いわゆる術前化学療法や、手術後に行う補助化学療法を組み合わせることで、再発リスクを抑え、生存率が有意に改善したという報告もあります。
切除不能・進行膵癌の治療
手術が難しい切除不能膵癌や進行膵癌では、全身化学療法が治療の中心となります。
代表的な治療法の一つがFOLFIRINOX療法です。
この治療法は、フルオロウラシル、オキサリプラチン、イリノテカンに、フルオロウラシルの作用を高めるレボホリナートカルシウムを併用する多剤併用療法で、高い有効性が知られています。
一方で副作用も強く、日本人では骨髄抑制が出やすいことが分かっています。
もう一つ広く用いられているのが、ゲムシタビンとナブパクリタキセルを併用する治療法です。
全身状態(PS)が比較的保たれている患者さんを中心に選択され、効果と安全性のバランスが取れている点が特徴とされています。
高齢の方でも比較的使用しやすく、外来通院で治療できるケースが多い点も利点です。
実際の治療選択は、患者さんの体力や生活背景を考慮したうえで判断されます。
緩和ケア
膵癌の治療において、緩和ケアは非常に重要な役割を担います。
「緩和ケア=最期の医療」「治療をやめた段階で行うもの」と誤解されがちですが、現在の医学ではその考え方は大きく変わっています。
緩和ケアとは、がんによる身体的・精神的・社会的なつらさを和らげ、生活の質(QOL)を保つことを目的とした医療です。
対象となるのは、痛みや食欲不振、倦怠感といった身体症状だけではありません。
不安や抑うつ、睡眠障害、ご家族の不安や介護負担など、がんとともに生活する中で生じるつらさ全般が含まれます。
そのため、緩和ケアは治療の最終段階だけでなく、診断直後や治療と並行して取り入れることが重要とされています。
関連記事:緩和ケアと言われたら平均余命はどれくらい?対象はどんな人?
関連記事:疼痛コントロールはどう行う?慢性痛に役立つ治療とケア方法
医師から患者さん・ご家族へのメッセージ
膵癌の治療は、単に「がんを小さくすること」だけを目的としたものではありません。
痛みを和らげること、食べる楽しみをできるだけ保つこと、不安や気持ちのつらさを軽くすること、そして家族と過ごす時間を支えることも、すべて治療の大切な一部です。
治療を受ける中で感じるつらさは、人によって異なります。
「こんなことを相談していいのだろうか」と迷ってしまうような症状や不安ほど、実は医療者が一緒に向き合うべきサインであることも少なくありません。
小さな変化や違和感でも、遠慮せずに医師や看護師に伝えてください。
症状を共有することが、治療や生活を少しでも楽にする第一歩になります。
関連記事:末期がんによく見られる症状とは?急に悪化するのは死の兆候?
受診の目安|今すぐ病院に行くべき症状
膵癌は早期症状が乏しい一方で、症状が現れた時点では進行していることも少なくありません。
以下のような症状がみられる場合は、「もう少し様子を見る」のではなく、早めに医療機関を受診することが重要です。
今すぐ受診を検討すべき症状
皮膚や白目が黄色くなってきた(黄疸)
黄疸は、膵癌によって胆管が圧迫されている際にみられる代表的な症状です。
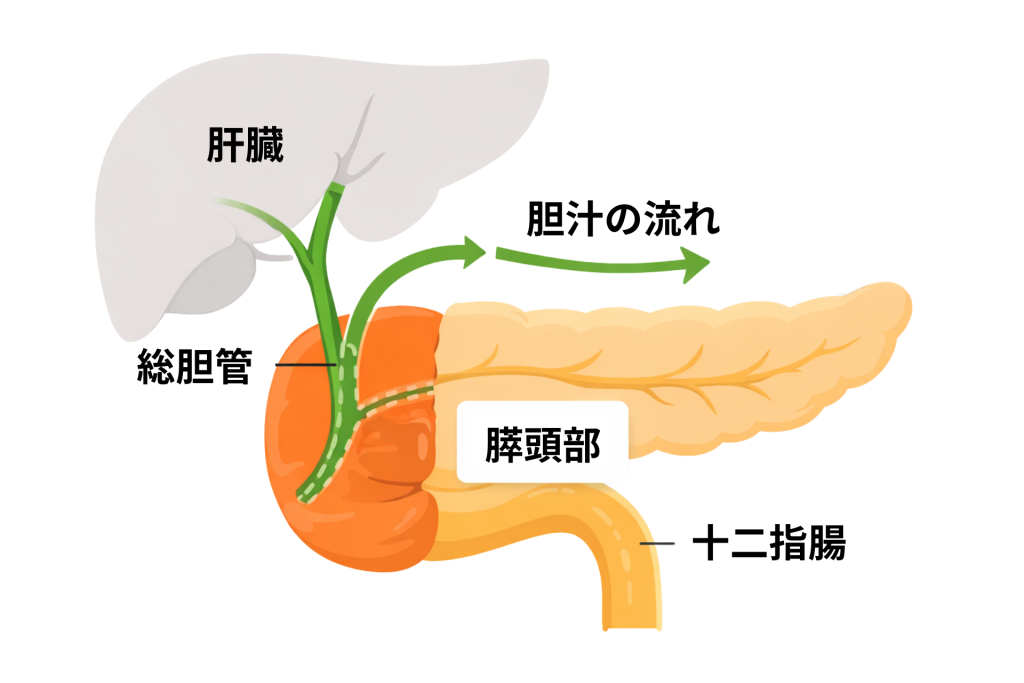
あわせて次のような変化が出ることがあります。
- 尿の色が濃くなる
- 便の色が白っぽくなる
- 体のかゆみを伴う
これらがみられる場合は、緊急性を伴うことがあります。
原因のはっきりしない背中・みぞおちの痛みが続く
数週間以上続く痛みや、夜間・安静時にも現れる痛み、姿勢を変えても改善しない痛みは注意が必要です。
- 数週間以上続いている
- 夜間や安静時にも痛む
- 姿勢を変えても楽にならない
膵癌による神経への影響が関係している可能性があります。
意図していない体重減少がある
食事量が変わっていないにもかかわらず体重が減っている場合も、重要なサインです。
- 数か月で3~5kg以上の体重減少
- 食事量は以前と変わらない
がんによる代謝の変化や消化吸収障害が疑われます。
食欲不振・吐き気・消化不良が続く
消化に関する変化が続く場合も、膵臓の機能低下が背景にあることがあります。
- 油物で下痢をしやすくなった
- 便が浮く、においが強い
膵臓の消化酵素が十分に分泌されていない可能性があります。
糖尿病が急に悪化、または新たに指摘された
これまで安定していた血糖値が急に悪化した場合や、中高年になってから突然糖尿病を指摘された場合も注意が必要です。
- 今まで安定していた血糖値が急に悪化
- 中高年で突然糖尿病と診断された
膵癌が背景に隠れていることがあります。
強い倦怠感が続き、日常生活がつらい
休んでも回復しない倦怠感や、食事や外出が億劫になる状態が続く場合は、全身状態の変化として見逃せません。
すぐではないが、早めに相談したほうがよい状態
次のような状態が続く場合も、放置せず医師に相談することが大切です。
- なんとなく体調が悪い状態が数週間以上続く
- 胃薬を飲んでも腹部の不快感が改善しない
- 健診で「膵臓が見えにくい」「胆管が太い」と指摘された
千葉内科・在宅クリニックでできること
千葉内科・在宅クリニックでは、膵癌が疑われる段階から専門病院と連携し、検査や治療につなぐサポートを行っています。
通院が難しくなった場合には、在宅での痛みの調整や服薬管理など、生活に合わせた医療の相談にも対応しています。
症状や治療について「どこに相談すればいいか分からない」と感じた時は、まずは一度ご相談ください。
まとめ|患者さん・ご家族へ
膵癌は早期発見が難しい病気ですが、体の変化に早く気づくことが何より重要です。
背中の痛みや黄疸、原因のはっきりしない体重減少などは、放置せず医療機関で確認すべきサインといえます。
治療は、手術や抗がん剤治療だけで完結するものではありません。
症状を和らげ、生活の質を保つための緩和ケアや、状況に応じた在宅医療も含めて、治療の一部として考えることが大切です。
「もう少し様子を見よう」という判断が、結果として受診の遅れにつながることもあります。
不安や迷いがある段階でこそ、早めに医療機関へ相談することが、今後の選択肢を広げる一歩になります。
参考文献・ガイドライン
- 日本膵臓学会 膵癌診療ガイドラインhttps://www.suizou.org/gaiyo/guide.htm
- 国立がん研究センター がん情報サービスhttps://ganjoho.jp/public/cancer/pancreas/treatment.html
- Conroy T, et al. 2011 — FOLFIRINOX vs gemcitabine for metastatic pancreatic cancer https://pubmed.ncbi.nlm.nih.gov/21561347/
- Uesaka K, et al. 2016 — JASPAC-01: Adjuvant chemotherapy of S-1 vs gemcitabine https://pubmed.ncbi.nlm.nih.gov/27265347/
- Randomized phase II/III trial Prep-02/JSAP05 — Neoadjuvant chemotherapy with gemcitabine and S-1 vs upfront surgery https://pubmed.ncbi.nlm.nih.gov/30608598/
疼痛コントロールはどう行う?慢性痛に役立つ治療とケア方法
「痛みが続いてつらい」
「年齢のせいだから仕方ないと思っている」
「薬を飲んでいるけれど、思うように楽にならない」
このような長引く痛み(慢性痛)で悩んでいる方は、決して少なくありません。
疼痛(とうつう)コントロールとは、痛みをゼロにすることだけを目標にするのではなく、【生活をできるだけ普段通り送れるようにする】ための医療です。
この記事では医師の立場から、疼痛コントロールの重要性や薬による治療、自宅でできるケア方法について解説します。
疼痛コントロールの重要性
以下のような悪循環が起こると、人は自然と動かなくなります。
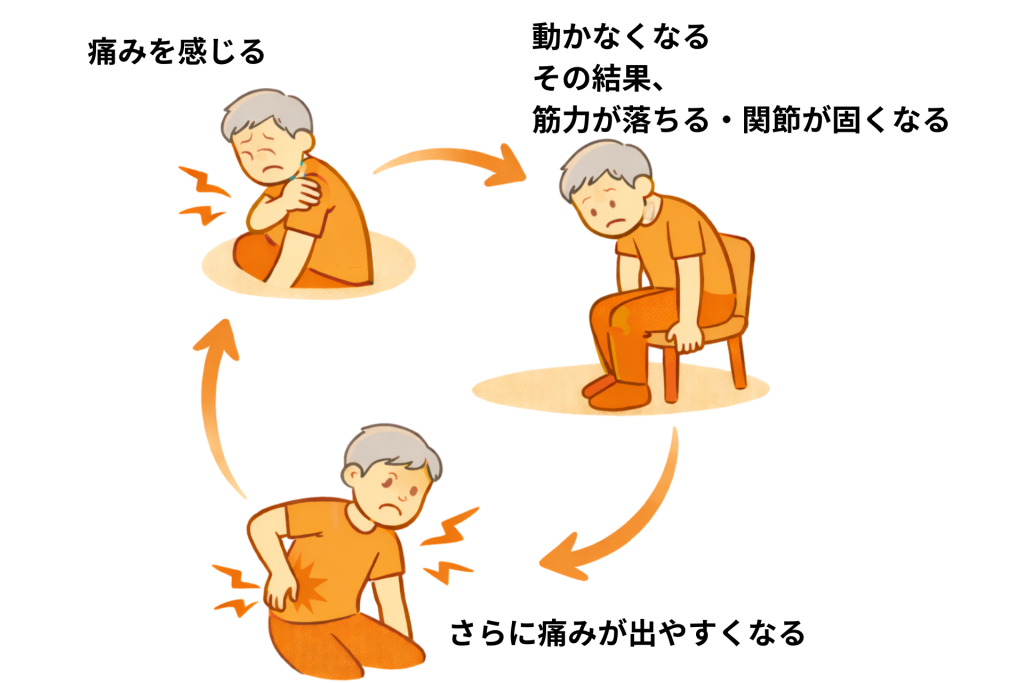
また、慢性痛は以下など、心や生活全体に影響します。
- 夜眠れない
- 食欲が落ちる
- 気持ちが沈む
- 外出や会話が減る
だからこそ疼痛コントロールは、「痛みの治療」+「生活の立て直し」として考えることが大切です。
薬物療法による疼痛コントロール
疼痛コントロールでは、薬物療法が治療の中心となります。
現在の医療では、強い薬を最初から使用したり、痛みを我慢し続けたりする対応は推奨されていません。
痛みは、強さや性質、年齢や生活状況によって適切な治療が変わります。
そのため、痛みの状態に応じて薬を段階的に使い分けることが基本になります。
薬を選ぶ際は、次のような点を総合的に判断します。
- 痛みの強さ
- 痛みの性質(炎症性か、神経障害性か)
- 年齢・持病・生活状況
薬物療法の目的は、痛みを我慢させることではありません。
日常生活に支障が出ない状態を維持することが、疼痛コントロールの目標です。
関連記事:緩和ケアとホスピスの違いとは?
疼痛ラダー(WHO方式)とは?
疼痛ラダーとは、世界保健機関(WHO)が示した疼痛治療の基本的な枠組みです。
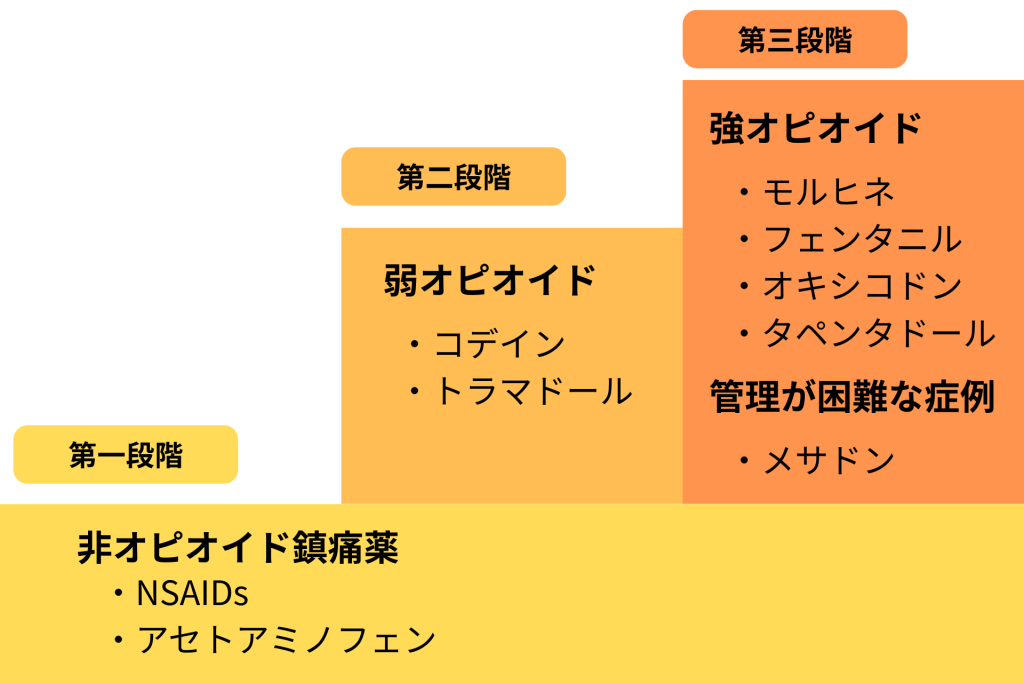
疼痛ラダーは痛みの変化に合わせて治療を見直すための指標として、階段の構造で整理されています。
軽い痛みには比較的負担の少ない薬を使用し、痛みが強くなる場合には治療内容を一段ずつ引き上げます。
第1段階:軽い痛み|非オピオイド鎮痛薬
第1段階では、日常生活に大きな支障が出ていない軽い痛みを対象に非オピオイド鎮痛薬を使用した治療を行います。
関節や筋肉の違和感、動作時に感じる初期の痛みなどに対し、炎症を抑えたり、痛みを和らげたりすることを目的とした疼痛治療です。
痛みが出たときだけ薬を使用する方法だけでなく、生活に支障が出る前に計画的に使用することで、症状の悪化を防げる場合もあります。
高齢者や持病のある場合には、胃や腎臓への影響を考慮し、薬の種類や用量を調整します。
主に使用される薬は以下の通りです。
- アセトアミノフェン
- NSAIDs(ロキソプロフェン、セレコキシブなど)
第2段階:中等度の痛み|弱オピオイド+非オピオイド
第2段階では、日常生活に支障が出始めている中等度の痛みを対象に、非オピオイド鎮痛薬に加えて弱オピオイドを併用した治療を行います。
第1段階の治療では十分な効果が得られない場合や痛みによって睡眠や日常動作が妨げられる場合が該当します。
弱オピオイドに対して不安を感じる患者も少なくありませんが、適切に使用すれば過度に恐れる必要はありません。
弱オピオイドは、痛みの感じ方を調整する作用があり、痛みの質が変化してきた場合に選択されます。
医師の管理下で用量を調整しながら使用することで、安全性を確保しつつ疼痛コントロールを行います。
便秘や吐き気、眠気などの副作用が出やすいため、副作用を軽減する薬を併用しながら治療を進めることが一般的です。
主に使用される薬は以下の通りです。
- トラマドール
- アセトアミノフェン
- NSAIDs
第3段階:強い痛み|強オピオイド+補助薬
第3段階では、強い痛みによって日常生活が成り立たない場合を対象に、強オピオイドを中心に、必要に応じて補助薬を併用した治療を行います。
がん性疼痛や他の治療では十分な効果が得られない慢性の強い痛みが該当します。
強オピオイドに対する依存を心配する声も少なくありません。
一方で、痛みを放置することによる影響の方が問題になる場合もあります。
そのため、 少量から開始し、効果や副作用を確認しながら段階的に調整します。
強オピオイドは痛みを強力に抑える作用があり、適切な管理のもとで使用することで生活の質の改善が期待できる治療です。
主に使用される薬は以下の通りです。
- モルヒネ
- オキシコドン
- フェンタニル貼付剤 など
疼痛ラダーは一方向ではない
疼痛ラダーは、上に進むだけの仕組みではありません。
痛みの状態が変われば、治療内容を見直すことが前提です。
治療によって痛みが軽減した場合、使用する薬の段階を下げる選択も行われます。
状態の変化に合わせて、薬の量を減らしたり、別の薬へ切り替えたりする調整をします。
関連記事:末期がんによく見られる症状とは?急に悪化するのは死の兆候?
薬物療法による疼痛コントロール
疼痛コントロールでは、痛みの強さだけでなく、痛みの種類を見極めることが重要です。
炎症や組織の損傷による痛みは、動かしたときに強くなったり、押すと痛んだりする特徴があります。
このタイプの痛みには、炎症を抑える作用を持つ薬であるNSAIDs・アセトアミノフェンが中心となります。
一方、神経が関係する痛みは、ビリビリする、電気が走るように感じるなどの症状がみられます。
一般的な痛み止めでは十分な効果が得られにくい場合があり、補助薬(鎮痛補助薬)など別の薬を組み合わせて対応します。
痛みの性質に合わない薬を使い続けると、効果を実感しにくくなるため、症状の特徴を整理したうえで薬を選択することが欠かせません。
鎮痛補助薬(アジュバント鎮痛薬)
鎮痛補助薬は、通常の痛み止めだけでは十分な効果が得られない場合に、治療を補助する目的で使用される薬です。
神経が関係する痛みでは、一般的な鎮痛薬のみで対応するのが難しいことも多いため、鎮痛補助薬を併用します。
代表的な鎮痛補助薬には、神経障害性疼痛の治療薬や抗うつ薬があります。
神経障害性疼痛治療薬であるプレガバリンやミロガバリンは、神経の過剰な興奮を抑える作用を持ち、ビリビリする痛みや電気が走るような痛みに用いられる薬です。
一方、デュロキセチンやアミトリプチリンなどの抗うつ薬は、痛みの伝達を調整する作用を利用し、慢性的な痛みの緩和を目的として使用されます。
鎮痛補助薬は、効果が現れるまでに数日から数週間を要する場合もあるため、経過を確認しながら使用します。
副作用の出方には個人差がありますが、 眠気やふらつきなどが現れることがあるため注意が必要です。
副作用が現れたときは医師へ相談し、状態に応じて、用量や薬剤の調整を行いましょう。
貼り薬・外用薬の役割
貼り薬や外用薬は、痛みの部位がはっきりしている場合に用いられる治療手段です。
内服薬とは異なり、作用する範囲が比較的限定されます。
貼り薬や外用薬は、皮膚から有効成分を浸透させ、痛む部位へ直接作用させる目的で用いられます。
そのため、炎症や痛みが局所に集中している状況では、外用薬が選択されることも少なくありません。
内服薬に比べて全身への影響が少ないため、副作用のリスクを抑えたい場合の選択肢となります。
高齢者や、内服薬の使用に注意が必要なケースでも取り入れやすい治療法です。
一方で、貼り薬や外用薬のみでは十分な疼痛コントロールが得られない場合もあります。
貼り薬や外用薬は、痛みを管理するための補助的な手段のため、内服薬や他の治療と組み合わせて使用されます。
薬物療法で大切な3つの考え方
疼痛コントロールにおいて、薬物療法は痛みを和らげるための重要な手段です。
ただし、薬を使うこと自体が目的になるわけではありません。
まず大切なのは、痛みを我慢し続けないことです。
痛みを放置すると、脳が痛みを記憶し、慢性化しやすくなる傾向があります。
次に、薬が効かないと感じた場合でも、すぐに治療が失敗だと判断する必要はありません。
痛みの種類に対して薬が合っていない、用量が適切でない、薬の組み合わせを見直す必要があるなど、調整の余地が残されていることもあります。
また、副作用が出た場合は、無理に我慢しないことが重要です。
眠気や便秘、ふらつきといった症状は、治療内容を調整するためのサインになります。
気になる変化があれば、早めに医師へ相談してください。
症状や生活状況を踏まえながら、薬の種類や量を調整し、治療を続けていきます。
非薬物療法による疼痛コントロール
疼痛コントロールでは、薬物療法だけでなく、日常生活の中で行うケアも重要です。
自宅で無理なく続けられる非薬物療法を取り入れることで、痛みの軽減や悪化の予防につながることがあります。
温める(温罨法)
温めるケアは、筋肉のこわばりを和らげ、血流を促す目的で行われます。
腰や肩、関節の痛みなど、動かすとつらさを感じる症状に対して有効な場合があります。
ただし、長時間の使用や高温での加温は低温やけどの原因になります。
一回あたり10〜15分程度を目安に、心地よいと感じる温度で行ってください。
軽い運動・ストレッチ
痛みがある場合でも、体をまったく動かさない状態が続くと、筋力の低下や関節のこわばりにつながりやすくなります。
そのため、痛みが出ない範囲で行える軽い運動やストレッチを取り入れることが大切です。
おすすめできる運動・ストレッチは以下の通りです。
椅子に座ったまま行う太もも裏ストレッチ

椅子に座ったまま片脚を前に伸ばし、上体を軽く前に倒すストレッチは、太もも裏の筋肉を無理なく伸ばす方法です。
10〜20秒ほど姿勢を保ち、左右それぞれ2〜3回を目安に行います。
強い痛みを感じる場合は中止し、痛みの出ない範囲で調整してください。
肩甲骨をゆっくり動かす肩回し体操
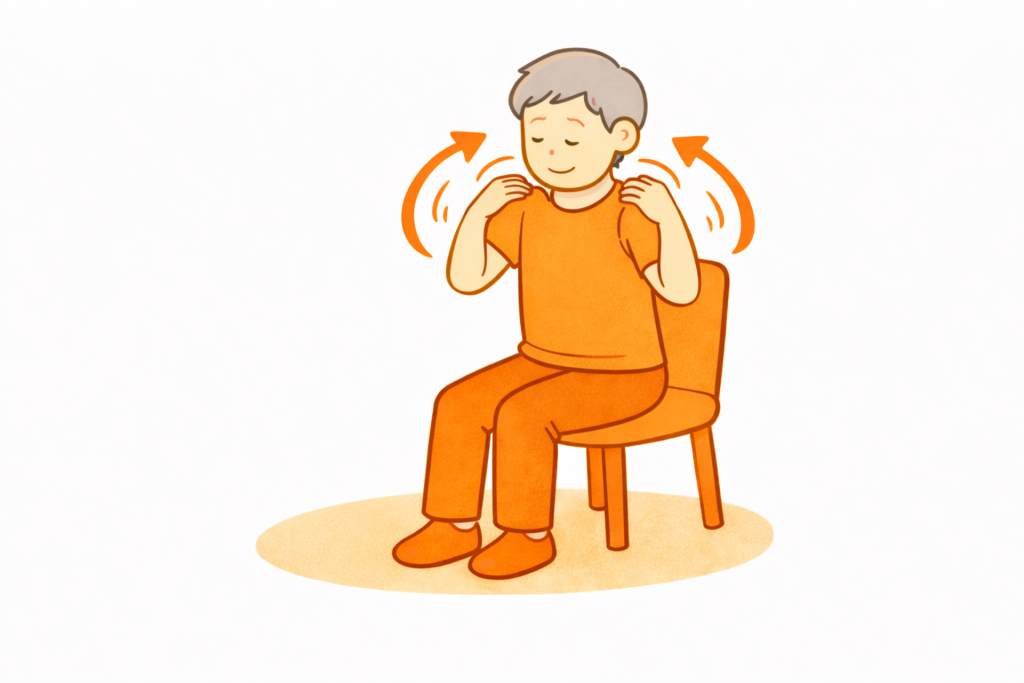
この体操は、肩甲骨まわりの筋肉をやさしく動かし、肩や首のこわばりを和らげることを目的とした運動です。
肩甲骨の動きが悪くなると、肩こりや首の痛みが強くなりやすく、腕を動かす際にも負担がかかります。
椅子に座った状態で背筋を軽く伸ばし、両肩をすくめるように持ち上げたあと、力を抜いてストンと下ろします。
その動きを繰り返しながら、肩を前から後ろへ円を描くようにゆっくり回してください。
前回し・後ろ回しをそれぞれ5回程度行い、全体で1〜2セットを目安にします。
朝起きたあとや、長時間同じ姿勢が続いたあと、入浴後など体が温まっているタイミングに行うと取り入れやすくなります。
反動をつけず、呼吸を止めないことを意識し、痛みを感じない範囲で行ってください。
壁を使ったふくらはぎストレッチ
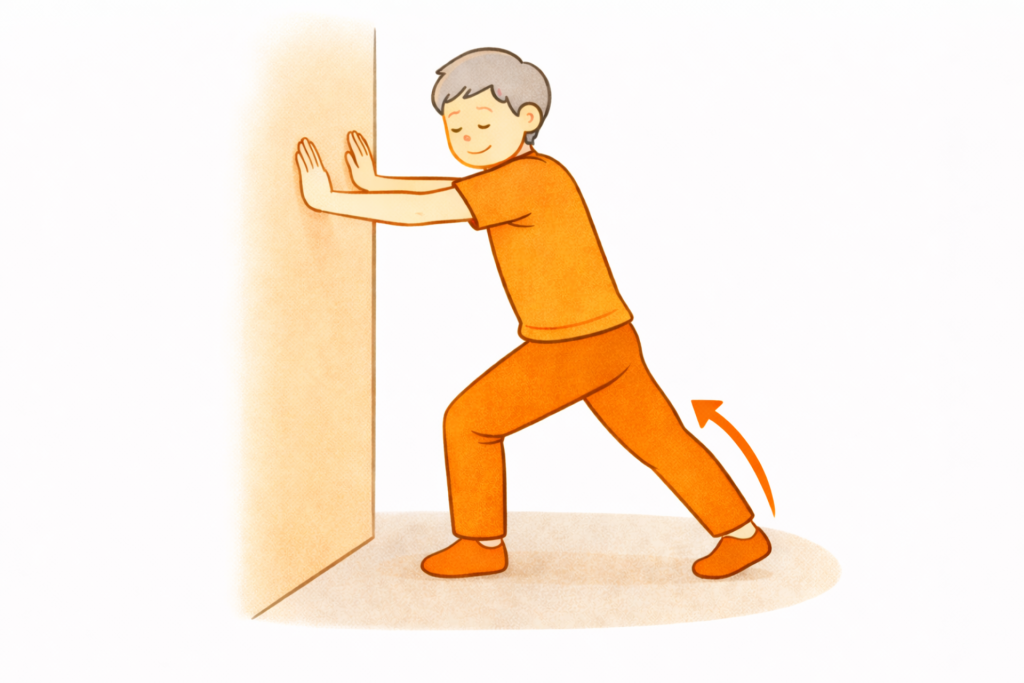
このストレッチは、ふくらはぎの筋肉をゆるめ、歩行時や立ち上がり動作の負担を軽くすることを目的としたものです。
壁の前に立ち、両手を壁につけて体を支えます。
片脚を後ろに引き、かかとを床につけたまま、前脚の膝をゆっくり曲げていく姿勢を取ります。
後ろ脚のふくらはぎが心地よく伸びている感覚を意識して行いましょう。
この時、強く伸ばしすぎないよう注意してください。
姿勢を保つ時間は10〜20秒程度が目安に左右それぞれ2〜3回行います。
歩行時にふくらはぎの張りやだるさを感じやすい方や、長時間立つことが多い方でも取り入れやすいストレッチです。
入浴後など体が温まっているタイミングに行うと、無理なく続けやすくなります。
睡眠と生活リズム
睡眠の質は、痛みの感じ方と深く関係しています。
起床時間をできるだけ一定に保つことで、体内リズムが整いやすくなります。
また、就寝前のスマートフォン操作を控えるなど、眠りに入りやすい環境を整えることも重要です。
睡眠の質が向上すると、痛みに対する感受性が和らぐことがあります。
リラクゼーション・心のケア
慢性的な痛みは、決して気のせいではありません。
ただし、不安や緊張が強い状態では、痛みをより強く感じやすくなる傾向があります。
深呼吸を意識したり、安心できる時間をつくったりすることも、疼痛コントロールの一部です。
心身をリラックスさせる習慣を取り入れることで、痛みと向き合いやすくなります。
在宅医療でできる疼痛コントロール
「痛みがつらいものの、通院そのものが大きな負担になっている」
「薬の調整が必要でも、何度も病院へ行くのは難しい」
このような状況にある方にとって、在宅医療は有効な選択肢の一つです。
在宅医療では、医師や看護師が自宅を訪問し、生活環境を踏まえたうえで痛みの状態を評価します。
その結果をもとに、薬の種類や量を細かく調整し、便秘や眠気といった副作用への対応も含めて継続的な管理を行います。
また、訪問看護師やケアマネージャーと連携しながら、医療と介護の両面から支援を行う点も在宅医療の特徴です。
複数の職種が関わることで、患者さん本人だけでなく、ご家族の負担軽減にもつながります。
関連記事:訪問診療とは?診療の内容や受診すべき人の特徴などについて解説
疼痛の受診の目安
痛みの多くは経過を見ながら対応できることもありますが、なかには早急な対応が必要となるケースもあります。
ここでは、すぐに相談や受診を検討すべき痛みと、早めの相談が望ましい痛みに分けて整理します。
すぐに相談・受診が必要な痛み
次のような症状がみられる場合は、自己判断せず、速やかに医療機関へ相談してください。
状況によっては救急受診が必要となることもあります。
- 今までに経験したことのない強い痛み
- 安静にしていても改善しない痛み
- 発熱や意識の変化、手足のしびれを伴う痛み
- 胸や背中に起こる激しい痛み
- 転倒や事故のあとに悪化していく痛み
これらの症状では、重い病気や緊急性の高い状態が隠れている可能性があります。
早めに相談したほうがよい痛み
命に関わる緊急性は低くても、我慢を続けることで生活の質が大きく低下する痛みもあります。
次のような状態が続いている場合は、早めに医師へ相談することが望ましいです。
- 数週間以上続いている痛み
- 夜眠れないほどの痛み
- これまで効いていた薬が効きにくくなってきた
- 薬の副作用がつらく、継続が難しい状態
- 痛みに対する不安が強く、日常生活に影響している場合
痛みは我慢を重ねるほど慢性化しやすく、治療の調整に時間がかかることもあります。
受診の判断に迷う場合でも、早めに専門家へ相談することが重要です。
関連記事:高齢者における慢性疼痛とは?痛みの特徴や治療について解説
疼痛に関するよくある質問
Q. 痛み止めは毎日飲んでも大丈夫?
A. 痛みの種類や強さ、体の状態によって適切な使い方は異なります。
自己判断で続けるのではなく、効果や副作用を確認しながら、医師と相談して調整することが大切です。
Q. 我慢した方が体に良い?
A. 痛みを我慢し続けることで、かえって痛みが慢性化しやすくなる場合があります。
生活に支障が出ている場合は、早めに医師へ相談しましょう。
Q. 在宅医療は重症の人だけ?
A. 在宅医療は、必ずしも重症の方だけを対象としたものではありません。
通院そのものが負担になっている方や、痛みの調整を継続的に行う必要がある方も利用できます。
千葉内科在宅・美容皮膚科クリニックでできること
痛みを抱えたままの在宅療養に、つらさや不安を感じていませんか。
千葉内科在宅・美容皮膚科クリニックでは、緩和ケアの資格を持つ医師が、慢性痛やがん性疼痛、神経痛などの疼痛コントロールを大切にした在宅医療を行っています。
通院が難しい場合でも、ご自宅で診療を受けることができます。
痛みの状態や日々の生活をふまえながら、薬の調整や副作用への対応を含めて、無理のない形でサポートします。
たとえば、次のようなお悩みがある方はご相談ください。
- 通院が負担になってきた
- 夜間の痛みで眠れないことがある
- 今の薬が合っているのか不安がある
まとめ
痛みは我慢するものだと考えてしまいがちですが、無理を重ねることで生活の負担が大きくなることもあります。
通院や治療の方法は一つではなく、生活に合わせた選択肢を取ることも可能です。
「このままでいいのか」と迷ったときは、早めに専門家へ相談することが、負担を減らすきっかけになります。
自分に合った形で、無理のない疼痛コントロールを考えていくことが大切です。
褥瘡はどこにできやすい?好発部位と在宅でできるケア方法
褥瘡(じょくそう/床ずれ)は、高齢者・寝たきりの方・介護が必要な方に非常に多い進行性の皮膚疾患です。
介護の現場では、
- 「赤いだけだから大丈夫だと思った」
- 「傷になってから気づいた」
という声をよく耳にします。
しかし褥瘡は、【皮膚の表面ではなく“内側(皮下組織・筋肉)から壊れていく病気】です。
見た目以上に深刻な状態が隠れていることも多く、早期の医療介入が予後を大きく左右します。
この記事では、医師の立場から、「なぜできるのか」「どこにできやすいのか」「家庭で何をすべきか」「いつ医療につなぐべきか」を、医学的根拠に基づいて解説します。
褥瘡ができやすい部位(好発部位)
褥瘡は、骨が皮膚のすぐ下にあり、体重や圧力が一点に集中しやすい部位に発生します。
仰向け(背臥位)で多い部位
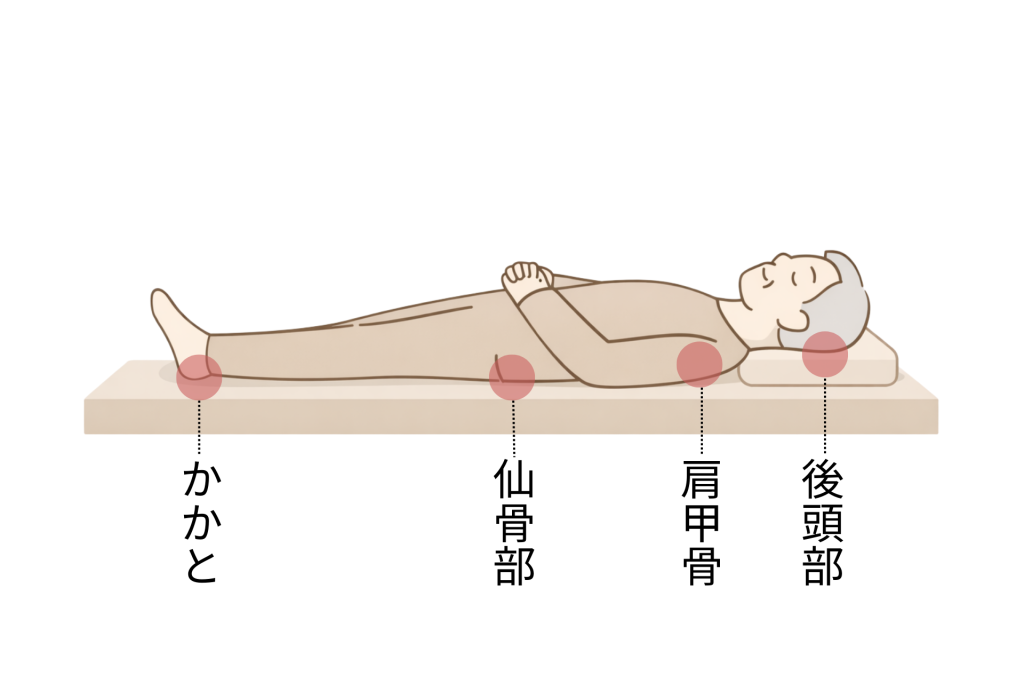
- 後頭部:高齢者は皮下脂肪が薄く注意
- 肩甲骨:ベッドとの接触が持続しやすい
- 仙骨部(お尻の上):在宅褥瘡で最も多い
- 踵(かかと):接地面が小さく圧が集中
仙骨部と踵は、毎日必ずチェックしてください。
横向き(側臥位)で多い部位
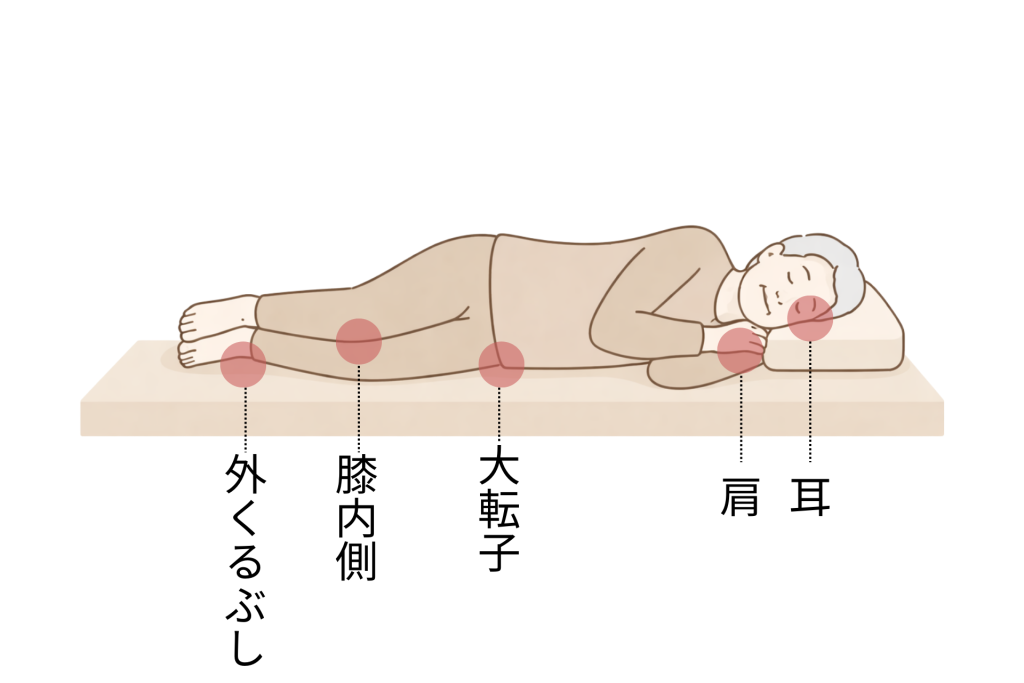
- 耳(枕との接触)
- 肩
- 大転子(太ももの付け根外側)
- 膝の内側
- 外くるぶし
横向きは楽に見えますが、体重が一点に集中し、深部組織損傷(DTI)を起こしやすい姿勢です。
座位(車椅子・椅子)で多い部位
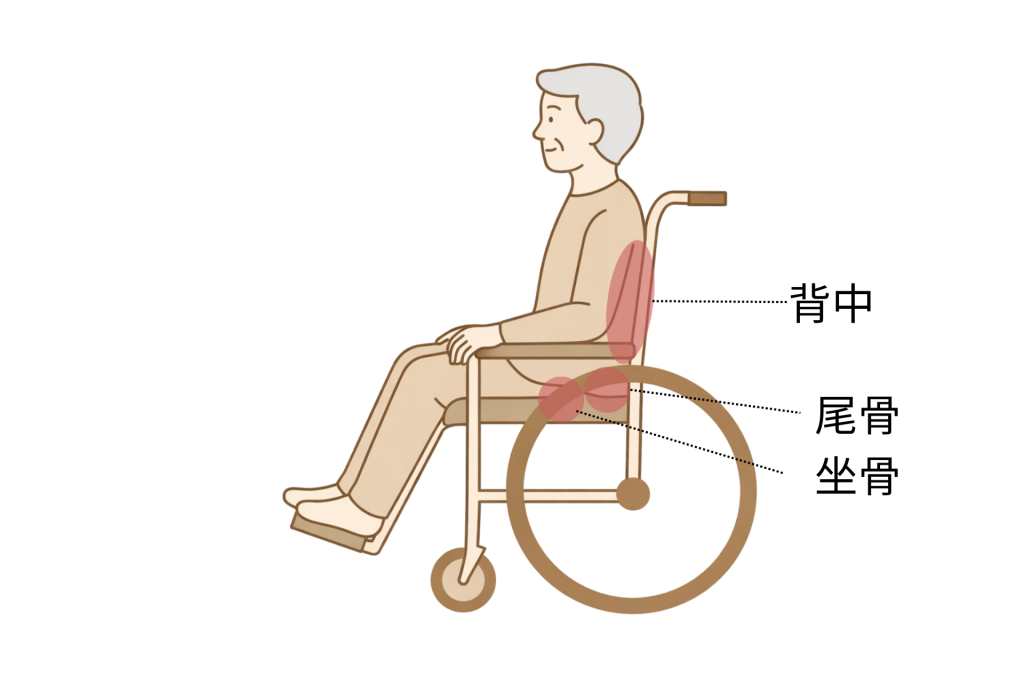
- 坐骨(お尻の下)
- 尾骨
- 背中(長時間もたれた場合)
「座れている=安全」ではありません。
車椅子利用者の褥瘡は発見が遅れ、重症化しやすい傾向があります。
関連記事:緩和ケアと言われたら平均余命はどれくらい?対象はどんな人?
褥瘡ができる原因
褥瘡は、局所の皮膚トラブルではなく全身状態を反映する疾患です。
圧力が長時間かかる
一定時間同じ姿勢が続くと、皮膚と骨の間の毛細血管が圧迫されます。
一般的に2時間前後が目安とされますが、状態によってはより短時間でも血流障害が起こるため、長時間同じ姿勢で過ごすのは注意が必要です。
摩擦・ずれ(シアー力)
ベッド上でずり下がったり、体位変換時に引きずるなど摩擦やずれが加わることで褥瘡が出来やすくなります。
表面は軽く見えても内部は重症ということがあるため注意が必要です。
湿気・汗・失禁
おむつや汗、尿・便失禁などによる蒸れから褥瘡が生じることがあります。
局部の湿潤状態が長時間続くことで、皮膚バリアが低下し、少しの圧でも褥瘡が発生します。
血流低下・全身状態の悪化
血流の低下することで、皮膚や組織に十分な栄養を届けることが出来ず褥瘡が出来やすくなります。
脱水や低血圧、心不全、糖尿病、動脈硬化はどれも血流低下につながります。
栄養状態の低下
特に重要なのがたんぱく質を中心とした栄養不足です。
食事量の低下や体重減少がみられる場合、皮膚や筋肉の修復に必要な栄養が不足することで傷が治りにくくなります。
また、栄養状態の指標の一つであるアルブミン値が低い場合も、褥瘡の傷が治りにくくなります。
関連記事:心不全について!もしものために知っておきたい心不全の種類や症状、治療について
関連記事:糖尿病の症状|低血糖・高血糖の違いは?三大合併症についても
褥瘡のステージ分類
褥瘡は、皮膚や組織の損傷の深さによってステージⅠ〜Ⅳに分類されます。
ステージが進むほど損傷は深くなり、治療や管理も難しくなります。
| 分類 | 皮膚の状態 | 特徴 |
| ステージⅠ | 発赤がみられる | 赤みや熱感などの初期サイン |
| ステージⅡ | 表皮から真皮の浅い部分が損傷 | 水疱や浅い潰瘍 |
| ステージⅢ | 皮下組織まで損傷 | 脂肪層が見える深い潰瘍 |
| ステージⅣ | 骨や筋肉まで損傷 | 深い潰瘍や壊死 |
一方で、上記ステージ分類だけでは判断できないケースとしてDTIがあります。
DTI(深部組織損傷)
DTI(深部組織損傷)は、皮膚表面の変化が軽度(赤みがある、熱を持っているなど)に見えても、内部の筋肉や脂肪組織が損傷している状態です。
数日で一気に悪化することもあるため、早期診断が不可欠です。
見た目だけで褥瘡の重症度を判断せず、医師の診断を受けましょう。
褥瘡を予防する方法
体圧分散
褥瘡予防で最も大切なのは、同じ部位に圧がかかり続けないよう体位を変えることです。
2時間前後を目安に体位を変えることが推奨されます。
エアマットレスやクッションなどを使用することで、体にかかる圧を分散しやすくなります。
「当たらない」「押さない」「浮かせる」を基本として体圧を分散させましょう。
清潔保持+保湿
皮膚を清潔に保つことも褥瘡予防では重要です。
汗をかいたときや失禁があった場合、できるだけ早く対応し、皮膚が湿った状態が長時間続かないようにします。
皮膚を清潔にした後は保湿剤を使用し皮膚のバリア機能を保つようにしましょう。
ただし、洗いすぎは皮膚バリアを低下させる、かえってトラブルの原因となるため注意が必要です。
栄養管理
栄養不足は褥瘡ができやすくなる要因のひとつです。
食事量の低下や体重減少が見られる場合、早めに医師や管理栄養士へ相談しましょう。
必要に応じて栄養補助食品を取り入れることもあります。
毎日の観察
褥瘡ができていないか、また悪化していないかを確認するため、日々の観察も欠かせません。
昨日と比べ違和感がないかを意識し、わずかでも変化に気づいた時点で対処することが重症化の予防につながります。
褥瘡の受診目安
以下のような症状が見られる場合、早めに医師に相談しましょう。
- 赤みが2日以上続く
- 押しても白くならない
- 熱感・硬さがある
- 水疱・皮むけが出てきた
- 黒っぽい・紫色に変化
- におい、膿、発熱を伴う
判断に迷った場合も医師に相談してください。
褥瘡ができてしまったときの在宅ケア
褥瘡が出来てしまった場合、自己判断による対応は悪化の原因になることがあります。
特に以下などの対応は絶対に避けてください。
- 市販消毒薬の多用
- ガーゼで乾燥
- 「様子を見る」
褥瘡は、放置すると壊死 → 感染 → 敗血症 → 命の危険へ進行する可能性があるため、軽く考えないことが重要です。
褥瘡が疑われる場合、できるだけ早い段階で医師に相談しましょう。
医師に相談することで褥瘡の程度に応じた適切な被覆材を使用して傷の保護・管理ができます。
傷そのものの処置だけでなく、体圧分散方法や栄養状態の改善、湿気や摩擦による対応など予防方法をについてアドバイスも可能です。
関連記事:訪問診療とは?診療の内容や受診すべき人の特徴などについて解説
千葉内科在宅・美容皮膚科クリニックでできること
当院では、在宅診療による褥瘡の評価・診断が可能です。
訪問看護と連携して適切な処置、栄養・全身状態を含めた包括管理を行っています。
ご家族様、介護者様への具体的な褥瘡ケアの指導も行っていますので、お困り事があればお気軽にご相談ください。
まとめ
褥瘡は予防できる疾患です。
気を付けていても褥瘡が出来てしまった場合、早期の医療介入で重症化を予防することができます。
皮膚の赤みや違和感が続いている場合は、医療機関に相談しましょう。
迅速な対応が患者様本人とご家族を守る最善の選択です。
参考文献
疲れやすいのはがんのサイン?受診の目安となる症状と考えられる病気
「以前より疲れやすくなった」
「寝てもだるさが残る」
「年齢のせい?それとも病気?」
このような悩みから、「疲れやすい がん」と検索される方も少なくないでしょう。
結論からお伝えすると、疲れやすい=がんとは言い切れません。
ただし、疲れの背景に病気が隠れていることもあるため、「どんな疲れが心配なのか」「どこまで様子を見てよいのか」を知ることが大切です。
本記事では、疲れやすい場合に注意すべき症状や受診の目安、考えられる病気をわかりやすく解説します。
疲れやすい=がんとは限らない
疲れやすさは、医学的には非常にありふれた症状です。
がんは「数ある原因のひとつ」に過ぎず「疲れやすい=がん」とは言い切れません。
では、がんで疲れやすくなるのはなぜでしょうか?
癌がある場合、体のなかで次のような変化が起こっています。
- 軽い炎症が続く
癌細胞がると、体が対抗しようとして炎症を起こす物質(サイトカイン)を出します。
この影響で、だるさややる気の低下、寝ても疲れが取れないといった症状が現れます。 - 栄養や体力が消耗される
がんが進行すると、食欲が落ちる、筋肉が減る、エネルギー消費が増加するといった状態になり疲れやすくなります。
ただし、これらの症状はある程度がんが進行した段階で起こることが多く、疲れだけが最初に現れるというケースは稀です。
疲れやすさの他にこんな症状があれば受診を検討
がんでは、疲れやすさ+以下のような症状が現れることがあります。
| 症状 | 特徴 |
| 理由のない体重減少 | 食事量が変わらないのに体重が減る 数週間~数か月で体重が一気に落ちてきた |
| 息切れ・めまい・動悸 | 階段昇降や家事で息が切れる 立ちくらみが多い |
| 血便・黒い便・便通の変化 | 赤い血が混じった便が出る 便が黒っぽい 便秘と下痢を繰り返す |
| しこり・飲み込みにくさ | しこりに痛みがない 症状が2~3週間以上続く |
受診の目安
以下に当てはまる場合は、受診してください。
- 疲れが2週間以上続く
- 休んでも疲れが改善しない
- 日常生活に支障がある
- 「何かおかしい」と感じる
「不安だから」というだけでも十分受診の理由になります。
気にしすぎかな?と思わずおかしいと感じたらまずは医療機関に相談してください。
がん以外で疲れやすくなる主な病気
生活習慣による疲労
生活習慣による疲労は睡眠時間が短い、夜更かし、運動不足などで起こります。
検査では異常がなくても、体が上手く休息を取れずに疲れやすい状態です。
貧血
貧血は特に女性に多く、疲れ以外にも息切れやめまいを引き起こす原因です。
血液検査ですぐに調べることができ、治療も行えます。
甲状腺の病気
甲状腺の病気では体のエネルギー調整が乱れることで疲れやすさや体重変動を招きます。
見逃されやすい病気ですが、血液検査で確認することができます。
ストレス・自律神経の乱れ
ストレスや自律神経の乱れは寝ても疲れが取れないといった症状を引き起こします。
特に朝につらく感じるため、ストレス管理と生活習慣を整えることで改善しやすくなります。
千葉内科在宅・美容皮膚科クリニックでできること
当院では、疲れやすいと感じる方へ問診・診察による生活習慣の確認、血液検査が可能です。
患者様の不安を取り除けるよう一つずつ整理して説明をしています。
必要に応じて専門医への紹介もおこなっていますので、不安なことやどこに相談したらいいかわからない。といった場合に最初の相談先としてご利用ください。
まとめ
いかがでしたでしょうか?
疲れやすいからといってがんとは言い切れません。
多くは生活習慣や貧血といった原因で疲れやすさを感じている方がほとんどです。
しかし、中にはがんや他の病気が隠れていることもあるため、不安を感じている方はまずは医療機関を受診してください。
参考文献
Bower JE. Cancer-Related Fatigue. Nat Rev Clin Oncol. 2014
Evans WJ et al. Cachexia definition. Clin Nutr. 2008
Curt GA et al. Fatigue in cancer. Semin Hematol. 2000
インフルエンザ後に体力が低下する人・しない人の違いは?悪化させるNG行動と回復のポイント
インフルエンザは「高熱が下がれば終わり」と思われがちですが、実際の診療現場では回復期の不調を訴える方が非常に多いのが現状です。
これは珍しいことではなく、インフルエンザ後の生理的な回復過程といえます。
本記事では医師の視点から、インフルエンザ後になぜ体力が落ちるのか、悪化させる行為、回復させる対処法などを詳しく解説します。
インフルエンザ後に体力が低下したと感じる原因
① 免疫反応の「後片付け」にエネルギーが使われる
インフルエンザウイルスが体内から排除された後も、以下といった作業が体内で続いています。
- 炎症反応の収束
- 免疫細胞の再構築
- 傷んだ組織の修復
これには多くのエネルギーが必要で、解熱後もしばらくは「省エネモード」になりやすく、疲れやすさとして自覚されます。
② 数日〜1週間の安静でも起こる筋力低下(廃用)
医学的に重要なのが廃用性筋萎縮です。
ベッドで過ごす期間が数日でも、特に下肢筋(太もも)や体幹筋は確実に低下します。
その結果、「体力が落ちた感覚」が出現します。
これは病気が治っていないのではなく、筋肉が落ちた結果であることが多いのです。
③ 食事量低下による回復材料不足
発症中は食欲不振が続きやすく、たんぱく質やカロリー、ビタミン・ミネラルが不足しがちです。
体は「材料が足りない状態」では回復できず、体力低下が長引きます。
関連記事:インフルエンザの後遺症はある?症状が続く理由と受診の目安を解説
インフルエンザ後に体力回復が早い人・遅い人の違い(医師の臨床視点)
診療を通して感じる、回復スピードの違いを整理すると以下の通りです。
| 項目 | 回復が早い人 | 回復が遅い人 |
| 発症前の状態 | 運動習慣があり筋肉量がある | もともと運動習慣がなく筋肉量が少ない |
| 回復期の食事(罹患後) | 早期に通常食へ戻す | 食事量が戻らない |
| 睡眠 | 規則正しい睡眠がとれている | 夜更かし・昼夜逆転といった不規則な生活 |
| 活動量 | 少しずつ段階的に活動量を増やす | 急に動く/動かない(安静にしすぎ) |
| 行動の傾向 | 「無理しない」を継続 | 極端になりやすい |
発症前の体力+回復期の過ごし方が、体力低下の長さを大きく左右します。
インフルエンザ後の体力低下を悪化させる行動
いきなり普段通りの活動に戻す
解熱はスタート地点であり、体内ではまだ回復が続いています。
無理をすると、倦怠感が数週間続く原因になります。
安静にしすぎる
「また悪化したら怖い」と動かない状態が続くと、筋力低下が進行し、かえって回復が遅れます。
栄養ドリンク・サプリのみで済ませる
一時的な覚醒感はあっても、筋肉・免疫の回復には不十分です。
関連記事:免疫力を高める方法や食べ物について|低下してしまう原因も解説
インフルエンザ後の体力を回復させるための対処
活動量は段階的に
- 室内歩行
- 近所の散歩
- 通常の家事・仕事
と数日〜1週間単位で徐々に増やすのが理想です。
たんぱく質を意識した食事
目安として毎食手のひら1枚分のたんぱく質(卵・魚・肉・豆腐など)を摂るようにしましょう。
睡眠を最優先に
回復期は「早く寝る」が最大の治療です。
規則正しい睡眠を心がけ、しっかりと体を休めましょう。
軽い運動で回復を早める
ストレッチや体操など、息が上がらない運動は回復を促します。
ご自身の無理のない範囲での運動を少しづつ取り入れるようにしてください。
インフルエンザ後の疲れやすさが長引くときの受診目安
次の場合は内科受診をおすすめします。
- 倦怠感が2〜3週間以上続く
- 動悸・息切れ・胸苦しさを伴う
- 発熱が再燃する
- 日常生活に明らかな支障がある
他疾患(貧血、心疾患、二次感染など)の除外が必要です。
関連記事:インフルエンザ予防接種の副作用が出やすい人の特徴とは|大人は腫れがひどい?
千葉内科在宅・美容皮膚科クリニックでの診療について
千葉内科在宅・美容皮膚科クリニックでは、千葉市を中心に、インフルエンザ後の体調不良に対して診療を行っています。
症状に応じて血液検査を行い栄養状態や炎症反応などを評価、適切な薬の処方を行っています。
高度な治療が必要な場合は専門の医療機関に紹介も可能です。
また、通院が難しい方は在宅診療を行っています。
「もう少し様子を見るべきか」「受診した方がよいのか迷う」
その段階でのご相談も問題ありません。お気軽にお問い合わせください。
まとめ
インフルエンザ後の体力の低下は珍しいものではありません。
普段から規則正しい生活や適度な運動を行っておくことでインフルエンザの体力低下を予防することができます。
インフルエンザ罹患後、体力の低下を感じた場合、無理せず少しずつ体を動かしながら日常生活を取り戻していきましょう。
不安な症状があれば医療機関で相談してください。
参考文献(医学論文)
- Taubenberger JK, Morens DM. The pathology of influenza virus infections. Annu Rev Pathol. 2008.
- Iwasaki A, Pillai PS. Innate immunity to influenza virus infection. Nat Rev Immunol. 2014.
- Kortebein P, et al. Effect of 10 days of bed rest on skeletal muscle. JAMA. 2007.
- Dirks ML, et al. Skeletal muscle disuse atrophy. J Nutr. 2014.
- Walsh NP, et al. Immune function and exercise. Exerc Immunol Rev. 2011.
インフルエンザの後遺症はある?症状が続く理由と受診の目安を解説
インフルエンザは高熱・頭痛・咽頭痛・関節痛など強い症状が出る感染症ですが、解熱後もしばらく体調不良が続くことがあります。
体調不良が続くことで、「インフルエンザの後遺症なの?」「いつまで様子を見ていいの?」と不安になる方は少なくありません。
この記事では、インフルエンザ後遺症の有無、症状が続く理由、受診の目安について、内科医の立場からわかりやすく解説します。
インフルエンザの後遺症とは?
インフルエンザに後遺症は残る?
結論から言うと、インフルエンザは基本的に後遺症を残す病気ではありません。
しかし実際には、回復後もしばらく以下のような症状が続くことがあります。
- 倦怠感が抜けない
- 咳や微熱が続く
- 体力が戻らない
これらは医学的には「後遺症」というより、感染によるダメージから体が完全に回復していない状態と考えられます。
なぜインフルエンザ後に症状が続くのか
症状が長引く主な理由は次の4つです。
① 強い炎症の名残
インフルエンザは全身に強い炎症反応を起こします。
ウイルスが体内から排除された後も、炎症の影響がしばらく残ることで、だるさや微熱が続くことがあります。
② 体力・免疫力の低下
高熱や食欲低下により体力が消耗し、回復に時間がかかる状態になります。
特に高齢者や小児に目立ちます。
③ 気道や神経への一時的な影響
気管・気管支の粘膜や神経が刺激を受けることで、以下などの症状が残ることがあります。
- 咳が止まらない
- 頭痛や集中力低下
- 朝起きるのがつらい
④ 二次感染の併発
インフルエンザ後は免疫が低下しているため、気管支炎や肺炎などの二次感染を起こしやすくなります。
これが「後遺症が治らない」と感じる原因になることもあります。
インフルエンザ後遺症はいつまで続く?
目安としては以下の通りです。
| 症状 | 症状が続く期間(目安) |
| 軽い倦怠感・咳 | 1~2週間程度 |
| 強い症状が残る場合 | 3~4週間以上続くこともある |
重要なのは、少しずつでも改善しているかどうかです。
全く良くならない、または悪化する場合は医療機関への受診が必要です。
後遺症が出やすい人の特徴
後遺症が出やすい人の特徴として以下などの人が挙げられます。
- 高齢者
- 小児
- 妊娠中の方
- 基礎疾患(喘息・心疾患・糖尿病など)がある方
- 解熱後すぐに仕事や運動を再開した方
当てはまる方は、回復に時間がかかりやすい傾向があります。
関連記事:倦怠感・だるさが続くのは新型コロナ?後遺症や治療方法などを解説
関連記事:インフルエンザの予防は必要?日常でできる予防方法とおすすめの食品を解説
インフルエンザ後遺症に多い症状
インフルエンザの後遺症に多い症状として以下などがあげられます。
| 項目 | 症状 | 特徴 |
| 全身症状 | ・微熱が続く ・強い倦怠感 ・疲れやすい ・寝ても回復しない | 最も多くみられる 「治ったはずなのにだるい」と感じる原因になる |
| 呼吸器症状 | ・2週間以上続く咳 ・痰が絡む ・息切れ/胸の違和感 | 咳が長引く場合、気管支炎や肺炎の可能性がある |
| 神経症状 | ・頭痛 ・めまい ・ぼーっとする ・集中力低下 | 仕事や勉強など日常生活に影響しやすい |
| 消化器症状 | ・食欲不振 ・吐き気 ・下痢 | 薬の影響や自律神経の乱れが関係することがある |
インフルエンザ後遺症の受診の目安
こんな症状があれば受診を
次のような場合は、医療機関の受診をおすすめします。
- 症状が2週間以上続いている
- 一度良くなった症状が再び悪化した
- 咳・息切れ・胸痛がある
- 微熱が続く、再び発熱した
- 倦怠感が強く日常生活がつらい
基本的に内科を受診するようにしましょう。
ただし、咳や息切れが主な症状として表れている場合は、呼吸器内科。
お子様の場合は、小児科を受診してください。
診療科目に迷った場合は、内科受診で問題ありません。
インフルエンザ後遺症の対処法
病院で行う治療
インフルエンザの後遺症がある場合、病院では症状に合わせて以下などの処置を行います。
症状に応じて適切な薬の処方や処置が必要になるため、自己判断での薬の服用はやめておきましょう。
- 咳止め・去痰薬
- 気道を広げる薬
- 炎症を抑える治療
- 二次感染が疑われる場合の検査・治療
自宅でできる対処法
病院へ行くほどではないけれど、インフルエンザ罹患後に体調不良を感じた場合、以下などを試しましょう。
- 無理をせず休養を優先する
- 睡眠を十分にとる
- 水分・栄養補給を意識する
- 室内を加湿する
- 回復期の飲酒や激しい運動は控える
「もう治った」と思って無理をすると、回復が遅れる原因になるため無理せず体を休めましょう。
症状が長引く場合や日常生活への影響がある場合には医療機関を受診してください。
関連記事:インフルエンザワクチンの効果とは?持続期間や副反応を徹底解説
子どものインフルエンザ後遺症で注意するポイント
子どもは症状をうまく伝えられないため、周囲の観察が重要です。
特に注意したいサイン
- 元気が戻らない
- 食事・水分摂取が少ない
- 夜間の咳が続く
- 反応が鈍い、ぼーっとしている
少しでも不安があれば、早めに小児科へ相談しましょう。
関連記事:子供がインフルエンザになった時の親の対応|風邪や似ている病気との違いについても解説
千葉内科在宅・美容皮膚科クリニックでできること
当院では、インフルエンザ後に症状が続く方に対し、丁寧な問診と診察を行い、症状に応じた薬の処方や処置をおこないます。
外来診療以外に、通院が困難な方への在宅診療も行っています。
「後遺症かどうかわからない」
「もう少し様子を見ていいか相談したい」
その段階でも受診可能です。まずは、お気軽にお問い合わせください。
まとめ
インフルエンザ後に症状が続くことは決して珍しいことではありません。
多くの場合、一時的なもので安静にして過ごしていただくことで症状が落ち着きますが、安静にしていても症状が長く続いている、悪化した、日常生活がままならないといった場合は無理せずに医療機関を受診してください。
インフルエンザが治ったからといって無理は禁物です。
体の回復を最優先に徐々に日常生活を取り戻していきましょう
不安な症状がある場合は、早めに医療機関へ相談してください。




