舌下免疫療法は子供でも受けられる?最適な開始時期と注意点を解説
お子さんの花粉症やアレルギー性鼻炎がひどく、「根本から治してあげたい」とお考えの保護者の方は多いのではないでしょうか。
とくに、抗ヒスタミン薬などのアレルギー薬は眠気の副作用があるため、「授業中にウトウトしてしまうのでは……」と不安に感じる方も少なくありません。
そんなお悩みに対する選択肢のひとつが「舌下免疫療法」です。
舌下免疫療法は、アレルギーの原因物質(アレルゲン)を少量ずつ体内に取り入れることで、アレルギー反応を起こしにくい体質へと改善していく治療法です。
スギ花粉症とダニアレルギー性鼻炎に対して保険適用で受けることができ、対症療法とは異なり、アレルギーの根本治療が期待できる唯一の治療法として注目されています。
この記事では、舌下免疫療法を何歳から受けられるのか、治療を始めるのに最適な時期はいつか、メリット・デメリット、そしてお子さんならではの注意点について、ガイドラインや論文の情報をもとにわかりやすく解説します。
子供の舌下免疫療法は何歳から?
舌下免疫療法は、スギ花粉症に対する治療薬「シダキュア」、ダニアレルギーに対する治療薬「ミティキュア」のいずれも、5歳以上から治療が可能とされています。
もともと舌下免疫療法は2014年に成人向けに保険適用となりましたが、当初は12歳以上が対象でした。その後、小児に対しても安全性が確認されたことから、2018年にミティキュア(ダニ)は2月から、シダキュア(スギ花粉)は6月から、それぞれ年齢制限が撤廃され、5歳以上のお子さんにも処方が可能になりました。
なぜ「5歳以上」が推奨されるのか
舌下免疫療法では、薬を舌の下に置いてから1〜2分間、唾液を飲み込まずに保持する必要があります。5歳未満のお子さんの場合、この「舌の下に1分以上保持する」という動作が難しいケースが多いためです。
薬をすぐに飲み込んでしまうと、治療効果が十分に得られないだけでなく、胃酸で有効成分が分解されてしまいます。
また、万が一の副作用(口の中の腫れやかゆみなど)が出た場合に、お子さん自身が症状をきちんと言葉で伝えられるかどうかも重要なポイントです。
5歳以上であれば、多くの場合「口がかゆい」「のどが変」などと自分で申告できるため、保護者や医師が速やかに対応することができます。
4歳以下でも受けられるケースはある?
一部のクリニックでは、4歳半や4歳から治療を開始しているケースも報告されています。
ただし、これは医師がお子さんの発達段階や理解力を個別に評価したうえで判断しているものです。
また、3歳以上で対応可能とするクリニックもありますが、あくまで例外的な対応であり、一般的には5歳以上が目安です。
なお、ある小児アレルギー専門医の見解では、無理に5歳ちょうどで始めるよりも、小学校に上がる6歳頃まで待つことを推奨する意見もあります。
6歳頃になると「自分で毎日薬を飲む」という習慣づけがしやすくなり、歯磨きや宿題のように日常のルーティンに組み込めるようになるためです。
舌下免疫療法は3〜5年間の継続が必要ですから、お子さん自身が治療の必要性をある程度理解し、自発的に取り組めるかどうかが治療成功の大きなカギとなります。
関連記事:【舌下免疫療法】花粉症への効果は一生続く?費用やデメリットも解説
子供の舌下免疫療法の開始に最適な時期
舌下免疫療法は、治療の対象となるアレルゲン(スギ花粉またはダニ)によって、治療開始に適した時期が異なります。
お子さんの場合は、入学や受験といったライフイベントも考慮しながら計画的に始めることが大切です。
スギ花粉症
スギ花粉症に対する舌下免疫療法(シダキュア)は、スギ花粉が飛散していない6月〜12月頃に治療を開始する必要があります。
花粉が飛んでいる1月〜5月上旬は、体がアレルゲンに対して過敏な状態になっているため、この時期に新たに治療を始めることはできません。
治療を始めると、最初のスギ花粉シーズンから効果が現れ始め、2〜3年継続することで症状が大幅に軽減されると報告されています。
入学・受験シーズンから逆算した開始時期の目安
スギ花粉の飛散ピークは例年2月〜4月です。
この時期はちょうど中学受験や高校受験のシーズン、そして卒業式・入学式といったお子さんにとって大切なイベントが集中する時期でもあります。
実際に、国立病院機構福岡病院の舌下免疫療法外来でも、受験シーズンとスギ花粉症の時期が重なる小中学生・高校生を舌下免疫療法の特に推奨されるケースとして挙げています。
たとえば、中学受験を見据えて花粉シーズンに万全の体調で臨みたい場合、受験本番(1〜2月)の少なくとも3年前の夏(6〜8月頃)に治療をスタートするのが理想的です。
具体的な目安として、小学3年生の夏〜秋に開始すれば、小学6年生の受験シーズンには十分な治療効果が期待できます。
「もう少し早く始めておけばよかった」とならないよう、お子さんのアレルギー症状が気になり始めた時点で早めにご相談いただくことをおすすめします。
ダニアレルギー
ダニアレルギー性鼻炎に対する舌下免疫療法(ミティキュア)は、スギ花粉のように飛散シーズンの制約がないため一年を通じていつでも治療を開始することが可能です。
ただし、スギ花粉症を併せ持っているお子さんの場合は、花粉飛散期が終わってからダニの舌下免疫療法を始めるのがおすすめです。
また、スギとダニの両方の治療を同時に行うことも可能ですが、その場合は一方を先に始めて副作用が落ち着いてから(おおむね3か月後)もう一方を追加する方法がとられます。
ダニアレルギーの場合、治療を始めて数か月後から効果が現れ始め、年単位で継続することでより高い効果が得られるとされています。
子供に舌下免疫療法を受けさせるメリット
根本改善・症状抑制
舌下免疫療法の最大のメリットは、アレルギー体質そのものを改善できる点です。
抗ヒスタミン薬やステロイド点鼻薬などの対症療法は、薬を使っている間だけ症状を抑えるものですが、舌下免疫療法はアレルゲンに対する免疫の過剰反応を根本から抑える仕組みのため、治療終了後もその効果が長期間持続します。
厚生労働省の発表によると、舌下免疫療法は約8割の方に効果があるとされています。
内訳として、以下の報告されています。
- 約30% 症状が完全になくなる
- 約30% 症状が大幅に軽減して薬の量が減る
- 約20% ある程度の改善がみられる
- 約20% 効果がみられない
また、舌下免疫療法を3〜5年継続して行った場合、治療終了後も7〜8年間は症状が抑制されるというデータも報告されています。
万一症状が再燃した場合でも、再び1〜2年ほど舌下免疫療法を行うことで速やかに効果を取り戻せるとされています。
将来的な喘息・新たなアレルギーの予防
お子さんに舌下免疫療法を早い段階で開始するメリットとして、「アレルギーマーチ」の進行を予防できる可能性が挙げられます。
アレルギーマーチとは、乳幼児期のアトピー性皮膚炎から食物アレルギー、喘息、花粉症へと年齢とともにアレルギー疾患が連鎖的に進んでいく現象のことです。
研究によると、舌下免疫療法は鼻炎だけでなく気管支喘息の発症予防効果も小児で認められています。
さらに、すでに1つのアレルゲンに対してアレルギーを持っている場合、治療をしないと15年間でほぼ100%新たなアレルゲンへの感作(新しいアレルギーが増えること)が起きるとされています。
しかし、舌下免疫療法を5年間行うとその割合が10%程度まで抑制されたとする報告もあります(Marogna M, J Allergy Clin Immunol. 2010)。
つまり、子どものうちに治療を始めることで、将来的に喘息に発展するリスクや、新たなアレルゲンに反応してしまうリスクを大幅に減らせる可能性があるのです。
眠気や倦怠感からの解放
花粉症やアレルギー性鼻炎の一般的な治療薬である抗ヒスタミン薬には、眠気や集中力の低下といった副作用があります。
とくにお子さんの場合、授業中に眠くなってしまったり、テストで集中できなかったりと、学業への影響が心配されます。
舌下免疫療法で体質が改善されれば、こうした対症療法の薬を減らす、あるいはまったく使わなくて済むようになる可能性があります。
薬の眠気を気にすることなく、お子さんが本来の力を発揮できる環境を整えてあげられるのは、大きなメリットといえるでしょう。
自宅で治療が可能
舌下免疫療法は、初回のみクリニックで医師の指導のもとに投与を行いますが、2日目以降はご自宅で毎日服用する治療です。
1日1回、舌の下に薬を置いて1〜2分保持するだけですので、お子さんでも短時間で手軽に行えます。
通院頻度は月1回程度(安定すれば2か月に1回)で済むため、学校や習い事で忙しいお子さんにも負担が少なく、治療を継続しやすい点が特徴です。
以前の皮下注射による免疫療法と比較すると、痛みもなく通院の手間も大幅に減り、まさにお子さん向きの治療法といえます。
保険適用・こども医療費助成で経済的負担が少ない
舌下免疫療法は保険診療で行えるため、3割負担の場合、薬代はスギ花粉症で月約1,500円、ダニアレルギーで月約2,800円が目安です。
さらに、お子さんの場合は各自治体の「こども医療費助成制度」が適用されるため、実質的な自己負担が無料〜数百円程度で済むケースがほとんどです。
千葉県にお住まいのお子さんの場合も、助成制度により200〜500円程度の自己負担で治療を受けられます。
関連記事:舌下免疫療法の費用はいくら?トータルコストと対症療法との比較
関連記事:花粉症に効く舌下免疫療法(アレルゲン免疫療法)って?費用・期間・効果は?
子供の舌下免疫療法の注意点
メリットの多い舌下免疫療法ですが、お子さんならではの注意点もあります。
治療を始める前に、以下のポイントをしっかりと把握しておきましょう。
副作用
舌下免疫療法は安全性の高い治療法ですが、アレルゲンを直接体に取り込むため、副作用が出る可能性はゼロではありません。
とくにダニの舌下免疫療法(ミティキュア)はスギ花粉(シダキュア)よりも副作用がやや強く出やすいとされています。
そのため、お子さんに気管支喘息がある場合は喘息のコントロールが十分にできている状態で開始することが重要です。
主な副作用は以下のとおりです。
よくみられる副作用(軽微なもの)
- 口の中のかゆみ・腫れ
- 口内の違和感、唇の腫れ
- のどのイガイガ感
- 耳のかゆみ など
これらは治療開始初期(おおむね1か月以内)に多くみられますが、通常は次第に軽減していきます。
まれな副作用(重篤なもの)
アナフィラキシーの報告はきわめてまれで、皮下免疫療法と比較すると発生頻度は非常に低いとされています。
舌下免疫療法によるアナフィラキシーショックは1億回の投与あたり1回程度で、これまでに死亡例の報告はありません。
ただし、初回投与時にはクリニックで30分間の経過観察を行い、万が一の反応に備えます。
歯の生え変わりとの関係
お子さん特有の注意点として、乳歯から永久歯への歯の生え変わりがあります。
舌下免疫療法で使う薬剤(シダキュア・ミティキュア)の製薬会社が作成した手引書にも「歯が生え変わる時は、事前に医師に対応方法を確認しておくとよいでしょう」と記載されています。
乳歯が抜けた直後は口の中に傷(開放創)がある状態です。
この状態で薬を舌の下に置くと、傷口から通常よりも多くのアレルゲンが体内に吸収され、アレルギー反応が強く出る可能性が指摘されています。
日本小児歯科学会も、舌下免疫療法中の小児が歯科治療を受ける際にはアレルギー反応のリスクに注意が必要であることを公表しています。
ただし、実際に歯の生え変わり時の服用で重篤な症状が出たという報告は現在のところありません。
一般的には、乳歯が抜けた前後数日〜1週間程度は服用を休薬し、出血や痛みが落ち着いてから再開するという対応がとられます。
歯科治療中の対応
歯の生え変わりだけでなく、虫歯の治療や歯列矯正など、歯科治療全般についても注意が必要です。
抜歯などの出血を伴う処置の後は、傷口からアレルゲンが吸収されやすくなるため、処置前3〜4日から処置後1週間程度の休薬が推奨されています。
また、歯科矯正中のお子さんも注意が必要です。
ブラケット(矯正器具)が口の粘膜に当たって傷ができていることがあり、同様のリスクが考えられます。
舌下免疫療法を受けていることは、必ず歯科医師にも伝えるようにしましょう。
歯科医師と主治医が連携して対応することで、安全に治療を進められます。
治療の継続が最大の課題
舌下免疫療法は3〜5年間、毎日薬を服用し続ける必要があります。
この「長期間の継続」がお子さんにとって最大のハードルとなることがあります。
小さなお子さん(5〜6歳)の場合
治療の必要性を理解することが難しい年齢では、「なんで毎日薬を飲まないといけないの?」と疑問を持ち、途中で嫌がってしまうケースがあります。
ある小児科の先生は「歯磨きが自分で習慣づくころ(小学校に上がるころ)に始めるのがちょうどよい」と話しており、お子さん自身の動機づけが継続のカギになります。
治療を続けていることを褒めてあげること、そして医師と一緒に「がんばろうね」と約束することが、やる気を保つポイントです。
小学生以降の場合
小学生以降になると、治療の必要性は理解できるものの、今度は修学旅行や校外学習、宿泊行事での服用忘れが課題になります。
日常生活ではルーティン化できていても、環境が変わると忘れてしまいがちです。
旅行前に薬を荷物に入れる習慣をつけたり、スマートフォンのアラームを設定したりといった工夫が大切です。
なお、数日程度の飲み忘れであれば大きな問題にはなりません。
1か月以内の休薬は許容範囲とされていますが、3か月以上の長期間中断してしまった場合は、少量から再開する必要があるため医師への相談が必要です。
「忘れた日があっても大丈夫」と知っておくだけで、お子さんも保護者も気持ちが楽になるでしょう。
千葉内科在宅・美容皮膚科クリニックでできること
千葉内科在宅・美容皮膚科クリニックでは、「アレルギー・花粉症/舌下免疫療法外来」を設けており、お子さんの舌下免疫療法に対応しています。
一般内科だけでなく小児科の診療も行っているため、お子さんのアレルギー症状に総合的に対応可能です。
血液検査によるアレルギー検査から、治療開始、定期的なフォローアップまで一貫して受けられます。
舌下免疫療法を検討されている方には、まず検査を行い、お子さんの症状やアレルゲンの種類を正確に診断したうえで、治療計画をご提案します。
「舌下免疫療法が気になるけれど、まずは話を聞いてみたい」という方も、お気軽にご予約・お問い合わせください。
花粉シーズン中は症状に合わせた薬の処方も可能ですので、今すぐ舌下免疫療法を始められない時期でもまずはご相談ください。
▶ 当院のアレルギー・花粉症/舌下免疫療法外来の詳細はこちら
まとめ
舌下免疫療法は、5歳以上のお子さんから受けることのできる、アレルギー性鼻炎の根本治療法です。
対症療法とは異なり、体質そのものを改善する唯一の治療法であり、約8割の方に効果が認められています。
お子さんのアレルギー症状で悩んでいる保護者の方は、まずは医師にご相談ください。
花粉シーズンが終わる6月頃から治療を開始できるスギ花粉症の場合、今のうちから計画を立てておくことが、お子さんの快適な学校生活への第一歩となります。
舌下免疫療法の費用はいくら?トータルコストと対症療法との比較
「毎年花粉症の薬やグッズにお金をかけているけれど、根本的に治す方法はないのだろうか?」そんな悩みをお持ちの方に注目されているのが、舌下免疫療法です。
舌下免疫療法は、アレルギーの原因物質(アレルゲン)を少量ずつ体に取り入れることで、アレルギー反応そのものを起こしにくい体質へと改善していく、いわば「根本治療」です。
現在、スギ花粉症とダニアレルギー性鼻炎の2種類に対して保険適用で治療が受けられます。
「興味はあるけれど、費用がどれくらいかかるのかわからなくて踏み出せない…」という方も多いのではないでしょうか。
この記事では、舌下免疫療法にかかるトータルコストを1ヶ月目から5年間まで段階ごとにわかりやすく解説し、毎年かかる対症療法の費用と比較します。
お子さまの場合に利用できる医療費助成制度についてもご紹介しますので、ぜひ治療を始める判断材料にしてみてください。
舌下免疫療法の費用はいくら?
舌下免疫療法は保険適用の治療です。
自費ではなく、健康保険の3割負担(または1割・2割負担)で受けることができます。
ここでは、3割負担の場合を基準に、治療開始から各段階でかかる費用の目安を見ていきましょう。
初回(1ヶ月目)の費用
初回は、まずアレルギーの原因を特定するための血液検査(アレルギー検査)が必要です。
スギ花粉やダニに対する抗体があるかどうかを確認し、治療の対象であることを診断します。
検査の項目数にもよりますが、血液検査の費用は2,500〜4,800円程度(3割負担)です。
すでに他院で検査を受けていて結果をお持ちであれば、この検査を省略できる場合もあります。
検査でスギ花粉症またはダニアレルギーが確認された後は、初回の投薬を院内で行います。
副作用の有無を確認するため、投薬後30分程度は院内で経過を観察する必要があります。
初回費用の目安(3割負担):約4,000〜5,000円(検査費用+初診料+薬代込み)
2ヶ月目以降の費用
2回目以降は月に1回の通院で、医師の診察を受けた上で次の1ヶ月分のお薬を処方してもらいます。
費用の内訳としては、クリニックでの再診料・処方料と、薬局でのお薬代です。
代表的な治療薬であるシダキュア(スギ花粉用)の場合、薬価は1錠146.1円で、3割負担だと1錠あたり約50円です。
| 費用項目 | 金額の目安(3割負担) |
| クリニック(再診料・処方料など) | 約700〜1,000円 |
| 薬局(調剤料+薬代) | 約1,500〜2,000円 |
| 1ヶ月あたりの合計 | 約2,000〜3,000円 |
スギ花粉症の方はシダキュア、ダニアレルギーの方はミティキュアという薬が処方されます。
ダニアレルギー用のミティキュアの方がやや薬価が高いため、月額の自己負担額が若干上がる傾向にあります。
3年間継続した場合のトータルコスト
舌下免疫療法は、効果を得るために最低3年間の継続が推奨されています。
3年間のトータルコストの概算は以下のとおりです。
| 期間 | 費用の目安 | 備考 |
| 初回(1ヶ月目) | 約4,000〜5,000円 | 検査費用含む |
| 2ヶ月目〜36ヶ月目(35ヶ月) | 約70,000〜105,000円 | 月2,000〜3,000円×35ヶ月 |
| 3年間の合計 | 約74,000〜110,000円 | 年間約25,000〜37,000円 |
年間に換算すると約25,000〜37,000円、月あたりでは2,000〜3,000円程度で、毎月の負担としては比較的抑えられた金額です
5年間継続した場合のトータルコスト
3年間で効果を感じた方には、さらに4〜5年の継続が推奨されます。
長く続けるほど効果が安定し、治療終了後も長期にわたって症状を抑えやすくなるためです。
| 期間 | トータル費用の目安(3割負担) |
| 3年間 | 約74,000〜110,000円 |
| 5年間 | 約120,000〜180,000円 |
5年間続けた場合のトータルコストは約12〜18万円が目安です。
月々に直すと2,000〜3,000円ですので、1日あたりに換算するとおよそ70〜100円程度。
缶ジュース1本分に満たない金額で根本治療に取り組めると考えると、決して高いものではありません。
関連記事:【舌下免疫療法】花粉症への効果は一生続く?費用やデメリットも解説
舌下免疫療法と対症療法の費用を比較
舌下免疫療法にはまとまった費用がかかりますが、そもそも花粉症の対症療法にも毎年コストが発生しています。ここでは、一般的な花粉症対策にかかる年間コストと舌下免疫療法を比較してみましょう。
花粉症の予防・対策にかかる年間コスト
花粉症に悩む方を対象にした調査によると、花粉症対策にかける月額費用の平均は約2,785円という結果が出ています。
マスク、市販薬、目薬、点鼻薬などを組み合わせると、1シーズン(約3ヶ月)で8,000〜15,000円程度のコストになることが一般的です。
さらに、病院を受診して処方薬をもらう場合は、診察料と薬代を合わせて月2,500円〜がかかります。
シーズンを通じて複数回の受診をすると、1シーズンの費用は1万〜2万円以上にのぼるケースもあります。
| 対策方法 | 月額の目安 | 年間コスト | 10年間の累計 |
| 市販薬+グッズ中心 | 約2,000〜5,000円 | 約6,000〜15,000円 | 約60,000〜150,000円 |
| 通院+処方薬中心 | 約2,500〜5,000円 | 約10,000〜20,000円 | 約100,000〜200,000円 |
| 舌下免疫療法(3〜5年) | 約2,000〜3,000円 | 約25,000〜37,000円 | 約120,000〜180,000円 |
※舌下免疫療法の10年累計は治療期間5年+治療終了後5年(治療費ゼロ)の合計です。対症療法は毎年継続することを前提としています。
長い目で見るとどちらがオトク?
舌下免疫療法は3〜5年の治療期間中はコストがかかりますが、治療を終えた後は薬が不要になったり、大幅に減薬できたりする可能性があります。
つまり、治療終了後はそれまで毎年かかっていた対症療法のコストがゼロまたは大幅に減るのです。
たとえば、対症療法で年間15,000円のコストが10年間かかり続けた場合、累計で15万円になります。
一方、舌下免疫療法は5年間で約15万円を投じた後、残りの5年間は治療費がほぼゼロです。
この時点で同程度ですが、舌下免疫療法の効果が治療終了後も数年〜それ以上持続するケースが多く報告されていることを考えると、長期的には舌下免疫療法の方がコストパフォーマンスに優れているといえるでしょう。
治療期間中の月々の負担は対症療法とほぼ同程度でありながら、治療終了後は「出費ゼロ」の可能性があるのが舌下免疫療法の大きなメリットです。
子どもの舌下免疫療法にかかる費用
舌下免疫療法は5歳以上のお子さまから受けることができます。
お子さまの場合、「こども医療費助成制度」を活用することで、自己負担額を大幅に軽減できる可能性があります。
千葉市のこども医療費助成制度
千葉市では、令和6年8月診療分から、こども医療費助成制度の対象年齢が高校3年生相当(18歳に達する日以後の最初の3月31日まで)まで拡大されました。
また、小学4年生以上の通院にかかる保護者負担額も1回300円に引き下げられています。
| 対象区分 | 通院1回あたりの自己負担 | 薬局(調剤) |
| 0歳〜小学3年生 | 300円 | 300円(※) |
| 小学4年生〜高校3年生相当 | 300円 | 300円(※) |
| 第3子以降 / 住民税非課税世帯 | 無料 | 無料 |
※同月・同医療機関で通院6回目以降は無料になります。月額上限制度が設けられています。
つまり、千葉市にお住まいのお子さまが舌下免疫療法を受ける場合、1回の通院で最大600円(診察300円+調剤300円)程度の自己負担で済む可能性があります。
第3子以降や住民税非課税世帯の場合は無料です。大人の場合は月2,000〜3,000円かかるところが、お子さまなら大幅に抑えられるのは大きなメリットです。
他の自治体との違い
こども医療費助成制度は全国の自治体で実施されていますが、対象年齢や自己負担額は自治体ごとに異なります。
千葉県内でも、自己負担が0円の自治体や200円の自治体など、市町村によって違いがあります。
たとえば、松戸市や市川市なども高校3年生相当まで助成対象としていますが、自己負担額の設定は自治体ごとに異なります。
完全無料化を実施している自治体もあれば、一定の負担を求める自治体もあります。
お住まいの地域の制度を事前に確認しておくことが大切です。
お子さまの舌下免疫療法を検討されている方は、お住まいの市区町村の窓口やホームページで最新情報を確認されることをおすすめします。
関連記事:舌下免疫療法は子供でも受けられる?最適な開始時期と注意点を解説
舌下免疫療法の費用対効果
舌下免疫療法は3〜5年という長期の治療期間と一定の費用がかかりますが、その「投資」に見合う効果が期待できるのでしょうか。
ここでは、費用対効果の観点からそのメリットを解説します。
薬や通院を減らせる
複数の臨床データや患者調査において、舌下免疫療法を受けた方のおよそ80%が「症状がなくなった」「以前より症状が改善した」と自覚したことが報告されています。
その内訳としては、約20%の方が完治(薬が不要に)、約30%が大幅に改善、約30%がある程度の改善を実感しています。
治療2年目には、91%の方が対症療法の薬を減らすことができたという調査結果もあります。
花粉シーズンに毎回必要だった通院や薬の費用が減ることで、治療終了後のトータルコストは大きく下がる可能性があります。
ただし、すべての方に効果があるわけではなく、10〜20%の方は十分な効果を感じられないケースもあります。
治療前に効果を予測する方法は確立されていないため、この点は理解した上で治療に臨むことが大切です。
仕事や勉強のパフォーマンス向上
花粉症の症状は、鼻水やくしゃみだけにとどまりません。
鼻づまりによる頭のボーっとする感覚、睡眠の質の低下、集中力や判断力の低下など、日常生活のパフォーマンスに大きな影響を与えます。
また、花粉症の対症療法に使われる抗ヒスタミン薬には「眠気」という副作用があるものが多く、仕事中の眠気や運転時の集中力低下の原因となることもあります。
第二世代の抗ヒスタミン薬は眠気が出にくいとされていますが、それでも個人差があります。
舌下免疫療法によって花粉症の症状そのものが軽減すれば、対症療法の薬を減らしたり不要にしたりすることができます。
これにより、薬の副作用である眠気からも解放され、仕事や勉強のパフォーマンスが向上する可能性があります。
花粉症シーズンの生産性低下による経済的損失を考えると、舌下免疫療法は「自分への投資」とも言えます。
新たなアレルギー発症の予防
舌下免疫療法には、もうひとつ見逃せないメリットがあります。
治療を受けていない人と比べて、将来的に他の花粉やアレルゲンに対して新たにアレルギーが発症する可能性が低くなるという報告がされています。
特にお子さまの場合、早い段階で免疫療法を開始することで、アレルギーの進展(アレルギーマーチ)を予防できる可能性も指摘されています。
これは金額に換算しにくいメリットですが、長い人生を考えると非常に大きな価値があるといえます。
千葉内科在宅・美容皮膚科クリニックでできること
千葉内科在宅・美容皮膚科クリニック(千葉市稲毛区)では、アレルギー・花粉症/舌下免疫療法外来を設けており、舌下免疫療法(シダキュア・ミティキュア)に対応しています。
当院では、まず問診や血液検査によって、アレルギーの原因物質を正確に特定します。
スギ花粉やダニ以外のアレルギーの有無も同時に確認できるため、総合的な治療方針をご提案することが可能です。
舌下免疫療法が初めての方も、以前に他院で治療を受けていた方も安心してご相談いただけます。
初回の投薬は院内で行い、副作用の有無を確認した上で、2回目以降はご自宅で毎日服用していただく流れです。
また、花粉症シーズン中の症状がつらい場合には、症状に合わせた薬の処方も行っています。舌下免疫療法は花粉の飛散が落ち着く6月頃から開始できますので、まずはお気軽にご相談ください。
当院では一般内科、小児科の診療も行っており、お子さまの舌下免疫療法にも対応しています。
千葉市のこども医療費助成制度を利用すれば、お子さまの治療費負担を大幅に軽減できます。
駐車場を完備しており、お車での通院にも便利です。WEB予約にも対応していますので、ご都合に合わせてご予約いただけます。
まとめ
対症療法と比較すると、舌下免疫療法は治療期間中のコストはほぼ同等で、治療終了後は薬や通院が不要になったり大幅に減ったりする可能性があります。
花粉症シーズンに毎年つらい思いをしながら対策費を払い続けることを考えると、3〜5年の「根本治療への投資」には大きな価値があるといえるでしょう。
特にお子さまの場合は、こども医療費助成制度を活用することで費用負担を大幅に抑えられます。
花粉症の症状が気になり始めたお子さまには、早めの治療開始をご検討されてみてはいかがでしょうか。
花粉症の根本治療に興味をお持ちの方は、ぜひ千葉内科在宅・美容皮膚科クリニックにご相談ください。
患者さまお一人おひとりの症状やライフスタイルに合わせた治療プランをご提案いたします。
※本記事の情報は2025年時点のものであり、診療報酬改定等により費用が変動する場合があります。実際の費用は医療機関にてご確認ください。
※すべての方に同じ効果が得られるわけではありません。治療の適応や効果には個人差があります。
終末期の在宅ケアで家族ができること|大切な人と穏やかな時間を過ごすためのポイント
「自宅で最期を迎えさせてあげたい」と決意したものの、日に日に変化していくご家族の様子を前にして、「自分には何ができるのだろう」と不安を感じていらっしゃる方は少なくありません。
厚生労働省の調査によると、約7割の方が最期を自宅で迎えたいと望んでいる一方、実際に自宅で亡くなる方は約2割にとどまっています。
その背景には、「自宅で看取ることへの不安」や「何をしてあげたらよいかわからない」というご家族の戸惑いがあります。
本記事では、終末期の在宅ケアで家族ができることを具体的にご紹介します。
医療従事者ではないご家族だからこそできるケアを知り、ご本人とご家族の双方が悔いのない穏やかな時間を過ごすためのヒントとしてお役立てください。
終末期の在宅ケアで家族ができること【心の寄り添い】
終末期のケアにおいて、医療的な処置は医師や訪問看護師が担います。
一方、ご家族にしかできない最も大切な役割は「心に寄り添う」ことです。
全国在宅医療マネジメント協会のガイダンスでも、看取りが近づいた時期でも
「本人らしい活動を一緒にする」
「意思疎通ができる間にたくさん話し伝えたいことを伝える」
ことの大切さが強調されています。
そばにいる時間を大切にする
終末期の方にとって、家族がそばにいてくれるだけで大きな安心感につながります。
特別なことを話す必要はありません。
同じ部屋で過ごす、手を握る、そっと背中をさするといったシンプルな行動が、ご本人の心を穏やかにします。
緩和ケアの専門家は、「一人で死に臨むような孤独を感じさせないことが、家族や友人の最も大切な役割」と指摘しています。
ただし、ご本人が一人の時間を望む場合もありますので、様子を見ながら適度な距離感を保つことも大切です。
日常の出来事を共有する
「今日は天気がよかったよ」「○○ちゃんが元気にしていたよ」など、日常のちょっとした出来事を伝えてみましょう。
療養生活が長くなると、外の世界とのつながりが薄くなりがちです。
家族が外の空気を届けることで、ご本人に「自分はまだ日常の中にいるんだ」という安心感を持っていただけます。
反応が薄くなっている場合でも、耳は最後まで機能していると言われています。
話しかけること自体がご本人への大切なケアになりますので、遠慮せずに語りかけてください。
感謝や思い出を伝え合う
「ありがとう」「あのとき楽しかったね」といった言葉は、ご本人にとっても、ご家族にとっても、かけがえのない心の贈り物になります。
思い出のアルバムを一緒に見たり、懐かしいエピソードを語り合ったりする時間は、ご本人に「自分の人生は意味のあるものだった」と感じていただくきっかけになります。
伝えたいことがあるのに伝えられないまま別れを迎えると、ご家族の中に後悔が残ることがあります。今のうちに「言葉にして伝える」ことを、ぜひ意識してみてください。
好きな音楽や映像をともに楽しむ
ご本人が好きだった音楽をかけたり、思い出の映像や写真を一緒に見たりすることは、心の安らぎにつながります。
音楽には気持ちをリラックスさせる効果があり、言葉でのコミュニケーションが難しくなった段階でも、穏やかな空間をつくることに役立ちます。
お好みの音楽がわからない場合は、若い頃に流行していた曲や、家族で過ごした思い出に結びつく楽曲を選んでみるとよいでしょう。
ご本人の表情や仕草に変化があれば、それは心が反応しているサインかもしれません。
傾聴と共感を心がける
終末期を迎えた方は、死への不安や恐怖、これまでの人生を振り返るさまざまな感情を抱えていることがあります。
そんなとき、ご家族がただ耳を傾け、「つらいね」「そう感じるのは当然だよ」と共感の言葉をかけることは、何よりの支えになります。
無理にアドバイスをしたり、「頑張って」と励ましたりする必要はありません。
つらさを受け止め、一緒に感じる姿勢こそが、ご本人の孤独感を和らげます。
ご本人が言葉を発しなくても、隣にいて同じ空間で時間を過ごすだけで十分なケアになります。
関連記事:緩和ケアとホスピスの違いとは?
関連記事:末期がんによく見られる症状とは?急に悪化するのは死の兆候?
終末期の在宅ケアで家族ができること【環境・生活のサポート】
心の寄り添いと並んで大切なのが、ご本人が少しでも快適に過ごせるよう環境や生活面を整えることです。
スキンシップで安心感を届ける
手を握る、額に触れる、肩をやさしくさするといったスキンシップは、言葉以上に安心感を届けることができます。
人の肌のぬくもりは、不安や痛みを和らげる効果があるといわれています。
マッサージやハンドケアなど、ご本人が心地よいと感じるスキンシップを取り入れてみましょう。
ただし、痛みのある部位や、触れられることを嫌がる場合は無理をせず、ご本人の反応を見ながら行うことが大切です。
保湿クリームを使ったハンドケアなどは、ケアと触れ合いを兼ねた方法としておすすめです。
心地よい環境づくり
ご自宅だからこそできる環境づくりは、在宅ケアの大きなメリットです。
ベッドまわりにお気に入りの写真や思い出の品を飾ったり、好きな香りのアロマを焚いたり、窓を開けて風を通したりするなど、五感に働きかける工夫が効果的です。
また、室温や湿度の調整、照明の明るさ、音の大きさなど、細やかな心地よい空間づくりは、ご本人にとって、気持ちの安定にもつながります。
ご本人の好みや体調に合わせて、こまめに調整してあげてください。
食事・水分への細やかな配慮
終末期になると食欲が落ちることは自然な経過の一つです。
「しっかり食べさせなければ」と焦る必要はありません。
ご本人が食べたいと思ったときに、食べたいものを、食べられる量だけ召し上がっていただくことが大切です。
飲み込みが難しくなってきた場合は、スプーンで少量ずつ口に運んだり、氷やガーゼで唇を湿らせたりする方法もあります。
お気に入りの飲み物を少量口に含むだけでも、ご本人にとっては大きな喜びになることがあります。
具体的な対応方法は、訪問看護師や主治医に相談しましょう。
表情やしぐさから気持ちを読み取る
終末期が進むと、言葉で意思を伝えることが難しくなる場合があります。
そのようなときこそ、表情の変化、手の動き、呼吸のリズムなど、言葉以外のサインに注意を向けてみてください。
眉間にしわが寄っていれば痛みや不快感のサインかもしれません。
手を握り返す力が弱くなっても、わずかな反応はご本人からのメッセージです。
長年一緒に過ごしてきたご家族だからこそ気づけるこれらの変化を、医療チームに伝えることも大切な役割です。
終活のお手伝い
ご本人が気がかりに感じていることを一つひとつ解消していくことは、穏やかな最期を迎えるために大切なサポートです。
たとえば、会いたい人に会う手配をする、大切な書類の整理を手伝う、遺言やメッセージの作成をサポートするなど、ご本人の希望に沿って手助けをしましょう。
経済面の不安については、ソーシャルワーカーやケアマネジャーなどの専門家に相談することもできます。
ご本人が「やり残したことがない」と思えるよう、できる限りの協力をすることが、ご家族にできる大切な役割の一つです。
ACP(人生会議)で本人の意思を共有する
ACP(アドバンス・ケア・プランニング)とは、今後の医療やケアについて、ご本人を主体に、ご家族や医療・ケアチームが繰り返し話し合うプロセスのことです。
厚生労働省は2018年にこの取り組みの愛称を「人生会議」と定め、普及に努めています。
「どのような最期を迎えたいか」「どこまでの治療を望むか」「大切にしたい価値観は何か」といったことを、元気なうちからご家族で話し合っておくことが推奨されています。
一度決めたら終わりではなく、体調や気持ちの変化に応じて何度でも話し合い直すことが大切です。
ご本人が意思を伝えられなくなったとき、ご家族がその思いを代弁できるようにしておくことは、ご本人の尊厳を守ることにもつながります。
難しい話題ですが、「もしものとき」に備えておくことで、いざというときにご家族の迷いや後悔を減らすことができます。
関連記事:訪問診療とは?診療の内容や受診すべき人の特徴などについて解説
終末期を支えるご家族自身の休息
在宅で大切な方を支えているご家族は、身体的にも精神的にも大きな負担を抱えています。
「自分が休んでいる場合ではない」と感じる方も多いかもしれませんが、ご家族が倒れてしまっては、ご本人を支えることができなくなります。
ご自身のケアも「ご本人のため」であることを忘れないでください。
介護疲れを放置しないことの大切さ
訪問看護の現場では、ご家族が付き添いに専念するあまり自身の通院が途絶え、健康を損なってしまうケースも報告されています。
終末期の在宅ケアは24時間気が抜けない状況が続くため、睡眠不足や慢性的な疲労が蓄積しやすくなります。
「少し疲れたかな」と感じた段階で早めに休息を取ることが重要です。
介護を一人で抱え込まず、ほかのご家族や訪問看護師、ケアマネジャーなど、周囲のサポートを積極的に活用しましょう。
レスパイトケアの活用
レスパイトケアとは、介護にあたるご家族が一時的に介護から離れ、休息を取るための支援サービスのことです。
「レスパイト(respite)」は英語で「休息」「小休止」を意味します。
代表的なサービスとして、日帰りで施設に通うデイサービスや、短期間施設に宿泊するショートステイがあります。
また、医療依存度の高い方の場合は、医療保険を利用したレスパイト入院という制度もあります。
「自分が楽をするために利用するのは申し訳ない」と感じる方もいらっしゃいますが、ご家族がリフレッシュすることは、結果的により質の高い介護を続けることにつながります。
担当のケアマネジャーに相談し、利用できるサービスを確認してみてください。
専門職やまわりの人への相談
在宅ケアでは、主治医、訪問看護師、ケアマネジャー、ソーシャルワーカーなど、多くの専門職がチームとなってご本人とご家族を支えます。
体調の変化への対応はもちろん、「これでよいのだろうか」という不安や迷いについても、遠慮なく相談してください。
また、同じ経験をした方の話を聞いたり、家族会や相談窓口を利用したりすることで、気持ちが楽になることもあります。
つらいときに弱さを見せることは、決して恥ずかしいことではありません。
周囲の力を借りながら、ご自身の心と身体もいたわってあげてください。
関連記事:訪問診療の料金の目安について|対応可能な疾患や適切な頻度について
関連記事:特定疾病と特定疾患の違いとは?|高齢者の介護保険について
千葉内科在宅・美容皮膚科クリニックでできること
千葉内科在宅・美容皮膚科クリニック(千葉市稲毛区)では、患者様とご家族に寄り添った在宅診療を提供しております。
医師・看護師・医療事務がチームとなって24時間365日の診療体制で、終末期を自宅で過ごしたいという方を支えています。
定期的な訪問診療はもちろん、急な体調変化にも対応可能です。
がんの痛みを和らげる緩和ケアや、日常的な健康管理など、幅広い医療ニーズに対応いたします。
在宅での看取りを希望されるご家族に対しては、終末期に起こりうる身体の変化や、その際の対応方法について、事前にていねいにご説明いたします。
また、ご家族の精神的なサポートも重視しており、不安やお悩みにいつでもご相談いただける体制を整えています。
訪問エリアはクリニックから約8km圏内。在宅診療に関するご相談は、お電話やお問い合わせフォームからお気軽にご連絡ください。
まとめ
終末期の在宅ケアにおいて、ご家族の存在はかけがえのないものです。
医療的なケアは専門職に任せ、ご家族は「心の寄り添い」と「生活環境の整備」を通じて、ご本人に安心と温もりを届けることが大切です。
在宅での終末期ケアに不安を感じたら、千葉内科在宅・美容皮膚科クリニックまでいつでもご相談ください。
ご本人とご家族が安心して過ごせるよう、医療チーム全体でサポートいたします。
【参考文献】
厚生労働省「人生の最終段階における医療・ケアの決定プロセスに関するガイドライン」(2018年改訂)
日本医師会「人生の最終段階における医療・ケアに関するガイドライン」(2020年)
全日本病院協会「終末期医療に関するガイドライン」(2016年)
全国在宅医療マネジメント協会「終末期患者・家族へのケア」
日本終末期ケア協会「看取り期の家族への声かけ」
迷走神経反射を繰り返すのは病気?何度も起こる原因と正しい予防法
満員電車の中で急に目の前が暗くなった。
採血のときに気を失ってしまった。
こうした経験を何度も繰り返していると、「自分は何かの病気なのではないか」「また同じことが起きるのではないか」と不安になる方も多いのではないでしょうか。
これらの症状は「迷走神経反射(血管迷走神経反射)」と呼ばれ、失神の中でもっとも頻度が高いタイプとして知られています。
迷走神経反射そのものは生命に直接関わるものではありませんが、繰り返すことで日常生活に支障をきたしたり、転倒によるけがのリスクが高まったりすることもあります。
この記事では、迷走神経反射を繰り返す場合に考えられる原因や病気、起こりやすい環境やトリガー、再発を防ぐための予防法などについて、医学的な根拠をもとにわかりやすく解説します。
迷走神経反射を繰り返すのは病気?
結論からお伝えすると、迷走神経反射そのものは「病気」というよりも、自律神経の一時的なバランスの崩れによって起こる生理的な現象です。
私たちの体は、活動時にはたらく「交感神経」と、リラックス時にはたらく「副交感神経」という2つの自律神経によってコントロールされています。
迷走神経は副交感神経の一つで、心臓や消化器官などの機能を調節する重要な役割を担っています。
何らかの刺激によってこの迷走神経が過剰に反応すると、心拍数の低下と血管の拡張が同時に起こり、血圧が急激に下がって脳への血流が不足し、めまいや失神といった症状が現れます。
迷走神経反射を起こしやすい体質の方は一定数おり、体質的な要因が大きいため、繰り返すこと自体が必ずしも重篤な病気を意味するわけではありません。
イタリアで行われた研究によると、神経調節性失神(迷走神経反射を含む)は予後良好な疾患とされていますが、2〜3年の間に約3人に1人の割合で再発が認められるとされています。
繰り返す場合に注意したい病気
ただし、失神を短期間で何度も繰り返す場合や、横になっているときに起こる失神は、迷走神経反射以外の病気が隠れている可能性があります。
特に以下のような疾患には注意が必要です。
- 不整脈などの心臓疾患:心臓のリズムが乱れることで、脳に送り出す血液量が低下し失神を引き起こします。心臓が原因の失神は突然死につながるリスクもあるため、早期の診断と治療が重要です。
- 糖尿病による自律神経障害:糖尿病が進行すると自律神経に障害が生じ、血圧の調整がうまくいかなくなることで、迷走神経反射を繰り返しやすくなることがあります。
- 脳血管障害:脳の動脈硬化や椎骨脳底動脈循環不全により、脳幹部への血流が低下して失神を起こすことがあります。めまいや物が二重に見える症状を伴う場合は、脳梗塞の前兆である可能性もあります。
- 起立性調節障害:特に思春期の若年層に多く見られる疾患で、自律神経のバランスが崩れることでめまいや失神を引き起こします。迷走神経反射は起立性調節障害のサブタイプの一つとしても分類されています。
- てんかん・脳腫瘍:脳神経疾患でも自律神経の異常を引き起こすことがあり、失神の原因となる場合があります。
受診の目安
以下のような場合は、迷走神経反射以外の原因が隠れている可能性がありますので、早めに医療機関(循環器内科や脳神経外科など)を受診することをおすすめします。
- 短期間のうちに何度も失神を繰り返す
- 横になっている状態で失神が起きる
- 失神時に脈の乱れ(不整脈)があった
- 前兆なく突然意識を失う(通常の迷走神経反射は数分間の前駆症状がある)
- 強い頭痛を伴う失神
- 中高年になってから初めて失神を経験した
医療機関では、問診に加えて心電図、血液検査、心臓超音波検査、24時間ホルター心電図、頭部CTなどの検査が行われることがあります。
また、迷走神経反射の確定診断にはティルト試験(Head-up Tilt test)と呼ばれる検査が用いられ、傾斜台の上で立位を維持した際の血圧や心拍数の変化を観察します。
関連記事:脳貧血になったら病院へ行くべき?なりやすい人の特徴や症状を解説
迷走神経反射を繰り返しやすい環境
迷走神経反射は、一つの原因だけでなく、複数の要因が重なったときに起こりやすいという特徴があります。
自分にとってどのような環境がトリガー(引き金)になるのかを把握しておくことが、再発予防の第一歩です。
以下に、迷走神経反射を誘発しやすい代表的な環境や状況をご紹介します。
長時間の立位・座位
満員電車での通勤、学校の朝礼、長時間の会議など、同じ姿勢を長く続けると下半身に血液がたまり、脳への血流が減少しやすくなります。
特に午前中に発症しやすいとされており、電車内や朝礼中に倒れるケースは典型的な例です。
採血・注射・医療処置
針を刺される痛みや、血を見ることへの恐怖、医療処置に対する緊張などが迷走神経を刺激して反射を引き起こすことがあります。
採血や予防接種の場面で気分が悪くなったり、失神したりするのはよく見られる例です。
過去に経験がある方は、あらかじめ医療スタッフに伝え、横になった状態で処置を受けることが推奨されます。
強い痛みや精神的ショック
外傷による激しい痛み、精神的な恐怖やショック、強い怒りや悲しみといった感情のストレスも、迷走神経反射のトリガーになります。
体が防御反応として副交感神経を過剰に活性化させることで、急激な血圧低下が起こります。
暑い環境・密閉空間
暑い場所や人混みの中、換気の悪い密閉空間では、体温調節のために末梢血管が拡張し、血圧が下がりやすくなります。
脱水を伴うとさらにリスクが高まります。夏場の外出先で症状が出やすいという方も多くいらっしゃいます。
排尿・排便後
排尿後や排便後に迷走神経反射を起こすことがあり、これは「排尿失神」「排便失神」とも呼ばれています。
特に、夜間に大量の水分を摂取した後に急に膀胱を空にした場合などに発症しやすいとされています。
飲酒・過度のダイエット・寝不足
アルコールの過剰摂取は血管を拡張させて血圧を下げやすくします。
また、過度なダイエットによる栄養不足や、慢性的な睡眠不足は自律神経の調整機能を乱し、迷走神経反射を起こしやすい状態をつくります。
これらの生活習慣上の要因が重なると、リスクはさらに高まります。
関連記事:めまいはストレスが原因?何科に行けばいい?合併しやすい症状について解説
関連記事:立ちくらみの原因は病気?吐き気と肩こりとの関係性について
迷走神経反射を繰り返さないための予防方法
迷走神経反射には、確立されたエビデンスレベルの高い根本的な治療法はまだありません。
そのため、日常生活の中で誘発因子を避け、自律神経のバランスを整えるための生活習慣の改善が予防の基本となります。
多くのガイドラインでも、まず生活習慣を整え、迷走神経反射を引き起こす環境を避けることが推奨されています。
水分・塩分の補給
脱水は迷走神経反射を引き起こす大きな要因の一つです。
体内の水分が不足すると血液量が減少し、血圧が低下しやすくなります。
特に夏場や運動後は意識的にこまめな水分補給を心がけましょう。
飲み物からは1日あたり約1.2リットルを目安に摂取することが推奨されています。
また、医師から塩分制限を指示されていない場合は、適度な塩分を摂ることも血圧の維持に役立ちます。
しっかりとした休息と規則正しい生活
睡眠不足や過労は自律神経のバランスを崩す大きな原因です。
十分な睡眠をとり、規則正しい生活リズムを維持することが、迷走神経反射の予防につながります。
毎日なるべく同じ時間に起床・就寝する習慣をつけ、夜更かしを避けましょう。
食事も1日3食、できるだけ決まった時間にとることで生活リズムが整いやすくなります。
自律神経の修復に必要なビタミンB群(豚肉・納豆・魚介類・レバーなど)を積極的に摂るのもおすすめです。
ストレス管理
過度なストレスや緊張は、迷走神経反射の大きなトリガーです。
慢性的なストレスにさらされ続けると自律神経のバランスが乱れ、反射が起こりやすい状態が続いてしまいます。
趣味やスポーツなどで意識的にリラックスできる時間を確保し、ストレスをため込まないよう心がけましょう。
また、迷走神経反射を起こしやすい特定の状況(採血、人混みなど)がわかっている場合は、事前にその環境に対する心構えを持ち、必要に応じて周囲に協力をお願いすることも有効です。
性格的に几帳面・真面目で緊張しやすい方は、特に意識してストレスケアに取り組むことが大切です。
こまめな運動習慣
適度な運動習慣は、自律神経を鍛え、血流を改善するために非常に効果的です。
特に下肢の筋力を強化するウォーキングやスクワットなどの運動は、ふくらはぎの筋肉ポンプ機能を高め、下半身にたまった血液を心臓に戻す力を強化してくれます。
ただし、激しい運動は逆にトリガーになることもあるため、ウォーキングや軽いジョギング、ストレッチなど、無理のない範囲で継続できる運動を選びましょう。
長時間同じ姿勢を取らざるを得ない場面でも、足をこまめに動かしたり、つま先立ちを繰り返したりすることで血流を促進できます。
着圧ソックスの活用
着圧ソックスは、下肢を圧迫することで血液の循環を改善し、下半身への血液のたまりを防ぐ効果があります。
長時間の立位が避けられない仕事をされている方や、通勤中に症状が出やすい方には特に有効な対策です。
医療現場でも循環器の専門医から勧められることがあり、実際に着用後に症状が出にくくなったという報告もあります。
迷走神経反射の前兆・発症時の対処法
迷走神経反射は、多くの場合いきなり意識を失うわけではなく、失神の前に以下などの前駆症状(前兆)が現れます。
- めまい
- 血の気が引く感じ
- 冷や汗、吐き気
- 目の前が暗くなる
- あくびが出る
- 腹部の不快感
この前兆を感じた段階で適切に対処することが、失神や転倒によるけがを防ぐうえで非常に重要です。
横になって足を高くする
前兆を感じたら、まず安全な場所で横になり、足を心臓より高く上げましょう。
この姿勢をとることで、下半身にたまった血液が脳の方へ戻りやすくなり、血圧の回復を助けます。
通常は横になって数分ほど休めば症状は回復しますので、焦らずゆっくりと休息をとりましょう。
横になれない時はしゃがむ
電車内や外出先など、横になるスペースがない場合は、その場でゆっくりとしゃがみ込みましょう。
膝の間に頭を入れるようにして前かがみの姿勢をとることで、脳への血流を確保できます。
失神による転倒は、頭部や顔面の打撲など二次的なけがの最大のリスクです。
立ったまま我慢せず、すぐに姿勢を低くすることが大切です。
衣類を緩めて呼吸を整える
ネクタイやベルト、きつい襟元など、体を締め付けている衣類があれば緩めましょう。
首に固いカラーをきつく巻いている状態は、頸動脈洞を刺激して迷走神経反射を悪化させることがあります。
ゆっくりとした深呼吸を意識し、浅い呼吸にならないようにしましょう。
冷や汗が出ている場合はふき取り、できれば温かい飲み物をゆっくり飲んで体を温めるのも効果的です。
物理的対抗動作(カウンタープレッシャー)
近年、迷走神経反射の予防法として注目されているのが「物理的対抗動作(physical counterpressure maneuvers)」です。
これは、前兆を感じた際に特定の筋肉に力を入れることで、血圧の低下を食い止める方法です。具体的には以下のような動作が有効とされています。
- 両脚を交差させて太ももに力を入れる
- 両手を組んで腕を引っ張り合う(アームテンシング)
- ふくらはぎの筋肉に力を入れてつま先立ちを繰り返す
- ゴムボールなどを力強く握る(ハンドグリップ)
これらの動作は、下肢や上肢の筋肉を収縮させることで静脈血の心臓への戻りを促進し、血圧の低下を防ぐ効果が期待できます。
通勤中やオフィスなど、横になれない場面でも実践しやすい対処法ですので、ぜひ覚えておきましょう。
関連記事:突然のフラつきは低血糖のサイン?間違いやすい症状と対処法を解説
千葉内科・在宅クリニックでできること
千葉内科・在宅クリニックでは、消化器・呼吸器・循環器・内分泌泌尿器など、幅広い内科診療を行っています。
迷走神経反射を繰り返しお悩みに対しても、問診や各種検査を通じて、症状の原因を丁寧に評価。
また、当院では迅速血液検査の機器を導入しており、約30分程度で血液検査の結果をお伝えすることが可能です。
迷走神経反射の背景に隠れた疾患(糖尿病、貧血など)がないかを効率よくスクリーニングすることができます。
心電図検査にも対応しており、不整脈などの心臓疾患が疑われる場合の初期評価や、さらに専門的な検査や治療が必要な場合は、連携する専門医療機関へのご紹介もスムーズに行います。
「何度も繰り返すけれど、病院に行くほどなのかわからない」という方こそ、まずはお気軽にご相談ください。
外来診療だけでなく在宅診療にも対応しておりますので、通院が難しい方もご安心いただけます。
まとめ
迷走神経反射は、自律神経の一時的なバランスの崩れによって起こる生理的な現象であり、それ自体が重篤な病気ではありません。
しかし、繰り返す場合には心臓や脳の疾患、糖尿病など、他の病気が隠れている可能性もあるため、一度は医療機関を受診して原因を確認しておくことが大切です。
正しい知識と対処法を身につけることで、迷走神経反射と上手に付き合っていくことは十分に可能です。
繰り返す症状にお困りの方は、どうぞお気軽に千葉内科・在宅クリニックまでご相談ください。
自律神経が乱れるとどうなる?体に起こる変化とセルフチェック
「寝ても疲れが取れない」「なんとなく体調がすぐれない」そんな不調を感じていませんか?
はっきりとした病気が見つからないのに体や心の不調を感じるのは「自律神経の乱れ」が関わっているかもしれません。
自律神経は、呼吸や心拍、消化、体温調節など、私たちが意識しなくても体の機能を24時間休まず調整し続けている神経です。
この自律神経のバランスが崩れると、全身にさまざまな不調が現れます。
この記事では、自律神経が乱れると体にどのような変化が起こるのか、放置するとどうなるのか、そして自分でできるセルフチェックやセルフケアの方法などをわかりやすく解説します。
ご自身の体調を振り返るきっかけにしていただければ幸いです。
自律神経が乱れるとどうなる?
自律神経とは、体の活動時に働く「交感神経」と、リラックス時や睡眠時に働く「副交感神経」の2つから成り立つ神経のことです。
この2つは車のアクセルとブレーキのような関係にあり、互いにバランスを取り合いながら、循環器・消化器・呼吸器など全身の臓器の働きを調整しています。
ストレスや生活習慣の乱れ、ホルモンバランスの変化などによってこのバランスが崩れると、体のさまざまな場所に不調が現れます。
現れる症状は人によって異なりますが、代表的なものを以下にご紹介します。
寝ても疲れが取れない
自律神経が乱れると、本来は睡眠中に優位になるべき副交感神経がうまく働かず、体が十分に休息モードに切り替わらないことがあります。
その結果、たっぷり眠ったつもりでも疲労感が残り、「朝から体がだるい」「休んでも回復した実感がない」という状態が続くことがあります。
交感神経が過剰に優位な状態が続くと血管が収縮しやすくなり、血流が滞って体の末端にまで酸素や栄養が行き渡りにくくなることで、疲労感が抜けにくくなると考えられています。
眠りが浅くなる
夜になっても交感神経が優位なままだと、体が覚醒状態を維持してしまい、寝つきが悪くなったり、眠りが浅くなったりします。
「夜中に何度も目が覚める」「熟睡できていない気がする」という方は、自律神経の乱れが睡眠に影響している可能性があります。
睡眠の質が低下すると日中の眠気や集中力の低下にもつながり、さらにストレスが増えるという悪循環に陥ることも少なくありません。
関連記事:睡眠障害はコロナ後遺症?症状はいつまで続く?対処法や治療について
集中力や思考力が落ちる
交感神経が過剰に働き続けると、脳への血流も低下しやすくなります。
その結果、仕事中に集中力が続かない、考えがまとまらない、判断に時間がかかるといった思考面での不調が出ることがあります。
こうした症状は「気持ちの問題」や「やる気がないだけ」と見過ごされがちですが、自律神経の不調から脳のパフォーマンスが低下している可能性も考えられます。
気分が不安定になる
自律神経の乱れは、精神面にも影響を及ぼします。
理由もなくイライラする、急に不安を感じる、気分が落ち込みやすくなるなど、感情の波が大きくなることがあります。
これは、自律神経とストレスホルモンの調節が密接に関わっているためです。
交感神経の緊張状態が続くと脳に疲労がたまり、不安感が強まりやすくなると考えられています。
だるさや倦怠感が続く
全身の倦怠感は、自律神経失調症の代表的な症状のひとつです。
特に激しい運動をしたわけでもないのに、体が重くてだるい、何をするにも億劫に感じるといった状態が続く場合は注意が必要です。
自律神経が全身の血流や代謝を調整しているため、そのバランスが崩れると体全体のエネルギー供給がうまくいかなくなり、慢性的なだるさにつながることがあります。
頭痛やめまい、動悸などの身体症状
上記のほかにも、自律神経の乱れによって頭痛、めまい、立ちくらみ、動悸、胃腸の不調(下痢・便秘・胃のムカつき)、肩こり、手足の冷え、多汗などの身体症状が現れることがあります。
これらの症状が複数同時に出たり、日によって変わったりするのも自律神経の乱れの特徴です。
関連記事:めまいはストレスが原因?何科に行けばいい?合併しやすい症状について解説
自律神経の乱れを放置するとどうなる?
「少し疲れているだけ」「そのうち良くなるだろう」と自律神経の不調を放置していると、症状が慢性化し、生活全体に影響が広がっていく可能性があります。
不調が慢性化しやすくなる
自律神経の乱れを放置していると、体が不調な状態に慣れてしまい、なかなか元の状態に戻りにくくなります。
たとえば、胃腸の不調から睡眠の質が悪化し、睡眠不足でさらに不安が強まり、頭痛も頻繁に起きるようになる……というように、複数の症状が連鎖的に悪化するケースも少なくありません。
複数の症状が同時に3か月以上続いている場合は自律神経失調症の可能性があるとされており、早めの対処が大切です。
仕事や日常生活に影響が出る
だるさや集中力の低下、不眠などが続くと、仕事のパフォーマンスが落ちたり、家事や育児がこなせなくなったりと、日常生活に支障をきたすことがあります。
「毎朝会社に行けない」「思い通りに家事ができない」という状態にまで悪化し、外出が困難になるケースも報告されています。
他の病気のリスクが高まる
自律神経の乱れが長期化すると、高血圧や不整脈、過敏性腸症候群などの身体疾患との関連も指摘されています。
また、不安感や抑うつ感が強まることで、うつ病やパニック障害などの精神疾患につながるリスクも高まります。
自律神経の不調を「気のせい」と片づけず、体からのサインとして受け止めることが重要です。
関連記事:疲れやすいのはがんのサイン?受診の目安となる症状と考えられる病気
【セルフチェック】自律神経の乱れを確認
以下のチェックリストで、ご自身の最近の体調を振り返ってみましょう。
過去1か月ほどの間に「よく当てはまる」と感じる項目がいくつあるかを確認してみてください。
【身体面のチェック】
【精神面のチェック】
【生活習慣のチェック】
【チェック結果の目安】
該当する項目が3〜5個
自律神経がやや乱れている可能性があります。生活習慣の見直しから始めてみましょう。
該当する項目が6〜9個
自律神経の乱れが進んでいる可能性があります。セルフケアに加え、医療機関への相談も検討してください。
該当する項目が10個以上
自律神経の乱れが強く疑われます。つらい症状が続いている場合は、無理をせず早めに医療機関を受診することをおすすめします。
※このチェックリストはあくまで目安であり、医学的な診断ではありません。
自己判断だけで済ませず、気になる症状がある場合は必ず医師にご相談ください。
自律神経失調症と似た症状を引き起こす他の疾患(甲状腺機能異常、貧血、心臓疾患など)が隠れている場合もあります。
自律神経の乱れが疑われる場合のセルフケア
自律神経の乱れは、日々の生活習慣を見直すことで改善が期待できます。
完璧を目指す必要はありません。できることから少しずつ取り入れてみましょう。
生活リズムを整える
自律神経は約24時間の体内時計(サーカディアンリズム)に連動して働いています。
毎日できるだけ同じ時間に起きて、同じ時間に眠る習慣をつけることが、自律神経を整える第一歩です。
とくに朝起きたらカーテンを開けて朝日を浴びましょう。
朝日を浴びることでセロトニンの分泌が促され、自律神経のバランスが整いやすくなるとされています。
また、休日に寝だめをすると「社会的時差ぼけ」が起きて体内時計が乱れやすくなるため、休日も平日と同じ時間帯に起きることが推奨されています。
休息と睡眠の質を高める
質の良い睡眠は、副交感神経の働きを高め、心身の回復を促します。
就寝の1〜2時間前にぬるめのお風呂(38〜40℃程度)に入ると、入浴後に体温がゆるやかに下がって自然な眠気が訪れやすくなります。
また、寝る1時間前にはスマートフォンやパソコンの使用を控え、ブルーライトの刺激を減らすことも大切です。
寝室の照明を暗めにする、室温や湿度を快適に保つなどの環境づくりも睡眠の質向上に役立ちます。
適度な運動を取り入れる
ウォーキングや軽いストレッチ、ヨガなど、無理なく続けられる運動は自律神経のバランスを整えるのに効果的です。
日光を浴びながらの散歩は、セロトニンの分泌を促し、ストレス軽減にもつながります。
激しい運動は逆に交感神経を刺激してしまう場合もありますので、まずは1日15〜30分程度の軽い運動から始めてみるとよいでしょう。
呼吸法やリラクゼーションを活用する
腹式呼吸は、副交感神経を刺激してリラックスを促す手軽な方法です。
鼻からゆっくり息を吸い、口から6秒ほどかけてゆっくり吐くことを意識してみてください。
通勤中や休憩中など、日常の隙間時間に取り入れることができます。
また、蒸しタオルで目元を温めることも、副交感神経の活動を高めて血流を改善する効果が期待できるとされています。
食生活を見直す
1日3食を規則正しく摂ることが自律神経の安定につながります。
神経の働きに関わるビタミンB群(かつお、バナナ、玄米など)やカルシウム(乳製品、小魚、小松菜など)を意識して摂るとよいでしょう。
また、お酒の飲みすぎやカフェインの過剰摂取は交感神経を刺激するため、適量を心がけることが大切です。
関連記事:倦怠感があるのに熱はなし?どんな病気が考えられる?
自律神経の乱れが疑われる場合の受診目安
セルフケアを心がけていても症状が改善しない場合や、日常生活に支障が出ている場合は、医療機関を受診することが大切です。
以下のような状況に当てはまる方は、早めに相談されることをおすすめします。
- つらい症状が2週間以上続いている
- 症状が徐々に悪化している、または新しい症状が増えている
- 仕事・家事・学業など日常の活動に支障が出ている
- 不安感やうつ気分が強く、気持ちのコントロールが難しい
- 市販薬やセルフケアを試しても改善が見られない
受診先の選び方
まずは内科やかかりつけ医に相談し、必要に応じて心療内科や精神科を紹介してもらうのが一般的な流れです。
腹痛や胃腸の不調が中心なら消化器科、不眠やメンタル面の不調が強い場合は心療内科への受診を検討してみてください。
検査で他の疾患が除外されたうえで、医師が症状や生活背景を総合的に判断して診断します。
千葉内科在宅・美容皮膚科クリニックでできること
千葉内科在宅・美容皮膚科クリニックでは、内科の一般外来にて、自律神経の乱れに関連する症状のご相談を受け付けています。
当院では消化器・呼吸器・循環器・内分泌泌尿器など幅広い内科診療に対応しており、迅速血液検査も導入しているため、30分程度で検査結果をお伝えすることが可能です。
自律神経の乱れが疑われる場合でも、まずは他の疾患の可能性がないかを検査で確認したうえで、患者さま一人ひとりの症状や生活背景に合わせたアドバイスを行います。
専門的な治療が必要と判断された場合は、連携する医療機関をご紹介いたしますので、安心してご相談ください。
「なんとなく調子が悪いけれど何科を受診すべきかわからない」という方も、まずはお気軽にお越しいただければ幸いです。
クリニック情報
所在地:〒263-0051 千葉県千葉市稲毛区園生町169-1
アクセス:京成バス「園生小入口」下車すぐ/京葉道路「穴川IC」から車で約5分
公式サイト:https://chibanaika-clinic.com/
まとめ
自律神経が乱れると、疲労感や不眠、集中力の低下、気分の不安定さ、倦怠感、頭痛やめまいなど、心身のさまざまな不調として現れます。
これらの症状は「原因がはっきりしない不調」として見過ごされがちですが、放置すると慢性化して日常生活に大きな影響を及ぼす可能性があります。
まずは今回ご紹介したセルフチェックで、ご自身の状態を客観的に振り返ってみてください。
そのうえで、生活リズムを整える、睡眠の質を高める、適度に体を動かすなど、できることからセルフケアを始めてみましょう。
セルフケアを続けても症状が改善しない場合や、日常生活に支障がある場合は、医療機関を受診することが大切です。
千葉内科在宅・美容皮膚科クリニックでは、自律神経の不調を含む幅広い内科症状に対応しています。
「なんとなく調子が悪い」という段階でも、ぜひお気軽にご相談ください。
【参考】
一般社団法人日本臨床内科医会「わかりやすい病気のはなしシリーズ19 自律神経失調症」
体温計で測るたびに違うのはなぜ?正しい測り方と適切なタイミングを医師が解説
「さっき測ったときと体温が違う……」「何度測っても数値がバラバラで、どれが本当の体温なのかわからない」こうした経験をお持ちの方は多いのではないでしょうか。
体温計で測るたびに数値が異なると、体温計が壊れているのではないかと不安になったり、正確な体温がわからず困ってしまったりすることもあるかと思います。
この記事では、体温計で測るたびに体温が違う理由をわかりやすく解説するとともに、正しい測り方のコツや適切な検温タイミングについてお伝えします。
正しい知識を身につけて、日々の健康管理にお役立てください。
体温計で測るたびに体温が違う理由
体温計で測るたびに数値が異なる背景には、体温計の仕組みに関するものから、私たちの身体の生理的な変動に関するものまで、原因はさまざまです。
ここでは代表的な5つの理由を解説します。
予測式体温計の仕組みによる数値のズレ
現在、家庭で広く使われている電子体温計の多くは「予測式」と呼ばれるタイプです。
予測式体温計は、検温開始からの温度上昇パターンを内蔵のマイクロコンピュータが分析・演算し、脇の下であれば約10分後に到達するであろう体温(平衡温)を数十秒程度で予測して表示します。
予測式はあくまで演算による推定値であるため、検温時の脇の状態(熱のこもり具合や汗など)の影響を受けやすく、同じ人が短い間隔で繰り返し測定すると、わずかに異なる数値が出ることがあるのです。
とくに、連続して測定すると体温計本体が温まってしまい、予測の精度に影響を及ぼすこともあります。
一方、「実測式」は測定部位のその時点での温度をそのまま表示する方式で、正確な値を得るために脇の下で10分以上、口の中で5分以上かかります。
検温部位や体温計の角度の違い
体温は測定する身体の部位によって異なります。
一般的に、直腸温がもっとも高く、次いで鼓膜温、舌下温、そして脇の下の温度の順に低くなります。
脇の下の温度(腋窩温)は直腸温に比べて約0.8〜0.9℃低く、舌下温は腋窩温より約0.2℃高いとされています。
また、同じ脇の下で測る場合でも、体温計の先端が脇の中心(もっとも温度が高い部分)にしっかり当たっているかどうかで数値が変わります。
脇の下に汗をかいている
脇の下に汗をかいた状態で体温を測ると、汗の蒸発によって皮膚表面の温度が下がり、実際よりも低い体温が表示されることがあります。
これは汗が蒸発する際に熱を奪う「気化熱」の作用によるものです。
一方、長時間布団に入っていたり、厚着をして脇を閉じた状態が続いていたりすると、脇の下に熱がこもり、通常より高い値が出ることもあります。
食事・運動・入浴による体温変化
私たちの体温は、食事、運動、入浴といった日常の活動によっても上昇します。
食事をすると消化吸収のためにエネルギーが消費されて体温が上がり、運動後は筋肉が熱を産生するため同様に体温が高くなります。
入浴後も全身の血行がよくなることで体温が上昇した状態がしばらく続きます。
そのため、これらの活動の直後に検温すると、平常時より高い数値が出ることがあるのです。
体温の日内変動(サーカディアンリズム)
人間の体温は1日を通して一定ではなく、約24時間の周期で規則的に変動しています。
この周期的な変動は「サーカディアンリズム(概日リズム)」と呼ばれ、体内時計によってコントロールされています。
一般的に、体温は早朝の午前4〜5時ごろにもっとも低くなり、起床後から徐々に上がり始め、午後から夕方にかけてピークを迎え、就寝に向けて再び下降していきます。
この日内変動の幅は健康な人で約1℃程度とされており、たとえば朝は36.2℃でも夕方には37.0℃になるということは十分にあり得ることです。
つまり、朝と夕方で体温が違うのは体温計の問題ではなく、身体の自然なリズムによるものです。
このことを知っておくだけでも、測るたびに数値が異なることへの不安はかなり軽減されるのではないでしょうか。
関連記事:熱が上がったり下がったりする原因や対処法を大人と子供に分けて解説
正しく体温を測るポイントとコツ
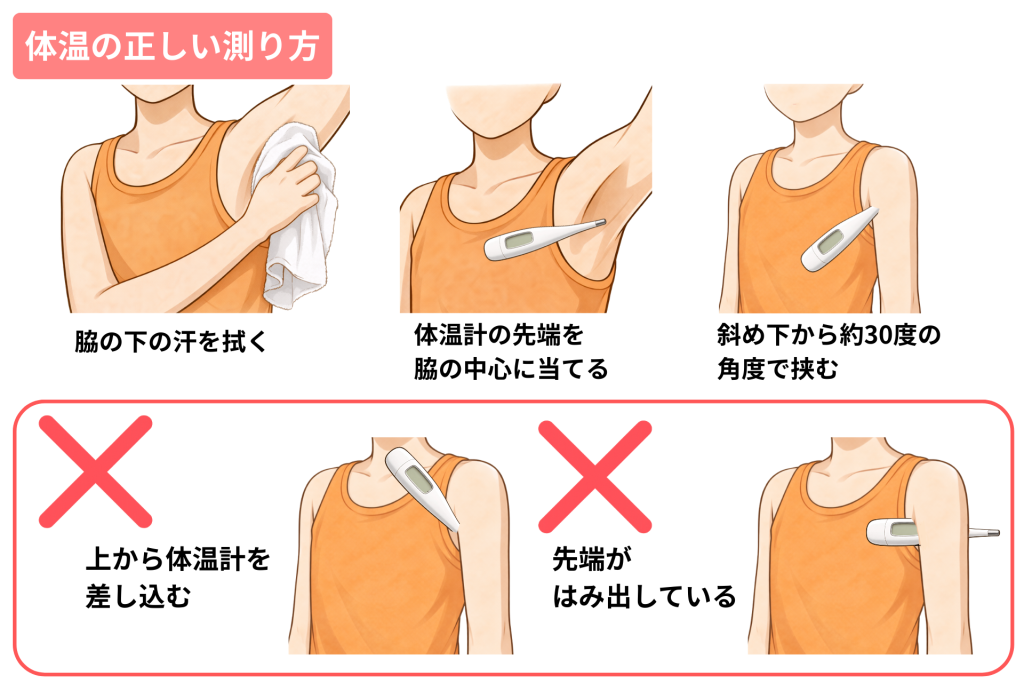
体温が測るたびに違って見えるのを最小限に抑えるためには、毎回同じ条件で検温することが大切です。
ここでは、脇の下で体温を測る際に押さえておきたい5つのポイントをご紹介します。
脇の下の汗を拭く
検温の前に、乾いたタオルやティッシュで脇の下の汗をしっかり拭き取りましょう。
汗が残ったまま測定すると気化熱の影響で体温が低く出てしまうことがあります。
また、長時間脇を閉じていた場合や布団のなかにいた場合は、こもった熱の影響で高く出ることもあります。
こうした場合も一度脇を開けて熱を逃がし、乾いたタオルで拭いてから測ると、より正確な数値が得られます。
体温計の先端を脇の中心に当てる
体温計の先端(感温部)は、脇のくぼみの中央部分に正確に当てることが重要です。
脇の中心はもっとも体の深部に近い温度を反映する場所であり、ここに先端がしっかり密着していないと、実際より低い体温が表示される原因になります。
なお、衣類(下着など)の上から体温計を当てたり、先端が下着に触れたりすると、熱の伝導率が異なるため正しく検温できないことがあります。
体温計の先端は必ず素肌に直接当てるようにしましょう。
斜め下から約30度の角度で挟む
体温計は、服の襟元から上向きに差し込むのではなく、衣服の下から斜め上方向に押し上げるようにして脇に挟みましょう。
このとき、体温計が上半身に対して約30〜45度の角度になるようにするのがポイントです。
上から差し込むと先端が脇の中心に当たりにくく、ずれの原因になります。
手のひらを上向きにすると自然に脇が締まりやすくなるため、体温計を挟んだ腕の手のひらを上に向け、反対の手で肘を軽く押さえると安定します。
測定中は安静にする
検温中に腕を動かしたり体温計がずれたりすると、正確な測定ができません。
測定が完了するまで、できるだけ静かにじっとしていましょう。
小さなお子さんの場合、じっとしているのが難しいことも多いですが、保護者が腕をやさしく支えてあげることで安定して検温できます。
また、泣いた直後はお子さんの体温が上がりやすいため、落ち着いてから測るのがおすすめです。
連続で測定しない
短い間隔で繰り返し体温を測ると、体温計本体が温まったり、脇の下の温度環境が変化したりして、正しい値が出にくくなります。
とくに予測式体温計は、連続測定による温度上昇パターンの変化が予測精度に影響しやすい傾向があります。
もう一度測り直したい場合は、一度電源を切り、予測検温であれば1〜2分以上、間隔をあけてから再度測定を開始してください。
体温計メーカーのなかには、測定部の先端を冷ましてから再測定することを推奨しているところもあります。
体温を測るのに適切なタイミング
先述のとおり、体温は1日のなかでサーカディアンリズムに従って変動しています。
早朝はもっとも低く、午後から夕方にかけてもっとも高くなるため、朝と夜で体温が異なるのはごく自然なことです。
では、いつ体温を測るのがもっとも適切なのでしょうか。
結論からいえば、「毎日同じ時間帯に測ること」がもっとも重要です。
同じ時間帯に測定することで、日内変動の影響を排除した状態で体温の変化を比較できるようになります。
自分の平熱をより正確に把握したい場合は、1日のうち以下の4つのタイミングで測定し、それぞれの時間帯の平均的な体温を把握しておくのが理想的です。
- 起床直後
- 午前(10〜12時ごろ)
- 午後(16〜18時ごろ)
- 就寝前
この方法を数日間続けることで、各時間帯における自分の平熱の範囲がわかるようになります。
なお、正確に日本人の平均体温を調べた研究では、健康時の脇の下の平均体温は36.89(±0.34℃)とされています。
つまり37.0℃であっても平均的な平熱の範囲内であり、必ずしも発熱を意味するわけではありません。
ご自身の平熱を把握することが、発熱の有無を正しく判断する第一歩です。
検温タイミングの注意点
食事、運動、入浴後は体温が上がりやすいため、30分以上あけてから測定しましょう。
また、外からの帰宅直後も外気温の影響を受けている可能性があるため、しばらく安静にしてから計測することで、より安定した数値を得られます。
関連記事:発熱の基準は何度から?外来に行くべき目安やよくある症状を解説
千葉内科在宅・美容皮膚科クリニックでできること
千葉内科在宅・美容皮膚科クリニックでは、消化器・呼吸器・循環器・内分泌など幅広い内科診療を行っております。
発熱や体調不良が続く場合には、迅速血液検査の機器を導入しておりますので、約30分程度で血液検査の結果をお伝えすることが可能です。
「体温が高い日が続いているが原因がわからない」「微熱が長引いて心配」といった症状がある方も、お気軽にご相談ください。
内科的な診察や検査を通じて、発熱の原因を探り、適切な治療やアドバイスをいたします。
また、当院では在宅診療も行っており、通院が難しい患者様にもご自宅での診療を提供しております。
24時間365日、地域の皆様に頼られるクリニックを目指しておりますので、体調に関するお悩みがございましたら、いつでもお問い合わせください。
まとめ
体温計で体温を正しく計測するには、正しい使い方だったりタイミングが大切です。
正しい方法・適切なタイミングで測定しているにもかかわらず、明らかに異常な数値が続いたり、毎回大きくばらつく場合には、まれに体温計自体の故障や電池切れが原因となっていることもあります。
長年使用している体温計は、電池の残量やセンサー部分の状態を確認してみるとよいでしょう。
体温は、私たちの健康状態を知るもっとも身近で大切な指標のひとつです。
正しい検温方法を身につけて、日々の健康管理にお役立てください。体温の異常や体調面でのご心配がある場合は、どうぞお気軽に千葉内科在宅・美容皮膚科クリニックにご相談ください。
参考文献
・ テルモ体温研究所「測定時間の違いは何?実測式と予測式」
・ オムロン ヘルスケア「正しい使い方(正しい体温の測り方)」
・ シチズン・システムズ「正しい体温測定の方法と注意点。平熱を知る重要性とは?」
・ 茨城県メディカルセンター「平熱はどれくらい?体温計での正しい検温のポイント」
皮膚のかゆみはアレルギー?原因の見分け方と自分でできる対処法
「皮膚のかゆみがなかなか治まらない」「もしかしてアレルギーかもしれない」と不安に感じている方は多いのではないでしょうか。
皮膚のかゆみは日常的によく経験する症状ですが、その原因はアレルギーだけではありません。
乾燥や接触刺激、内臓の疾患が原因となることもあります。
この記事では、皮膚のかゆみがアレルギーによるものかどうかを判断するポイントや、自分でできる対処法、そして病院を受診すべき目安について、わかりやすく解説します。
皮膚のかゆみはアレルギーとは限らない
皮膚にかゆみが出ると、「アレルギーかもしれない」と思う方は少なくありません。
皮膚のかゆみの原因としてアトピー性皮膚炎などのアレルギー疾患は有名です。
しかし、それ以外にも、乾燥によるバリア機能の低下や、内臓疾患といった意外なトラブルがかゆみを引き起こしているケースも少なくありません。
肌のバリア機能の低下
最も多い原因の一つが「乾燥」です。
皮膚の表面にある角質層は、天然保湿因子(NMF)やセラミドなどの細胞間脂質によってうるおいが保たれています。
しかし、湿度の低下や加齢、誤ったスキンケアなどによってバリア機能が低下すると、かゆみを感じる神経が肌の表面近くまで伸びてきます。
その結果、わずかな刺激でもかゆみを感じやすくなるのです。
関連記事:顔だけに起きるアレルギー反応の原因は?赤みやかゆみの対処法
外的刺激による接触皮膚炎
次に、外部からの刺激も主要な原因です。いわゆる「かぶれ」と呼ばれる接触皮膚炎には、大きく分けて2種類あります。
- 刺激性接触皮膚炎: 洗剤や化学物質などが付着して起こるもの
- アレルギー性接触皮膚炎:花粉や金属など、特定の物質に対する免疫反応として起こるもの
また、アトピー性皮膚炎のように、免疫の異常が関与して湿疹を繰り返すアレルギー性の疾患も、強いかゆみを伴う代表例です。
じんましん・虫刺され・薬疹
急激なかゆみが生じるものとして、じんましんや虫刺されが挙げられます。
また、服用している薬の副作用として現れる「薬疹(やくしん)」にも注意が必要です。
関連記事:蕁麻疹の治し方はある?原因や控える食べ物について解説
関連記事:虫刺されの腫れがひどい・大きいときの対処法|どんな虫に注意すべき?
内臓疾患によるかゆみ
意外と見落とされやすいのが、内臓の疾患です。
- 肝臓や腎臓の病気
- 甲状腺の異常
- 糖尿病
これらの全身性の疾患がある場合、皮膚に赤みなどの変化がないのに「かゆみだけが続く」という症状が現れることがあります。
皮膚のかゆみがアレルギーかどうか判断するポイント
かゆみの原因を自分で特定するのは難しいですが、以下のポイントを整理しておくと、「放置していいか、すぐ受診すべきか」の判断材料になります。
かゆみの持続性と繰り返し
アレルギー性(アトピーなど)は、良くなったり悪くなったりを年単位で、繰り返すのが特徴です。
- じんましんの疑い:数時間で消えるが、場所を変えてまた出る。
- アレルギーの疑い:季節の変わり目やストレスで何度も再発する。
- 乾燥の疑い:冬場に集中し、保湿ケアで落ち着く。
患部の見た目の変化
「湿疹があるか、ないか」は、原因を絞り込む最大のヒントです。
- 内臓疾患・乾燥:見た目は普通なのに、体の中からムズムズとかゆい。
- アレルギー・湿疹:赤み、ブツブツ、水ぶくれがある。
- 接触皮膚炎(かぶれ):時計の跡、化粧品を塗った場所など、「触れた場所」だけが赤い。
症状が出る前の生活環境
かゆみが出る前に、新しい化粧品や洗剤、アクセサリーを使い始めたり、環境が変わったりしていないかを振り返ってみましょう。
アレルギー性接触皮膚炎は、原因物質に触れてから1~3日後に症状が現れる遅延型の反応があるため、直近数日間の行動を思い出すことが重要です。
また、ペットの毛やハウスダストといった環境アレルゲンだけでなく、エアコンによる急激な乾燥など、生活環境の些細な変化がかゆみの引き金になっていることも少なくありません。
家族のアレルギー歴
家族にアトピー性皮膚炎や気管支ぜんそく、アレルギー性鼻炎などのアレルギー疾患を持つ方がいる場合、かゆみの原因がアレルギーである可能性が高くなります。
受診の際には、家族のアレルギー歴も伝えると、より正確な診断につながります。
皮膚のかゆみがあるときの対処法
かゆみがあるとつい掻いてしまいがちですが、掻くことで皮膚のバリア機能が壊れ、かえってかゆみが強くなる悪循環に陥ります。
まずは以下の対処法を試してみましょう。
患部を冷やす
かゆみが強いときは、まず患部を冷やすことが効果的です。
皮膚の温度を下げることでかゆみの知覚神経の興奮が収まり、かゆみが和らぎます。
冷たい水で濡らしたタオルや、氷・保冷剤をタオルでくるんで患部に当てましょう。
ただし、冷やしすぎはかえって皮膚への刺激になるため注意が必要です。
保湿を心がける
乾燥が原因のかゆみには、保湿ケアが非常に重要です。
入浴後や洗顔後は肌から水分が失われやすいため、早めに保湿剤を塗ることを心がけましょう。
セラミドやヒアルロン酸、尿素などの保湿成分が含まれた製品がおすすめです。
クリームや乳液は、すり込まずにやさしく押さえてなじませるように塗りましょう。
また、部屋が乾燥する冬場やエアコン使用時は、加湿器を活用して湿度を適切に保つことも大切です。
清潔を保つ
汗やホコリ、汚れが皮膚に付着したままになると、その刺激からかゆみが引き起こされることがあります。
肌を清潔に保つことは、かゆみの予防につながります。
ただし、体を洗うときは、ナイロンタオルなどでゴシゴシこするのは避けましょう。
刺激の少ない石けんを十分に泡立てて、やさしくなでるように洗うのがポイントです。
また、熱いお湯に長時間浸かると、皮膚表面の皮脂膜が取り除かれ、バリア機能が低下してしまうため、入浴は40℃以下のぬるめのお湯にし、長湯は避けましょう。
刺激になる衣服を避ける
肌に直接触れる衣服や下着の素材にも気を配りましょう。
ウールやチクチクしやすい化学繊維など、肌触りの刺激が強い素材は摩擦を引き起こし、かゆみを悪化させることがあります。
対策としては、吸湿性が高く肌にやさしい綿(コットン)素材の衣服を選ぶのがおすすめです。
また、締め付けの強い下着や服も摩擦を生じやすく、かゆみの原因になるため、ゆったりとしたサイズ感のものを選びましょう。
市販のかゆみ止めを使用する
セルフケアで対応できる軽度のかゆみであれば、市販のかゆみ止めも選択肢の一つです。
かゆみ止めには大きく分けて、塗り薬(外用薬)と飲み薬(内服薬)があります。
塗り薬には、かゆみを抑えるジフェンヒドラミン塩酸塩などの成分が含まれているものや、保湿成分が配合されたものなどがあります。
ただし、赤みを伴ってかゆいときは皮膚に炎症が起きているサインです。
その場合は保湿剤だけでは不十分なことがあり、ステロイド外用剤による炎症の抑制が必要になる場合があります。
市販薬を使っても改善しない場合は、早めに皮膚科を受診しましょう。
関連記事:アレルギー薬に強さの違いはある?タイプ別おすすめ市販薬ランキング
関連記事:花粉による肌荒れはなぜ起きる?|原因やスキンケア対策を解説
こんな皮膚のかゆみは病院を受診しましょう
「いつか治るだろう」と放置すると、悪化したり思わぬ病気を見逃したりすることがあります。以下のような症状がある場合は、早めに医療機関を受診してください。
- セルフケアで改善しない:保湿を3〜5日続けてもかゆみが引かない。
- 炎症がひどい:患部が真っ赤に腫れている、膿(うみ)が出ている、熱を持っている。
- 全身症状がある:かゆみだけでなく、高熱や強いだるさ(倦怠感)を伴う。
- 皮膚に異常がない:見た目はきれいなのに、体の中からムズムズするような強いかゆみが続く。(内臓疾患のサイン)
- 薬の影響:新しい薬を飲み始めてからかゆみが出た。(薬疹の疑い)
基本的には、皮膚科を受診しましょう。
専門医による視診や血液検査(IgE抗体検査など)で、原因がアレルギーなのか、それ以外なのかを特定できます。
ただし、皮膚に赤みやブツブツがないのに、全身がかゆいという場合は、内科的な疾患が隠れている可能性があるため、内科での検査が必要になることもあります。
千葉内科在宅・美容皮膚科クリニックでできること
千葉内科在宅・美容皮膚科クリニックでは、内科と皮膚科の両面から、かゆみの原因を総合的に診察いたします。
当院では、消化器・呼吸器・循環器・内分泌など幅広い内科診療を行っており、迅速血液検査の機器も導入しておりますので、30分程度で検査結果をお伝えすることが可能です。
皮膚のかゆみの背後に内臓疾患が隠れていないか、血液検査で確認することもできます。
また、美容皮膚科として、かゆみを繰り返すことで生じた色素沈着や肌荒れなどの肌トラブルに対するケアも行っております。
皮膚のかゆみでお悩みの方は、お気軽にご相談ください。
まとめ
皮膚のかゆみは非常に身近な症状ですが、その原因はアレルギーだけでなく、乾燥や接触刺激、さらには内臓の疾患まで多岐にわたります。
かゆみの持続性や患部の見た目、生活環境、家族のアレルギー歴などを確認することで、原因を推測する手がかりになります。
かゆみが長引く場合や、皮膚に目立った変化がないのにかゆみが続く場合、あるいは日常生活に支障が出るほどの強いかゆみがある場合は、早めに医療機関を受診することが大切です。
千葉内科在宅・美容皮膚科クリニックでは、内科と皮膚科の両方の視点から、かゆみの原因を総合的に診察いたします。
皮膚のかゆみでお困りの際は、どうぞお気軽にご相談ください。
参考文献・参考情報
・ 日本皮膚科学会「アトピー性皮膚炎診療ガイドライン2021」
・ 日本皮膚科学会「接触皮膚炎診療ガイドライン2020」
・ 日本皮膚科学会「皮膚瘩癢症診療ガイドライン2020」
・ 日本皮膚科学会「蒡麻疹診療ガイドライン2018」
・ アレルギーポータル(日本アレルギー学会)
・ MSDマニュアル家庭版「かゆみ」
・ MSDマニュアル家庭版「接触皮膚炎」
・ 東京都健康長寿医療センター 皮膚科 アレルギー性皮膚炎と皮膚疾患
肌悩みの改善は一般皮膚科でできる?美容皮膚科との違いやセルフケアのポイント
ニキビや肌荒れ、赤みなどの肌トラブル「なんとか自分で治したい」と考え、SNSやインターネットで情報を集める、取り入れてみる。
しかし、話題のスキンケア用品を試してみたものの、思うように改善しない……そんな経験をお持ちの方も少なくないでしょう。
そこで浮かぶのが、「一般皮膚科で肌悩みを診てもらえるのだろうか?」「やっぱり美容皮膚科に行くべき?」という疑問です。
この記事では、一般皮膚科で対応できる代表的な肌悩みの種類から、美容皮膚科との違い、そして治療と併せて取り入れたいセルフケアのポイントまでをわかりやすくお伝えします。
肌のお悩みを抱えている方の、次の一歩を踏み出すきっかけになれば幸いです。
肌悩みの改善は一般皮膚科でできる?
結論からお伝えすると、多くの肌悩みは一般皮膚科でも改善が可能です。
一般皮膚科は、皮膚の病気やトラブルに対して保険適用で診察・治療を行う医療機関です。
「美容目的でないと皮膚科には行きにくい」と感じる方もいらっしゃるかもしれません。
しかし、ニキビや肌荒れ、酒さといった症状は立派な皮膚疾患であり、保険診療の対象となります。
以下では、とくにご相談が多い3つの肌悩みについて、一般皮膚科での対応をご紹介します。
ニキビ
ニキビは医学的には「尋常性ざ瘡(じんじょうせいざそう)」と呼ばれる皮膚疾患であり、一般皮膚科の保険診療で治療を受けることが可能です。
治療の中心となるのは、アダパレンや過酸化ベンゾイルなどの外用薬です。
症状の程度に応じて、抗菌薬の塗り薬や内服薬、ビタミン剤、漢方薬などが処方されることもあります。
また、毛穴に詰まった皮脂を物理的に取り除く「面皰圧出(めんぽうあっしゅつ)」という処置が行われる場合もあります。
軽度から中等度のニキビであれば、これらの一般皮膚科での治療で十分に改善が見込めます。
一方で、繰り返すニキビや治療後に残るニキビ跡については、ケミカルピーリングやレーザー治療といった美容皮膚科の施術が有効なケースもあります。
関連記事:ニキビの治療はどう選ぶ? 保険診療・美容診療の違いと治療のポイント
肌荒れ
肌荒れと一口に言っても、その原因はさまざまです。
アレルギー性皮膚炎や接触皮膚炎、乾燥性湿疹など、多くの皮膚疾患が「肌荒れ」として現れることがあります。
原因を正しく特定し、それに合った治療を行うことが改善への近道です。
一般皮膚科では、ステロイド外用薬や非ステロイド性抗炎症薬による炎症のコントロール、ヘパリン類似物質などの保湿剤の処方が行われます。
必要に応じてパッチテストや血液検査によるアレルギー検査を実施し、原因物質を特定することも可能です。
かゆみが強い場合には、内服の抗ヒスタミン薬が処方されることもあります。
市販のスキンケア製品で改善しない肌荒れには、何らかの皮膚疾患が隠れている可能性があります。
自己判断でのケアを長く続けるよりも、早めに皮膚科を受診されることをおすすめします。
関連記事:顔だけに起きるアレルギー反応の原因は?赤みやかゆみの対処法
酒さ
酒さ(しゅさ)は、顔の持続的な赤みやほてり、ニキビに似たブツブツを特徴とする慢性の皮膚疾患です。
30代以降の女性に多くみられますが、男性にも発症します。
一般皮膚科では、メトロニダゾールやアゼライン酸の外用薬が治療の中心となり、炎症が強い場合にはテトラサイクリン系の抗菌薬が内服で処方されることもあります。
また、紫外線やアルコール、香辛料、急激な温度変化など、酒さを悪化させる要因を避けるための生活指導も大切な治療の一部です。
酒さはニキビと非常に見分けがつきにくく、ニキビ用のセルフケアで悪化してしまうケースも少なくありません。
顔の赤みが長く続いている場合は、自己判断せずに皮膚科で正確な診断を受けることが大切です。
関連記事:酒さの種類と症状は?おすすめ美容皮膚科での治療方法を紹介
肌悩み改善を目的に皮膚科へ行くなら美容皮膚科?
「肌をきれいにしたい」と思ったとき、一般皮膚科と美容皮膚科のどちらを受診すべきか迷われる方は多いのではないでしょうか。
ここでは、両者の違いと選び方のポイントをお伝えします。
- 一般皮膚科:保険適用の診療を中心に、ニキビ・湿疹・アトピー性皮膚炎といった皮膚疾患の「治療」を目的としています。症状を医学的に改善し、「治す」ことに重点を置いた診療を行います。
- 美容皮膚科:自由診療(保険適用外)を中心に、肌の「見た目の改善・美しさの向上」を目的としています。シミやシワ、たるみ、毛穴の開き、ニキビ跡といった美容的な悩みに対して、ケミカルピーリング、レーザー治療、光治療、ヒアルロン酸注入などの専門的な施術を受けることができます。
おすすめの流れとしては、まず一般皮膚科で皮膚疾患の有無を確認し、必要な治療を受けることです。
治療によって症状が改善した後にも残る美容的な悩み(たとえばニキビ跡やシミ、毛穴の開きなど)がある場合に、美容皮膚科での施術を検討するとスムーズです。
なお、一般皮膚科と美容皮膚科の両方を併設しているクリニックであれば、最初の診察から美容的なケアまで一貫して対応してもらえるため、通院の手間が少なく安心です。
肌悩みを改善する皮膚科治療に併せて行いたいセルフケア
皮膚科での治療はもちろん大切ですが、日常生活でのセルフケアを併せて行うことで、治療の効果をより高めることができます。
ここでは、肌の改善に役立つ5つのポイントをご紹介します。
適切なスキンケア
スキンケアの基本は「やさしく洗う・しっかり保湿する・紫外線から守る」の3つです。
洗顔は1日2回、ぬるま湯を使ってやさしく行いましょう。ゴシゴシこすると肌のバリア機能を傷つけてしまうため注意が必要です。
洗顔後はすぐに、セラミドやヒアルロン酸配合の保湿剤で肌にうるおいを与えてください。
また、紫外線は肌荒れや色素沈着を悪化させる大きな原因の一つです。
SPF30以上の日焼け止めを季節を問わず毎日使用することを習慣にしましょう。
なお、SNSで話題の製品が必ずしもご自身の肌に合うとは限りません。
迷ったときは、皮膚科医のアドバイスに基づいた製品を選ぶと安心です。
関連記事:洗顔のやり方を間違えると肌トラブルに!美肌を守る正しい手順と注意点
バランスの取れた食事
肌の健康は、体の内側からの栄養補給と深い関わりがあります。
以下などは、毎日の食事で意識して摂りたい栄養素です。
- 皮膚のターンオーバーを促すビタミンA(にんじん、ほうれん草、レバーなど)
- コラーゲンの生成を助けるビタミンC(キウイ、ブロッコリー、パプリカなど)
- 抗酸化作用で肌の老化を防ぐビタミンE(ナッツ類、アボカドなど)
- 肌の修復を助ける亜鉛(牡蠣、牛肉、大豆製品など)
- 肌の炎症を抑えるオメガ3脂肪酸(青魚、亜麻仁油など)
一方で、糖質の過剰摂取や脂質の多い食事、加工食品の頻繁な摂取は、ニキビや肌荒れの悪化につながる可能性があるため、できるだけ控えるようにしましょう。
質の良い睡眠
睡眠中には成長ホルモンが分泌され、肌の修復や再生が行われています。
そのため、睡眠の質が低下すると肌のバリア機能が弱まり、ターンオーバーが乱れてしまうことがあります。成人の場合、1日7〜9時間の睡眠が目安とされています。
睡眠の質を高めるためには、以下が効果的です。
- 就寝前のスマートフォン使用を控えてブルーライトの影響を減らす
- 毎日の就寝・起床時間をできるだけ一定にする
- 寝室の環境を整えること(理想:室温18〜22℃、湿度50〜60%)
適度な運動
運動をすると血行が促進され、肌に必要な栄養素や酸素がすみずみまで届きやすくなります。
また、発汗によって老廃物の排出が促されるほか、ストレスホルモンであるコルチゾールの低下にもつながるため、肌の健康に多くのメリットがあります。
おすすめは、ウォーキングやヨガ、軽いジョギングなどの有酸素運動です。
週に150分程度の中等度の運動を目安にしてみてください。
ただし、運動後は速やかに汗を拭き取り、肌を清潔に保つことが大切です。
汗をかいたまま放置すると、ニキビの原因になることがありますのでご注意ください。
ストレス管理
ストレスは肌にも大きな影響を与えます。
ストレスを感じるとコルチゾールの分泌が増加し、皮脂の過剰分泌や肌のバリア機能の低下を引き起こすことがあります。
ストレスを上手にコントロールするためには、深呼吸やマインドフルネス瞑想を日常に取り入れたり、趣味やリラックスできる時間を意識的に確保したりすることが有効です。
前述の適度な運動もストレス解消に効果的です。
もしストレスが強く日常生活に支障を感じるようでしたら、心療内科やカウンセリングの利用も検討してみてください。
千葉内科在宅・美容皮膚科クリニックでできること
千葉内科在宅・美容皮膚科クリニックでは、一般皮膚科と美容皮膚科の両方の診療を行っております。
一般皮膚科では、ニキビや肌荒れ、酒さ、湿疹、アトピー性皮膚炎など、保険適用の皮膚科診療に幅広く対応。
また、美容皮膚科では、ニキビ跡やシミ、毛穴の開き、肌質改善といった美容的なお悩みに対して、レーザー治療やケミカルピーリングなどの施術をご提供しています。
当クリニックの強みは、まず一般皮膚科で皮膚疾患の治療を行い、その後の美容的なケアまでを同じクリニック内でシームレスに対応できる点です。
お一人おひとりの肌の状態やお悩みに合わせた最適な治療プランをご提案いたしますので、肌のことでお困りの方はどうぞお気軽にご相談ください。
まとめ
ニキビ・肌荒れ・酒さなど、多くの肌悩みは一般皮膚科の保険診療で治療することができます。
セルフケアで改善が見られない場合は、早めに皮膚科を受診し、専門医による正確な診断を受けることが大切です。
治療後に残る美容的なお悩み(ニキビ跡やシミなど)については、美容皮膚科の施術を検討するのも良い選択です。
そして、皮膚科での治療と並行して、適切なスキンケア・バランスの取れた食事・質の良い睡眠・適度な運動・ストレス管理といった日々のセルフケアを丁寧に行うことで、治療の効果をより一層高めることができます。
肌のお悩みが続いている方は、ぜひ一度、一般皮膚科で専門医にご相談されてみてはいかがでしょうか。
適切な治療とセルフケアの両輪で、健やかで美しい肌を目指しましょう。
参考文献・エビデンス
日本皮膚科学会「尋常性ざ瘡・酒さ治療ガイドライン 2023」
Guidelines of care for the management of acne vulgaris(J Am Acad Dermatol. 2016;74(5):945-973)
日本皮膚科学会「アトピー性皮膚炎診療ガイドライン 2024」
Guidelines of care for the management of atopic dermatitis(J Am Acad Dermatol. 2014;71(1):116-132)
Does poor sleep quality affect skin ageing?(Clin Exp Dermatol. 2015;40(1):17-22)
Acne: the role of medical nutrition therapy(J Acad Nutr Diet. 2013;113(3):416-430)
ニキビの治療はどう選ぶ? 保険診療・美容診療の違いと治療のポイント
「ニキビくらい、そのうち治るだろう」と市販薬やセルフケアで対処している方も多いのではないでしょうか。
しかし、一時的に良くなっても、またすぐに繰り返してしまう。
そんな経験をお持ちの方は少なくありません。
ニキビは医学的には「尋常性ざ瘡(じんじょうせいざそう)」と呼ばれる皮膚の疾患です。
毛穴に皮脂がつまり、アクネ菌が増殖することで炎症が起こります。放置すると赤みや色素沈着、クレーター状の瘢痕(ニキビ跡)など、長期的に肌に影響を及ぼす場合もあります。
この記事では、ニキビ治療を検討している方に向けて、保険診療と美容診療それぞれの治療法や選び方のポイント、治療を続けるうえで気をつけたいことなどを医師の立場からわかりやすく解説します。
正しい知識を持ったうえで、ご自身に合った治療法を見つけていただければ幸いです。
ニキビを改善するための治療法
ニキビの治療法は大きく「保険診療」と「美容診療(自由診療)」の2つに分けられます。
それぞれの特徴を理解したうえで、ご自身のニキビの状態や目的に合った治療を選ぶことが大切です。
保険診療と美容診療の比較
| 保険診療 | 美容診療(自由診療) | |
| 費用 | 1回 1,000〜2,000円程度(3割負担) | 施術により異なる(数千円〜数万円) |
| 目的 | 今あるニキビの炎症を抑え、新たなニキビを予防 | ・ニキビ跡の改善 ・肌質改善 ・美容的な仕上がり |
| 主な治療 | ・外用薬 ・内服薬 ・面皰圧出 | ・美容施術 ・美容内服 ・肌診断 など |
| 適応 | ・白ニキビ ・黒ニキビ ・赤ニキビ ・黄ニキビ | ・ニキビ跡(赤み・色素沈着・クレーター) ・毛穴の開き ・肌質改善 |
| メリット | ・費用が安い ・エビデンスが豊富 | ・治療の選択肢が広い ・美容的な仕上がりを追求できる |
保険診療
保険診療は、健康保険が適用されるため、患者さんの費用負担が少ないのが特徴です。
皮膚科の医師がニキビの状態を診察し、症状に応じた治療薬を処方します。
近年は保険適用の治療薬も充実しており、軽症から中等症のニキビであれば、保険診療で十分な改善が期待できるケースが多くなっています。
外用薬(塗り薬)
- アダパレン(ディフェリンゲル):毛穴のつまりを改善し、コメド(面皰)の形成を抑える薬剤です。ニキビ治療のガイドラインで第一選択薬の一つとして推奨されています。
- 過酸化ベンゾイル(BPO)製剤:アクネ菌に対する殺菌作用と角質剥離作用を持ちます。耐性菌が生じにくいという利点があり、長期的な使用にも適しています。
- アダパレン・BPO配合剤:上記2つの成分を配合した薬剤で、それぞれの効果を同時に得られるため、より効率的な治療が可能です。
- 抗菌外用薬(クリンダマイシン、ナジフロキサシンなど):炎症を起こしている赤ニキビに対して使用します。アクネ菌の増殖を抑え、炎症を鎮めます。
内服薬(飲み薬)
- 抗菌薬(ミノサイクリン、ドキシサイクリンなど):炎症が強い場合や広範囲にニキビがある場合に処方されます。通常2〜3か月を目安に使用し、耐性菌のリスクを避けるため、漫然と長期使用しないことが重要です。
- 漢方薬(十味敗毒湯、荊芥連翹湯など):体質改善を目的として処方される場合があります。ホルモンバランスの乱れやストレスが関与するニキビに用いられることがあります。
- ビタミン剤(ビタミンB群、ビタミンCなど):皮脂分泌のコントロールや肌のターンオーバーを助ける補助的な役割として処方されることがあります。
処置
- 面皰圧出(めんぽうあっしゅつ):専用の器具を使い、毛穴に詰まった皮脂や角栓を取り除く処置です。自分で潰すとニキビ跡の原因になるため、必ず医療機関で行うことが推奨されます。
美容診療(自由診療)
保険診療だけでは改善が難しい場合や、ニキビ跡の治療、肌質そのものを改善したい場合は、美容診療(自由診療)が選択肢になります。
自由診療は保険が適用されないため費用は高くなりますが、より多くの治療法から選ぶことができ、美容的な仕上がりにもこだわった治療が可能です。
美容施術
ケミカルピーリング
酸性の薬剤(グリコール酸、サリチル酸マクロゴールなど)を肌に塗布し、古い角質や毛穴の詰まりを取り除く治療です。
ニキビの原因となるコメドの除去に効果があり、肌のターンオーバーを促進します。
2〜3週間に1回のペースで、5〜8回程度の継続が目安です。
ポテンツァ(POTENZA)
マイクロニードルとRF(高周波)エネルギーを組み合わせた最新の治療機器です。
微細な針で肌に穴を開けると同時に高周波を照射し、皮膚深部からコラーゲン生成を促進。
ニキビ跡の凹凸(クレーター)、毛穴の開き、肌質改善に高い効果が期待できます。
薬剤の導入(ドラッグデリバリー)も可能で、症状に合わせたカスタマイズ治療ができるのが特徴です。
関連記事:ポテンツァのダウンタイムをどう過ごす?経過別のケア方法と注意点
IPL光治療(フォトフェイシャル・ステラM22)
IPL(Intense Pulsed Light)という広帯域の光を肌に照射する治療です。
複数の波長フィルターを使い分けることで、赤みの原因となるヘモグロビンや色素沈着の原因となるメラニンにIPLの光が吸収されやすい特性があります。
これにより、ニキビによる赤みや色素沈着の改善が期待できます。
ダウンタイムが少なく、多くの場合は施術直後からメイクが可能です。
関連記事:【千葉・稲毛駅周辺】フォトフェイシャルを安く受けられるクリニック3選
エレクトロポレーション(メソナJ)
電気パルスを用いて皮膚に一時的に微小な孔を開け、有効成分(ビタミンC、トラネキサム酸、成長因子など)を肌の深部まで浸透させる施術です。
イオン導入の約20倍の浸透力があるとされ、ニキビ跡の赤みや色素沈着のケア、ニキビ予防のための肌質改善に活用されます。
痛みやダウンタイムがほぼないため、初めての美容治療としても取り入れやすい施術です。
関連記事:エレクトロポレーションの美容効果は?導入できる美容成分と注意点
ジュベルック
ポリ乳酸(PDLLA)を主成分とした注入剤で、皮膚内でコラーゲンの生成を促進。
ニキビ跡の凹みや毛穴の開き、肌のハリ改善に用いられます。
効果が数か月にわたって持続するのが特徴で、肌の土台から改善を目指す治療です。
関連記事:【千葉・稲毛駅周辺】ジュベルックを安く受けられるクリニック4選
ダーマペン
超極細の針で肌に微細な穴を多数開け、肌の自然治癒力を利用してコラーゲンの再生を促す治療です。
ニキビ跡のクレーターや毛穴の開きの改善に効果があり、薬剤の塗布と組み合わせることで効果を高めます。
レーザー治療
フラクショナルレーザーなどを使用し、肌に微細な熱損傷を与えることでコラーゲンの再構築を促す治療です。
深いニキビ跡の改善に用いられることが多く、症状や肌質に応じて機器やパラメータを選択します。
美肌内服
イソトレチノイン
重症のニキビに対して使用されるビタミンA誘導体の内服薬です。
皮脂分泌を強力に抑え、毛穴の角化を正常化する作用があります。海外では広く使われています。
しかし、催奇形性などの副作用があるため、自己判断での使用は避け、医師の管理のもとで使用する必要があります。
関連記事:イソトレチノインの代表的な副作用|好転反応との見分け方・注意点とは?
シナール・トラネキサム酸
ビタミンCやトラネキサム酸の内服は、ニキビ跡の色素沈着改善や肌の抗酸化に役立ちます。
美容内服としてオンライン診療で処方を受けることも可能です。
関連記事:シナールの効果と特徴|どのくらいで効果が出始める?
関連記事:トラネキサム酸の代表的な副作用は?飲み続けても大丈夫?
肌診断器VISIA®(ビジア)
高精度カメラで肌の状態を可視化する診断機器です。
表面のシミやニキビだけでなく、肌の奥に潜む隠れジミや毛穴の状態、ポルフィリン(アクネ菌の代謝物)の量なども解析できます。
客観的なデータに基づいて治療計画を立てることができ、治療前後の比較も可能です。
関連記事:VISIA肌診断で何がわかる?美容看護師が診断結果の見方を解説
ニキビ治療の選び方
ニキビ治療を選ぶ際は、現在のニキビの状態と治療の目的を整理することが重要です。
以下のポイントを参考に、ご自身に合った治療法を検討してみてください。
今あるニキビを治したい場合
白ニキビ、黒ニキビ、赤ニキビなど、現在進行形のニキビがある場合は、まず保険診療での治療が基本です。
日本皮膚科学会のガイドラインでも、アダパレンやBPO製剤などの外用薬を中心とした標準治療が推奨されています。
保険診療は費用負担も少なく、多くの方が標準治療で改善を実感されています。
ニキビ跡を改善したい場合
赤みや色素沈着、クレーター状のニキビ跡は、保険診療の外用薬だけでは改善が難しいケースが多いです。
このような場合は、ポテンツァやIPL光治療、エレクトロポレーションなどの美容診療が効果的です。
ニキビ跡の種類(赤み・色素沈着・凹凸)によって最適な治療法が異なるため、医師に相談のうえで治療法を決定することが大切です。
ニキビが繰り返しできる場合
保険診療の標準治療を一定期間続けても繰り返しニキビができてしまう場合は、肌質改善を目的とした美容診療を併用することも選択肢です。
また、重症・難治性のニキビに対しては、イソトレチノインの内服なども検討されます。
いずれにしても、自己判断ではなく医師と相談しながら治療方針を決めることが重要です。
皮膚科と美容皮膚科、どちらに行くべき?
結論としては、まず保険診療を受けることをおすすめします。
保険診療で標準治療を行い、それでも改善が不十分な場合や、ニキビ跡の治療を希望する場合に美容診療を検討するという流れが一般的です。
当院のように保険診療と美容診療の両方に対応しているクリニックであれば、患者さんの状態に応じてシームレスに治療を切り替えることができます。
ニキビ治療で気をつけたいポイント
ニキビ治療の効果を最大限に得るために、以下のポイントに注意してください。
治療を自己判断でやめない
ニキビ治療で最もよくある失敗が、症状が良くなった時点で自己判断で治療を中断してしまうことです。
特に抗菌薬は、途中で使用をやめると耐性菌(薬が効かない菌)が発生するリスクがあります。
医師が「終了して良い」と判断するまで、処方された薬は指示通りに使い続けることが大切です。
一時的な改善で通院を終えない
ニキビは慢性的な疾患であり、目に見える炎症が治まっても、肌の内部にはまだコメド(微小面皰)が残っている場合があります。
コメドを放置すると再びニキビが発生するため、炎症が落ち着いた後も「維持療法」として外用薬の使用を続けることが推奨されています。
通院のペースは症状に応じて医師と相談してください。
治療効果を短期間で判断しない
ニキビ治療の効果は、すぐに実感できるとは限りません。
外用薬であれば最低でも2〜3か月、美容診療であれば複数回の施術を重ねてから効果が見えてくるケースも多くあります。
特にアダパレンは使い始めに刺激感や乾燥、一時的な悪化(レチノイド反応)が起こることがありますが、これは正常な反応です。
焦らず、医師と相談しながら治療を継続しましょう。
正しいスキンケアと生活習慣の見直し
治療と並行して、日常のスキンケアや生活習慣の改善も重要です。
- 洗顔は1日2回、刺激の少ない洗顔料で優しく行う
- 保湿を十分に行う(乾燥は毛穴のつまりを悪化させます)
- 日焼け止めを使用して紫外線対策をする
- 油脂性のクリームやオイルクレンジングは避ける
- ノンコメドジェニック処方の化粧品を選ぶ
- 十分な睡眠、バランスの良い食事、ストレス管理を心がける
- ニキビを自分で潰さない(ニキビ跡の原因になります)
治療中に気になることがあれば早めに相談する
治療薬の副反応(赤み、乾燥、ひりつきなど)や症状の変化が気になる場合は、次の診察予定日を待たずに早めに医療機関にご相談ください。
また、副反応を理由に自己判断で薬をやめてしまうと、治療効果が得られないだけでなく、再発のリスクも高まります。
ニキビ治療にかける院長の想い
千葉内科在宅・美容皮膚科クリニックでできること
千葉内科在宅・美容皮膚科クリニック(千葉市稲毛区)では、ニキビに関する幅広い診療を提供しています。
当院の特徴
- 高品質な美容医療を低価格で提供する美容皮膚科
- 患者様一人ひとりに寄り添うカウンセリングで、最適な治療プランを提案
- 駐車場完備で、日焼けを気にせず通院可能
- オンライン診療にも対応
対応可能な施術例
- 肌診断器VISIA®:現在の肌状態を客観的に数値化し、最適な治療計画の立案に活用
- ポテンツァ:マイクロニードル+高周波で、ニキビ・ニキビ跡・毛穴の改善にアプローチ
- IPL光治療:ニキビ後の赤みや色素沈着にアプローチ
- エレクトロポレーション:有効成分を肌深部に導入し、肌質改善をサポート
まとめ
ニキビの保険診療と美容診療の違いについて解説しました。
ニキビに悩んではいるけれど、ニキビ治療というと保険診療は効果がないし、美容施術は高価で手が出しにくい。となかなか病院で治療を開始できない方も少なくありません。
しかし、保険診療であっても十分効果を感じている方も多くいます。
もちろん、美容施術を取り入れた方が良い場合もありますが、まずは保険診療での皮膚科治療でニキビを改善させましょう。
ニキビについてお悩みの方は、千葉内科在宅・美容皮膚科クリニック、またはお近くの皮膚科でご相談ください。
参考文献・エビデンス
- 日本皮膚科学会「尋常性痤瘡・酒皶治療ガイドライン 2023」
- Zaenglein AL, et al. Guidelines of care for the management of acne vulgaris. J Am Acad Dermatol. 2016;74(5):945-973.
- Nast A, et al. European evidence-based (S3) guideline for the treatment of acne – update 2016. J Eur Acad Dermatol Venereol. 2016;30(8):1261-1268.
- Thiboutot D, et al. New insights into the management of acne: an update from the Global Alliance to Improve Outcomes in Acne group. J Am Acad Dermatol. 2009;60(5 Suppl):S1-S50.
- 林伸和ほか「本邦における痤瘡患者の実態―多施設共同横断研究―」日本皮膚科学会雑誌, 2018.
- Gollnick H, et al. Management of acne: a report from a Global Alliance to Improve Outcomes in Acne. J Am Acad Dermatol. 2003;49(1 Suppl):S1-37.
ニキビは保険適用で治療できる?治療内容と自由診療の違いを解説
ニキビは医学的には「尋常性ざ瘡(じんじょうせいざそう)」と呼ばれる皮膚疾患であり、皮膚科で保険診療による治療を受けることができます。
しかし、「保険でどこまで治療できるのか」「自由診療との違いは何か」がわからず、受診をためらっている方も多いのではないでしょうか。
本記事では、ニキビの保険診療で受けられる治療内容、自由診療との違い、治療法の選び方までわかりやすく解説します。
費用を抑えてニキビを治したい方は、ぜひ参考にしてください。
ニキビは保険適用で治療が受けられる?
ニキビ(尋常性ざ瘡)は、保険適用で治療を受けることが可能です。
ニキビは「尋常性ざ瘡」という皮膚疾患であり、保険診療の対象として認められています。
初期の白ニキビ・黒ニキビから、炎症を伴う赤ニキビ・膿ニキビまで、幅広い症状が保険診療の対象です。
保険診療では、3割負担(70歳未満の場合)で治療を受けることができ、初診料・薬代を含めても1回あたり数千円程度で済むケースがほとんどです。
ただし、ニキビ跡(クレーター・色素沈着など)の治療は見た目の改善を目的とするため、原則として保険適用外となります。
【保険適用になるケース】
- 現在進行中のニキビ(白ニキビ・黒ニキビ・赤ニキビ・膿ニキビ)
- ケロイド状に盛り上がったニキビ跡(ケロイド体質と診断された場合)
【保険適用外になるケース】
- ニキビ跡の赤み・色素沈着・クレーターに対する治療
- ケミカルピーリング、レーザー治療、イオン導入などの美容的施術
- 美容目的の内服薬(イソトレチノイン、スピロノラクトンなど)
ニキビの保険診療による治療
保険診療で受けられるニキビ治療は、大きく「外用薬」「内服薬」「面皰圧出」の3つに分類されます。
日本皮膚科学会の「尋常性痤瘡・酒皶治療ガイドライン2023」に基づく標準治療をご紹介します。
外用薬(塗り薬)
外用薬は保険診療におけるニキビ治療の基本です。
ガイドラインで推奨度の高い薬剤を中心に処方されます。
ニキビ治療の中心となる外用薬
| 薬剤名(商品名) | 特徴・作用 |
| アダパレン(ディフェリン®ゲル) | ビタミンA誘導体。毛穴の詰まり(面皰)を改善し、白ニキビ・黒ニキビに有効。ガイドラインで強く推奨 |
| 過酸化ベンゾイル(ベピオ®ゲル/ローション) | 抗菌作用+角質剥離作用。耐性菌を生じにくい。ガイドラインで強く推奨 |
| アダパレン/過酸化ベンゾイル配合(エピデュオ®ゲル) | 上記2成分の配合剤。炎症性ニキビに対して高い効果が期待できる。外用薬の中で最も強力 |
| クリンダマイシン/過酸化ベンゾイル配合(デュアック®配合ゲル) | 抗菌薬+過酸化ベンゾイルの配合剤。赤ニキビ・膿ニキビに効果的 |
抗菌外用薬(炎症性ニキビの補助治療)
- クリンダマイシン(ダラシン®Tゲル/ローション)
- ナジフロキサシン(アクアチム®クリーム/ローション)
- オゼノキサシン(ゼビアックス®ローション)
※注意:抗菌外用薬の単独使用はガイドラインで推奨されていません。アダパレンや過酸化ベンゾイルとの併用が基本です。また、長期使用は耐性菌のリスクがあるため注意が必要です。
内服薬(飲み薬)
中等度以上の炎症性ニキビには、外用薬と内服薬の併用が行われます。
抗菌薬(抗生物質)
- ミノサイクリン(ミノマイシン®):テトラサイクリン系。中等度〜重度の炎症性ニキビに使用
- ドキシサイクリン(ビブラマイシン®):テトラサイクリン系。ミノサイクリンと並んで第一選択
- ロキシスロマイシン(ルリッド®):マクロライド系。テトラサイクリン系が使用できない場合の代替
※抗菌薬の内服は通常6〜8週間を目安とし、漫然と長期間使用しないことが推奨されています。
ビタミン剤(補助療法)
- ビタミンB2(ハイボン®)・ビタミンB6(ピドキサール®):皮脂の分泌調整やターンオーバーを促進
- ビタミンC(シナール®):抗酸化作用、色素沈着の予防
- ロキシスロマイシン(ルリッド®):マクロライド系。テトラサイクリン系が使用できない場合の代替
漢方薬
- 十味敗毒湯(じゅうみはいどくとう):化膿しやすいニキビに
- 荊芥連翹湯(けいがいれんぎょうとう):慢性的なニキビ体質の改善に
- 清上防風湯(せいじょうぼうふうとう):顔面の赤い炎症性ニキビに
- 加味逍遙散(かみしょうようさん):ストレスや月経に関連するニキビに
面皰圧出(めんぽうあっしゅつ)
専用の器具(コメドプレッシャー)を使い、毛穴に詰まった皮脂や古い角質を物理的に取り除く処置です。
白ニキビ・黒ニキビ(面皰)に対して保険適用で行うことができます。
自分でニキビを潰すと細菌感染やニキビ跡のリスクがあるため、必ず医療機関で行いましょう。
ガイドラインでも選択肢の一つとして記載されている処置です。
関連記事:ニキビが出来やすい理由をタイプ別に解説|原因に合わせたケアでしっかり改善・予防
ニキビの保険診療と自由診療の違い
保険診療と自由診療には、費用・治療範囲・治療の目的において大きな違いがあります。
| 保険診療 | 自由診療(自費診療) | |
| 費用負担 | 3割負担(1回あたり数百円〜数千円程度) | 全額自己負担(数千円〜数万円/回) |
| 治療の目的 | ニキビの炎症を抑え、新しいニキビの発生を予防する | ニキビの根本的改善、ニキビ跡の修復、美肌を目指す |
| 主な治療内容 | 外用薬(アダパレン、過酸化ベンゾイル等) 内服薬(抗菌薬、ビタミン剤、漢方) 面皰圧出 | ケミカルピーリング レーザー治療・光治療 ダーマペン イオン導入 イソトレチノイン内服 ホルモン療法(ピル、スピロノラクトン) |
| 対象 | 現在進行中のニキビ(初期〜重度) | 保険治療で改善しないニキビ、ニキビ跡、美肌目的 |
| メリット | 費用が安い、ガイドラインに基づく標準治療が受けられる | 治療の選択肢が多い、ニキビ跡にも対応可能、より積極的なアプローチ |
| デメリット | 治療の選択肢が限定的、ニキビ跡には対応できない場合が多い | 費用が高い、施術によってはダウンタイムがある |
関連記事:ニキビ治療薬を比較|ゼビアックスローション・ディフェリンゲル・ベピオゲルの特徴とは?
関連記事:イソトレチノインの代表的な副作用|好転反応との見分け方・注意点とは?
ニキビの治療法の選び方
ニキビの状態や目的に応じて、適切な治療法を選ぶことが大切です。
まずは保険診療から始めるのがおすすめ
初めてニキビで受診する方は、まず皮膚科で保険診療を受けましょう。
アダパレンや過酸化ベンゾイルなどのガイドラインで推奨度の高い外用薬が処方されます。
外用薬の効果が現れるまでには通常2〜3か月の継続が必要です。途中で治療をやめずに根気よく続けることが大切です。
自由診療を検討するタイミング
- 保険診療の治療を3か月以上続けても改善が乏しい場合
- ニキビ跡(赤み・色素沈着・クレーター)を改善したい場合
- 繰り返すニキビに対してより積極的な治療を希望する場合
- 月経前に悪化する大人ニキビでホルモン療法を検討したい場合
日常生活でのセルフケアも重要
治療と並行して、以下のセルフケアを心がけましょう。
- ニキビを触ったり潰したりしない
- バランスの良い食事・十分な睡眠を心がける
- 適切な洗顔とスキンケアで肌を清潔に保つ
- 紫外線対策を行う
関連記事:口唇ヘルペスの治療法を医師が解説|放置のリスクと回復を早めるポイント
千葉内科・在宅クリニックでできること
千葉内科・在宅クリニックでは、ニキビに関する以下の対応が可能です。
保険診療によるニキビ治療
ガイドラインに基づいた外用薬・内服薬の処方、症状に応じた漢方薬やビタミン剤の処方が可能です。
患者様の肌質や生活習慣に合わせた治療プランのご提案しています。
丁寧なカウンセリング
ニキビの原因や生活習慣の見直しについてアドバイスを行っています。
自由診療が必要と判断される場合の専門医療機関のご紹介も可能です。
ニキビでお悩みの方は、まずはお気軽にご相談ください。保険診療の範囲内で、できるだけ費用を抑えながら適切な治療を受けていただけます。
まとめ
本記事のポイントは、以下の通りです。
- ニキビ(尋常性ざ瘡)は保険適用で治療が可能
- 保険診療では外用薬・内服薬・面皰圧出が主な治療法
- アダパレンや過酸化ベンゾイルがガイドラインで強く推奨されている
- ニキビ跡の治療やピーリング・レーザーなどは自由診療
- まずは保険診療で治療を開始し、必要に応じて自由診療を検討
- 外用薬の効果には2〜3か月かかるため、継続治療が重要
ニキビは適切な治療を早期に行うことで、ニキビ跡を防ぎながら改善することができます。
費用面が気になる方も、まずは保険診療での治療をご検討ください。
参考文献・エビデンス
1. 日本皮膚科学会「尋常性痤瘡・酒皶治療ガイドライン2023」日皮会誌 2023; 133: 407-450.
2. Zaenglein AL, et al. Guidelines of care for the management of acne vulgaris. J Am Acad Dermatol. 2024; 90(5): e111-e142.
3. Nast A, et al. European evidence-based (S3) guideline for the treatment of acne – update 2016. J Eur Acad Dermatol Venereol. 2016; 30(8): 1261-1268.
4. Thiboutot DM, et al. Practical management of acne for clinicians: An international consensus from the Global Alliance to Improve Outcomes in Acne. J Am Acad Dermatol. 2018; 78(2 Suppl 1): S1-S23.
5. Leyden JJ, et al. Why topical retinoids are mainstay of therapy for acne. Dermatol Ther. 2017; 30(1): e12427.
6. 千里中央花ふさ皮ふ科「皮膚科で保険適用となるニキビ跡の治療について解説」
7. 大西皮フ科形成外科医院「保険と自費別のニキビ治療法の一覧表」
8. 美容皮膚科タカミクリニック「ニキビの悩みでオンライン診療を受けるなら保険診療と自由診療どちらがおすすめ?」
9. 美容皮膚科フェミークリニック「ニキビ治療に保険は適用される?一般皮膚科と美容皮膚科の違い」





