ホスピスとは?入院条件や入るタイミングについても紹介

こんにちは!千葉内科在宅・美容皮膚科クリニック院長の辺土名(へんとな)です。
以前、公開したコラムで緩和ケアや緩和ケアとホスピスの違いなどについて解説しました。
今回はホスピスにだけ焦点を当てて、ホスピスの概要や、どんなケアが受けられるか、入院条件などについて詳しく解説していきます。
ホスピスとは?

ホスピスケアは、余命が限られている患者様とそのご家族様に対して、質の高い生活を提供することを目指しています。
このケアの中心には、痛みや不快な症状を最小限に抑え、患者様が最後の時を尊厳を持って過ごせるよう支援するという思いがあります。
ホスピスケアの基本原則
- 総合的なサポート
ホスピスケアは、身体的な痛みだけでなく、心理的、社会的、スピリチュアルな苦痛にも対応します。
患者様一人ひとりのニーズに応じたケアを提供することが大切です。 - 家族への支援
患者様だけでなく、そのご家族様もケアの対象です。
家族が患者様を支える上で必要な情報提供や心のケアを行います。 - 在宅ケアの推進
可能であれば、患者様が自宅で過ごせるように支援します。
環境が患者様にとって快適であることが、生活の質(QOL=Quality of life)を高める重要な要素です。 - 積極的な症状管理
痛みや息苦しさなどの症状を効果的に管理し、患者様が苦痛を感じることなく過ごせるよう努めます。
ホスピスケアの適用時期
ホスピスケアは、治療目的の医療から快適さを重視するケアへと移行する時期、すなわち、医師から余命が約6ヶ月以内と予測された患者様に推奨されます。
しかし、この適用時期は患者様やご家族様のニーズによって前後することがあります。
ホスピスケアの利点
- 痛みと苦痛の軽減
症状の管理により、患者様ができるだけ快適に過ごせるよう支援します。 - 心の平安
心理的な支援や霊的なケアにより、患者様とご家族様が心の平安を得られるよう努めます。 - 生活の質(QOL)の向上
患者様の希望に沿ったケアを提供することで、生活の質を向上させます。
ホスピスケアの提供形態
ホスピスケアは、在宅ホスピス、ホスピス専門施設、病院内ホスピスなど、患者様の状態や希望に応じて様々な形で提供されます。
ホスピスはどんな人が入所する?

- 末期がん患者
治療可能性のない進行がんで、積極的な治療を望まない、または積極的な治療が可能な限界に達した患者様。 - 進行性の非がん性疾患患者
重度の心不全、慢性閉塞性肺疾患(COPD)、進行性の神経変性疾患(例:エイミー・ルー・ゲーリック病(ALS))、末期の腎不全など、治療の選択肢が限られているか、治療による改善が見込めない疾患の患者様。 - 重度の認知症患者
高度に進行したアルツハイマー病や他の認知症で、日常生活の自立が困難で、介護の必要性が高い患者様。
ホスピスではどんなケアが受けられる?

症状の管理
ホスピスケアの最も重要な側面の一つは、痛みや息苦しさ、吐き気、便秘など、患者様が経験する可能性のある不快な症状を管理することです。
これらの症状は、患者様の生活の質を著しく低下させるため、適切な症状管理は非常に重要です。
心理社会的サポート
ホスピスチームには、社会福祉士やカウンセラーが含まれており、患者様やご家族様の心理的、社会的なニーズに対応します。
不安、うつ、孤独感など、終末期に直面する心理的な課題をサポートし、患者様とご家族様がこの困難な時期を乗り越えられるよう支援します。
スピリチュアルケア
多くの患者様にとって、病気と向き合う過程で霊的な問題や疑問が生じます。
ホスピスチームのスピリチュアルケアの担当者は、患者様がこれらの問題に取り組み、平和を見つけるためのサポートを提供します。
介護者支援
ホスピスケアは、患者様だけでなく、その家族や介護者もサポートの対象とします。
介護の負担、悲嘆のプロセス、そして患者様の看護に関する教育を提供し、介護者がこの過程をできるだけスムーズに進められるよう支援します。
生活の質の向上
ホスピスケアの目的は、患者様が残された時間を可能な限り快適に、そして意味のあるものとして過ごせるようにすることです。
これには、好きな活動への参加やご家族様との時間を大切にすることも含まれます。
関連記事:緩和ケアと言われたら平均余命はどれくらい?対象はどんな人?
ホスピスの入院条件は?

ホスピスの入院条件や入院できない条件についての理解は、患者様やそのご家族様が適切なケア選択を行う上で重要です。
ホスピスケアは、余命が限られた患者様とそのご家族様に対して、質の高い終末期ケアを提供することを目的としています。
ここでは、ホスピスの入院条件と入院できない条件について説明します。
ホスピスの入院条件

- 余命の予測
医師による診断で、患者様の余命が6ヶ月以内であると予測される場合。
これは、標準的な医療条件の下での予測です。 - 積極的な治療の終了
患者様が治癒を目的とした積極的な治療を終了し、症状の緩和と生活の質の向上に焦点を当てるケアを受け入れる意向がある場合。 - 包括的なケア計画への同意
患者様とご家族様が、症状管理、心理社会的支援、霊的ケアを含む包括的なホスピスケア計画に同意する場合。
ホスピスに入るタイミングは?

特に決まったタイミングはありませんが、大まかな目安がありますので以下で説明します。
ホスピスに入る時期を決定することは、患者様とそのご家族様にとって非常に重要な決断です。
一般的に、ホスピスケアは治療目的の医療から快適さを重視するケアへの移行を意味し、患者様の余命が医師によって6ヶ月以内と予測された場合に選択されます。
以下は、ホスピスケアへの移行に関するガイドラインと考慮すべきポイントです。
ホスピスに入る時期の決定要因
- 病状の進行
治療可能性のない疾患であり、病状が進行し続けている場合。 - 治療の効果
積極的な治療が効果を示さず、症状の管理と生活の質の向上に焦点を当てることが優先される場合。 - 患者様とご家族様の希望
患者様とご家族様が生活の質を最優先し、積極的な治療よりも症状の緩和と快適な生活を選択する場合。 - 医師の評価
医師が患者の余命を6ヶ月以内と予測し、ホスピスケアの適格性があると判断した場合。
ホスピスケアの利点
- 症状の緩和
痛みや他の不快な症状を効果的に管理します。 - 心理社会的サポート
患者様とご家族様が精神的、社会的、霊的な支援を受けられます。 - 家族のサポート
ケア提供者としての家族の負担を軽減し、喪失後の支援を提供します。
関連記事:末期がんによく見られる症状とは?急に悪化するのは死の兆候?
ホスピスの入院費用は?

ホスピスの入院料金については厚生労働省により、1日47,910円(一部加算を除く)定額と定められています。
入院料は、健康保険が適用され、所得額や入院期間によって変動があります。
69歳以下の方は3割負担、70歳以上の方は1~3割負担です。
入院料の他、食事代や、差額ベッド代、おむつなどの衛生用品代や、寝具リース代などが必要に応じて請求されます。
在宅での緩和ケアなら千葉内科在宅・美容皮膚科クリニックに相談を
- 末期がんなどの重い病気と診断された場合
- 治療に伴う身体的な苦痛や精神的・経済的な苦痛
- 手術の痛み
- 息苦しいや倦怠感などの身体症状
- 眠れないや気分の落ち込み
- 医療費の問題
- 自宅療養や療養病院への転院
- お看取り
など様々なご相談を千葉内科在宅・美容皮膚科クリニックではいつでも受けつけております。
「緩和ケアやホスピスについてもっと詳しく聞きたい」、「在宅診療・訪問診療についてもっと詳しく聞きたい」など、ご不安なこと・ご不明点があれば、お気軽にご相談ください。
千葉内科・在宅クリニックでは、24時間365日、医療面でのサポートを行っていきます。
また、ケアマネージャーさん・訪問看護師さん・訪問薬剤師さんと連携を行い、安心してご自宅でお過ごしいただけるサポートを行うことができます。
「今、入院しているが自宅で過ごしたい」や、自宅で一人、「病院にも通えない」など
お悩みのことがあればいつでもお気軽にご相談ください!
まとめ
今回はホスピスにだけ焦点を当てて、ホスピスの概要や、どんなケアが受けられるか、入院条件などについて解説しました。
いかがでしたでしょうか?
余命に限りがある患者様にとって、なるべく苦痛の少ない状態で最期の時を過ごしたいと思われた場合にホスピスは患者様、ご家族様をサポートする役割を持ちます。
ホスピスは余命6ヶ月以内と予測された場合に利用が可能です。
もっと詳しくホスピスや緩和ケアについて知りたい!といった場合には是非当院へご相談ください。
緩和ケアとホスピスの違いとは?

「緩和ケア」「ホスピス」ともに一度は耳にしたことがある方も多いのではないでしょうか?
しかし、両者の明確な違いなどについては知らない方も多いと思います。
今回はそんな緩和ケアとホスピスの違いや、それぞれの特徴、ホスピスの入院条件などについて詳しく解説していきます。
関連記事:緩和ケアと言われたら平均余命はどれくらい?対象はどんな人?
緩和ケアとホスピスの違い

結論から申し上げると、緩和ケアとホスピスケアはどちらも「患者の苦痛を和らげること」という目的に違いはありません。
緩和ケアとホスピスは、生命を脅かす病気に直面している人々に対するケアのアプローチですが、その適用時期や対象、目的には違いがあります。
緩和ケア
緩和ケアは、重篤な病気を持つ患者が直面する痛みやその他の症状、精神的・社会的問題を軽減することを目的としたアプローチです。
緩和ケアは、病気の診断時から終末期、死後のケアに至るまで、病気のあらゆる段階で提供されます。
緩和ケアの目的は、患者様の生活の質を向上させ、患者様の家族をサポートすることにあります。
緩和ケアは、治療を受ける年齢や病気の種類に関係なく、あらゆる患者様に適用されます。
緩和ケアチームには、医師、看護師、社会福祉士、心理士、理学療法士など、多職種の専門家が含まれ、患者様とその家族に対して、身体的、心理的、社会的、スピリチュアルなサポートを総合的に提供します。
ホスピスケア
ホスピスケアは、治療可能性がなく、医師によって末期がんと診断された患者様に対して提供される、緩和ケアの一形態です。
ホスピスケアの主な目的は、患者様が残りの人生を可能な限り快適に過ごせるように支援することにあります。
ホスピスケアでは、積極的な病気の治療を行わず、痛みの管理や症状の緩和に焦点を当てます。
ホスピスケアは通常、患者の自宅、ホスピス施設、病院、介護施設など、患者様が快適と感じる場所で提供されます。
チームには、緩和ケアチームと同様に、多職種の専門家が含まれますが、患者様の終末期のニーズに特化しています。
| 緩和ケア | ホスピス | |
| 適応時期 | 病気の診断後から提供 病気の進行に応じて継続 | 余命が限られていると予測される 終末期に提供 |
| 対象者 | 重篤な疾患を抱えるからゆる患者 | 末期がんと診断された患者限定 |
| ケアの焦点 | 生活の質の向上 | 生活の質の向上 (積極的な治療はせず患者様の快適性と尊厳を保つ) |
緩和ケアの内容

緩和ケアは、重篤な疾患を持つ患者様とその家族が直面する身体的、心理的、社会的、そして霊的な苦痛を軽減し、生活の質を向上させるための総合的なアプローチです。
以下に、緩和ケアで行われる具体的な支援や治療について説明します。
症状の管理
痛みの管理
最も一般的な支援の一つで、薬物療法(鎮痛剤の使用)、非薬物療法(物理療法、リラクゼーション技法など)を組み合わせて痛みを軽減します。
その他の身体症状の緩和
呼吸困難、吐き気、便秘、食欲不振など、患者様の苦痛となる症状を軽減するための対策を行います。
心理的・精神的サポート
情緒的支援
病気との向き合い方、不安や抑うつといった感情的な問題に対処するためのサポートを提供します。
家族への支援
患者様の家族もまた、患者様と共に疾患の影響を受けるため、カウンセリングやサポートグループを通じて精神的な支援を提供します。
社会的支援
社会福祉サービスの利用
社会福祉士が、在宅ケア、医療費の補助、介護サービスなど、必要な社会資源へのアクセスをサポートします。
生活支援
日常生活を送る上での困難に対処するためのアドバイスや実際の支援を提供します。
霊的ケア
個人の信念や価値観の尊重
患者様のスピリチュアルなニーズに応えるため、宗教的なサポートや精神的な探求を促進するサポートを行います。
進行中のケア計画の調整
治療計画の調整
患者様の希望や病状の変化に応じて、治療計画を定期的に評価し、必要に応じて調整します。
終末期のケア
終末期における意思決定の支援
患者様やその家族が、終末期に関する意思決定を行う際のサポートを提供します。
これには、事前指示書の作成や緩和ケアにおける医療選択の相談が含まれます。
緩和ケアは、患者様一人ひとりのニーズに合わせて柔軟に対応し、患者様とその家族がより良い生活を送るためのサポートを全面的に行うことを目指しています。
患者様とその家族が抱える多面的な問題に対して、医療チームが一丸となって取り組むことが何より大切です。
ホスピスケアの内容

ホスピスケアは、治癒の見込みがなく、余命が限られていると診断された患者に対して、緩和ケアの原則に基づいて提供される特別なケアです。
ホスピスケアの主な目的は、患者の生活の質をできるだけ高め、患者とその家族が残りの時間を尊厳あるものにすることを支援することにあります。
以下では、ホスピスならではのケアの特徴とその重要な要素を説明し、関連するエビデンスを提供します。
ホスピスならではのケアの特徴
終末期に特化したケア
ホスピスケアは、積極的な治療を目的とせず、患者様の痛みや他の不快な症状を管理し、快適さを提供することに焦点を当てています。
在宅ケアの強調
多くのホスピスプログラムでは、患者様が自宅で過ごせるようにサポートを提供します。
これにより、患者は愛する人々に囲まれた環境で残りの時間を過ごすことができます。
多職種のチームアプローチ
医師、看護師、社会福祉士、精神的支援を提供するカウンセラー、ボランティアなど、多職種のチームが患者とその家族をサポートします。
家族への包括的なサポート
ホスピスケアは、患者だけでなく、その家族にもサポートを提供します。
これには、悲嘆カウンセリングや死後のフォローアップなどが含まれます。
ホスピスに入るタイミングは?

ホスピスに入る時期を決定することは、患者様とその家族にとって非常に重要な決断です。
一般的に、ホスピスケアは治療目的の医療から患者様の生活快適さ(QOL=Quality of life)を重視するケアへの移行を意味し、患者様の余命が医師によって約6ヶ月以内と予測された場合に選択されます。
以下は、ホスピスケアへの移行に関するガイドラインと考慮すべきポイントです。
ホスピスに入る時期の決定要因
病状の進行
治療可能性のない疾患であり、病状が進行し続けている場合。
治療の効果
積極的な治療が効果を示さず、症状の管理と生活の質の向上に焦点を当てることが優先される場合。
患者と家族の希望
患者と家族が生活の質を最優先し、積極的な治療よりも症状の緩和と快適な生活を選択する場合。
医師の評価
医師が患者の余命を6ヶ月以内と予測し、ホスピスケアの適格性があると判断した場合。
ホスピスケアの利点
症状の緩和
痛みや他の不快な症状を効果的に管理します。
心理社会的サポート
患者と家族が精神的、社会的、霊的な支援を受けられます。
家族のサポート
ケア提供者としての家族の負担を軽減し、喪失後の支援を提供します。
ホスピスの入院条件は?

余命の予測
医師による診断で、患者様の余命が約6ヶ月以内であると予測される場合。
これは、標準的な医療条件の下での予測です。
積極的な治療の終了
患者様が治癒を目的とした積極的な治療を終了し、症状の緩和と生活の質の向上に焦点を当てるケアを受け入れる意向がある場合。
包括的なケア計画への同意
患者様とその家族が、症状管理、心理社会的支援、スピリチュアルケアを含む包括的なホスピスケア計画に同意する場合。
また、以下の場合で、入院できないこともあります。
積極的な治療の継続希望
患者様が治癒を目的とした積極的な治療を続けることを希望している場合、ホスピスケアの条件に合致しません。
余命予測が不明確
医師が患者の余命を短期間と明確に予測できない場合、ホスピスの基準を満たさないことがあります。
特定の治療要求
一部のホスピスでは、特定の治療要求(例:特定の高額な薬物療法など)を提供できない場合があります。
ホスピスの入院費用

日本におけるホスピスの入院費用について説明します。
日本では、ホスピスケアは公的医療保険制度の下で提供されていますが、入院費用にはいくつかの自己負担が伴います。
以下に、一般的な費用の概要を示します。
公的医療保険によるカバー
日本の公的医療保険は、ホスピスでの緩和ケアを含む医療サービスの大部分をカバーしています。
患者が支払う費用は、保険の種類(健康保険、国民健康保険など)とその人の年齢、収入によって異なりますが、一般的には医療費の一部を自己負担します。
自己負担率
- 成人
医療費の30%が自己負担となります。 - 高齢者(70歳以上)
自己負担は原則として医療費の10%または20%ですが、所得に応じて異なります。 - 低所得者
自己負担が軽減される場合があります。
具体的な費用
ホスピスの入院費は厚生労働省により、一日47,910円の定額と定められています(一部加算を除く)。
入院料は健康保険が適用され、入院期間や所得額によって変動します。
69歳以下の方は3割負担で、70歳以上の方は1割負担か2割負担になります。
自己負担額は一般的に以下を含みます。
- 宿泊費
病室の種類(個室や多床室)によって異なりますが、公的保険では基本的な宿泊費はカバーされますが、個室を選択した場合の差額は自己負担となります。 - 食事費
一日あたりの食事費も自己負担が必要です。 - 医療サービス
医療行為や治療に関連する費用の自己負担分。
介護施設の費用は、入居時に支払う「一時金」と「月額利用料」に分けられます。
一時金は居住費の前払いで、月額利用料は居住費、食費、介護サービス費などが含まれます。
このほかに日常生活費や医療費が別途かかります。
また、特別養護老人ホームなどの公的施設は、月額使用料は居室の種類や要介護度により異なりますが、6〜15万円前後が目安です。
介護付き有料老人ホームなどの民間施設は入居時に一時金を支払うのが一般的ですが、ホスピスプランの場合入居期間が短いため不要なことが多い傾向です。
月額費用は要介護度や施設の設備・サービス、部屋の広さなどで異なりますが、月額15〜30万円程度が目安です。
上記の費用に加え、医師や看護師による医療的行為が含まれるケアを受けた場合は、亡くなった月に2,000円(1割負担の場合)の「ターミナルケア加算」がプラスされます。
その他の費用
薬剤費、治療材料費など、特定の医療サービスや物品に関しては追加の自己負担が発生する場合があります。
注意点
自己負担額には上限があり、高額療養費制度により、一定額を超える自己負担については還付される仕組みがあります。
自己負担額は、患者の所得や家族構成などによっても異なりますので、具体的な費用については、保険証を持参して医療機関やホスピス施設に直接確認することが重要です。
関連記事:緩和ケアと言われたら平均余命はどれくらい?対象はどんな人?
在宅での緩和ケアなら千葉内科在宅・美容皮膚科クリニックに相談を
・末期がんなどの重い病気と診断された場合
・治療に伴う身体的な苦痛や精神的・経済的な苦痛
・手術の痛み
・息苦しいや倦怠感などの身体症状
・眠れないや気分の落ち込み
・医療費の問題
・自宅療養や療養病院への転院
・お看取り
など様々なご相談を千葉内科在宅・美容皮膚科クリニックではいつでも受けつけております。
「緩和ケアやホスピスについてもっと詳しく聞きたい」、「在宅診療・訪問診療についてもっと詳しく聞きたい」など、ご不安なこと・ご不明点があれば、お気軽にご相談ください。
千葉内科・在宅クリニックでは、24時間365日、医療面でのサポートを行っていきます。
また、ケアマネージャーさん・訪問看護師さん・訪問薬剤師さんと連携を行い、安心してご自宅でお過ごしいただけるサポートを行うことができます。
「今、入院しているが自宅で過ごしたい」や、自宅で一人、「病院にも通えない」などお悩みのことがあればいつでもお気軽にご相談ください!
まとめ
いかがでしたでしょうか?
緩和ケアとホスピスは大きく違いがあるわけではありません。
どちらも患者様の苦痛を減らし、生活の質を高めることを目的としています。
ホスピスの場合は余命が限られている方に限定がされるものです。
患者様ご本人、ご家族様が快適に過ごせるよう緩和ケア・ホスピスを活用していきましょう。
緩和ケアと言われたら平均余命はどれくらい?対象はどんな人?

こんにちは。千葉内科在宅・美容皮膚科クリニックの院長辺土名です。
今日は緩和ケアについてです。
緩和ケアと聞くと多くの方は、余命幾ばくもないのではないか…?
と想像されることが多いと思いますが、実は、医療現場ではそうではありません。
下記の図がわかりやすかったので引用させていただきます。
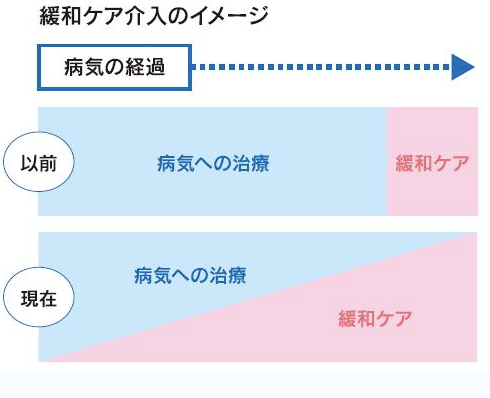
以前までは、治療法のない患者さんにのみ緩和ケアを進めるイメージでしたが、現在の医療現場では診断を受けたその日から緩和ケアは始まっています。
なので緩和ケア=看取り・終末期ではありません!
では、なぜ緩和ケアが看取りのイメージがついてしまったのか。
もしかしたらホスピスやターミナルケアと一緒に使われているため緩和ケア=看取りなどの認識の違いが起こってしまったのかもしれません。
一度、言葉の違いを整理しましょう!
緩和ケアを受ける=余命わずかではない
ホスピスとは

末期のガンなど、治療困難な方がターミナルケアを行うための施設をホスピスといいます。
ホスピスでは以下などを患者様が「最期を自分らしく過ごせるように」サポートします。
- 痛みを取り除く
- 精神的なサポート
- 社会的なサポート
病気に伴う痛みに関しては、鎮痛剤や医療用麻薬などを使用し取り除いていきます。
死に対する恐怖や苦痛に伴う不安に関しては、臨床心理士の支援を、経済的な不安に関してはソーシャルワーカーが受けられる公的支援の情報提供を行います。
もちろん患者様だけでなく家族の不安や苦痛にも寄り添い、解決の糸口を探していきます。
このように多職種が関わり、穏やかな最期を過ごしていただくための施設がホスピスです。
緩和ケアと大きく違うところは、治療を行わないという点になります。
ターミナルケアとは

こちらも、緩和ケアとよく使われる言葉ですが、こちらもホスピスと同様緩和ケアとの大きな違いは治療を行わず、最期の時間その人らしく過ごすためのサポートが目的となっています。
こちらのケアも、身体的・精神的・社会的な側面からケアをしていきます。
ケア内容としては大きくホスピスと変わりませんが、ターミナルケアはご自宅でも行うことができます。
医師・薬剤師・看護師・ケアマネージャーなどの多職種の連携にて、ご自宅で最期を迎えられる患者さんもコロナ渦を経て、より増えてきたような印象です。
関連記事:高齢者に起きやすい誤嚥性肺炎(ごえんせいはいえん)ってどんな病気?
緩和ケアの対象者は?

上記を踏まえたうえで、緩和ケアは治療開始とともに開始されることが多く、治療中から身体的・精神的・社会的な苦痛を和らげるために介入していくケアです。
緩和ケア=看取りではありません!
終末期と緩和ケアの話を多くしてしまったため、「緩和ケアは大病の人しか受けれないの!?」と思われる方もいらっしゃるかもしれませんが、そんなことはありません!
緩和ケアとは体や気持ちのつらさ・苦痛を和らげるための医療やケアのことを指します。
- がんなどの重い病気と診断された場合
- 治療に伴う身体的な苦痛や精神的・経済的な苦痛
- 手術の痛み
- 息苦しいや倦怠感などの身体症状
- 眠れないや気分の落ち込み
- 医療費の問題
- 自宅療養や療養病院への転院
- 看取り
など、様々な相談を多職種で受けております。
もし不安なことがあれば、医師やソーシャルワーカー・看護師等に気軽にご相談ください。
緩和ケアではどんなことをする?

①痛みや症状の管理
がんや末期の疾患による痛み、吐き気、息切れなどの身体的な症状を薬物療法や他の治療法で管理します。
②心理的・精神的サポート
患者さんとその家族が抱える不安、ストレス、うつ状態などをサポートします。
カウンセリングや心理療法が含まれます。
③社会的サポート
社会的な問題(たとえば、在宅診療・看護の必要性、経済的な負担)に対して、ソーシャルワーカーや地方自治体を活用します。
④スピリチュアルケア
病気や死に対する不安や恐れに対応し、患者さんの信念や価値観を尊重したケアを提供します。
関連記事:高齢者に多い褥瘡(じょくそう)の好発部位や予防対策、治療方法を解説
緩和ケアで余命が延びることがある?

緩和ケアは直接的に余命を延ばす治療ではありませんが、生活の質の向上(QOL)が健康状態に好影響を与え、間接的に余命が延びる場合があります。
痛みや呼吸苦などの症状が適切に管理されることで、患者さんがより積極的に他の治療を受けることができるようになり、その結果、全体的な健康状態が改善されることがあります。
また、ストレスや不安の軽減は免疫機能にも良い影響を与え、病気との闘いをサポートすることがあります。
緩和ケアは、患者さんの生活の質を重視するアプローチであり、身体的なケアだけでなく、精神的、社会的、スピリチュアルなサポートも包括的に提供します。
緩和ケアの相談なら千葉内科在宅・美容皮膚科クリニックへ
- がんなどの重い病気と診断された場合
- 治療に伴う身体的な苦痛や精神的・経済的な苦痛
- 手術の痛み
- 息苦しいや倦怠感などの身体症状
- 眠れないや気分の落ち込み
- 医療費の問題
- 自宅療養や療養病院への転院
- 看取り
など様々なご相談を千葉内科在宅・美容皮膚科クリニックではいつでも受けつけております。
もしご不安なこと・ご不明点があれば、お気軽にご相談ください。
千葉内科在宅・美容皮膚科クリニックでは、24時間365日、医療面でのサポートを行っていきます。
また、ケアマネージャーさん・訪問看護師さん・訪問薬剤師さんと連携を行い、安心してご自宅でお過ごしいただけるサポートを行うことができます。
「今、入院しているが自宅で過ごしたい」や「自宅で一人だから病院にも通えない」などお悩みのことがあればいつでもご相談ください!
参考文献
緩和ケア内科/診療科・各部門 / 【JA尾道総合病院】医師・看護師ともに力を合わせ、地域の保健・医療・福祉・介護活動を通じて、地域に貢献します。 (onomichi-gh.jp)
LIFULL介護|【初めての方へ】ホスピスとは?特徴や費用探し方まで
終末期(ターミナルケア)とは|定義や期間・内容・家族ができることを紹介 | ほうせんか病院 (seiwa-h.org)
緩和ケアとは? – 患者さん・ご家族の方へ | 熊本大学病院がんセンター 緩和ケアセンター (kumamoto-u.ac.jp)