アセトアミノフェンの重大な副作用とは?効果と併せて解説

まず質問です!
あなたが急に熱が出たとき、どんな解熱薬を使いますか?
また頭が痛くなったりした時はどんな鎮痛薬を使いますか?
多くの人は『ロキソニン』と答えるのではないでしょうか。
もちろん正解です!!
人間が病気になるということはだいたい熱がでるか、どこかしらが痛くなるかです。
この点ロキソニンは万能薬といっていいと思いますし、成人の方は一度は飲んだこともある方は多いと思います。
実は解熱薬と鎮痛薬は同じなんですよね。
ただこの万能薬にも欠点があり、小児には使えないことであったり、ロキソニンの使用が推奨されない人がいることがありました。
なので小児に対しては解熱鎮痛薬として『アセトアミノフェン』=『カロナール(商品名)』が使用されています。
成人に対してもロキソニンよりもアセトアミノフェンの安全を考慮され使用されることも多く認めるようになりました。
しかし、比較的安全と考えられていたアセトアミノフェンですが、2023年1月に添付文書上に重大な副作用(薬剤性過敏症症候群)が追加されました。
今回はアセトアミノフェンの効果について改めて解説し、この薬剤性過敏症症候群についても、できるだけ分かりやすく解説できたらと思います。
アセトアミノフェンとは
アセトアミノフェンはアニリン系解熱鎮痛薬(非ピリン系)に分類される解熱鎮痛薬です。
主に小児に対して用い、他の解熱鎮痛薬と比べ副作用が少ない薬になります。
アセトアミノフェンの効果
熱を下げる解熱作用と痛みを抑える鎮痛作用があります。
内服してから15分程度で血中濃度が上昇し、30分程度で最高潮に達します。
4~6時間程度で効果が薄れていくため、必要であればこのタイミングでの追加内服がいります。
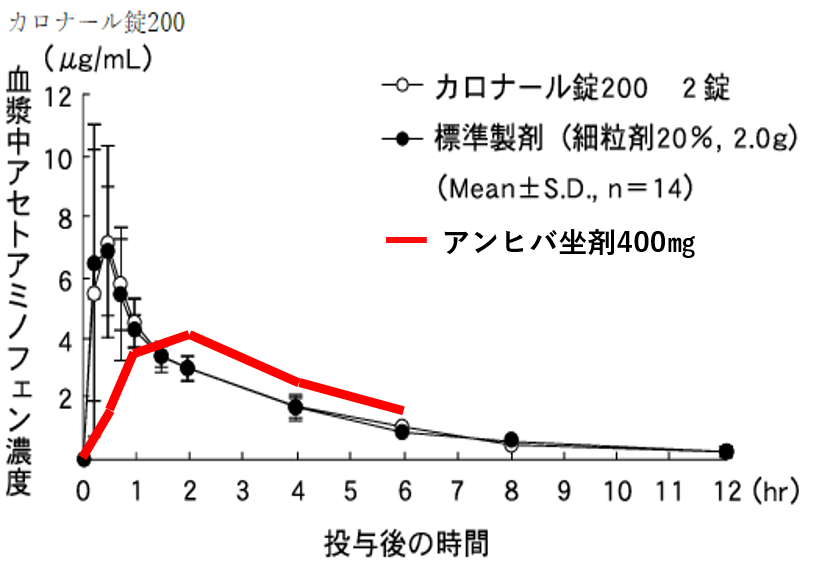
アセトアミノフェンの種類
形状としては以下など小児でも対応できるように色々あります。
- ドライシロップ
- 細粒
- 錠剤
- 座薬
カロナール、コカール、アンヒバ、アルピニーと商品名は色々あります。
またそれぞれが〇〇mgなのかを知っておくことは非常に重要です。
インフルやコロナでも効果はある?
もちろんインフルエンザウィルスやコロナウィルスに罹患した発熱に対しても効果はあります。
抗生剤と言われる抗菌薬でも抗ウィルス薬でもないので、根本的な治療にはなりません。
ですが、発熱や解熱を和らげる効果があるので重宝されます。
インフルエンザに関しては、ロキソニンの使用は『インフルエンザ脳症』のリスクを上げてしまいます。
そのため、解熱鎮痛薬としてはアセトアミノフェンが強く推奨されています。
アセトアミノフェンの副作用

アセトアミノフェンには副作用として、頻度はごく少数ですが以下などがあります。
- 悪心・嘔吐
- 食欲不振
- チアノーゼ
- 血小板減少
また重大な副作用としては以下があります。
- アナフィラキシーショック(呼吸困難、蕁麻疹など)
- 中毒性表皮壊死融解症(Toxic Epidermal Necrolysis :TEN)
- 皮膚粘膜眼症候群(Stevens-Johnson症候群)
- 急性汎発性発疹性膿疱症
- 喘息発作の誘発
- 劇症肝炎
- 肝機能障害
- 顆粒球減少症
- 間質性肺炎
- 急性腎障害
難しい名前ばかりではありますが、頻度は限りなく少なく、基本的にはアレルギー症状であったり、内服後に生じる症状が多いので体の異変に気付かないことは少ないかと思われます。
ロキソニンなどのNSAIDsとの大きな違いとすれば、アセトアミノフェンの方が肝機能障害を起こす可能性が高く、何らかの肝機能障害がもともとある方には避ける方が望ましいとされています。
関連記事:頭痛薬が効かないときの対処法|飲みすぎると危険な理由も解説
追加された重大な副作用、『薬剤性過敏症症候群』とは?

実は2023年1月に重大な副作用として『薬剤性過敏症症候群(Drug-induced hypersensitivity syndrome:DIHS)』が追加されました。
これは高熱と多臓器障害を伴う重症薬疹(*1)のことで、命を脅かす危険な病気になります。
症状としては、以下のようなものが認められます。
| 多臓器障害 | 体にある色々な臓器の障害のことで腎障害、糖尿病、脳炎、肺炎、甲状腺炎、心筋炎など |
| 皮膚症状 | 口周りの紅色丘疹、膿疱、小水疱、鱗屑は特徴的であり、顔面の浮腫を認めたり、粘膜症状としては発赤、点状紫斑、軽度のびらん |
| その他症状 | リンパ節腫脹、発熱、異形リンパ球の出現、好酸球増多 |
今までは限られた医薬品(抗てんかん薬、ジアフェニルスルホン、サラゾスルファピリジン、アロプリノール、ミノサイクリン、メキシレチンなど)においての報告でした。
発症までの内服期間は2~6週間程度の継続内服で生じることが多くあります。
近年になりDIHS(*2)発症後、2~4週後にヒトヘルペスウィルス6(human herpesvirus 6:HHV-6)の再活性化がみられることがわかってきました。
今までは疑わなければ診断することは難しい病気ではありました。
現在では病気の認知度も高まったこともあり、診断されるケースも増えてきました。
| 重症薬疹(*1)=薬疹とは、薬によって生じる発疹のこと。原因になった薬の服用などを中止しても反応が止まらず悪化していくものを重症薬疹という。 DIHS(*2)=抗けいれん薬などの比較的限られた薬剤により引き起こされ、 発熱や多臓器障害を伴う重症型薬疹の1つ |
アセトアミノフェンとその他市販薬の違いは?

アセトアミノフェン含め、他の解熱鎮痛薬は薬局などで手軽に手に入る時代です。
いくら万能薬といえども、適切な使用方法を知らなければ重大な副作用をきたす可能性があります。
今から認知度の高い薬について詳しく解説していきますね。
カロナールとの違い

カロナールとはアセトアミノフェンの商品名になります。
医療現場ではほぼ同義で使用されることが多いです。
小児に対して主に使用され、1回あたり10~15mg/kgで使用し、投与間隔は4~6時間以上開けて使用します。
粉薬であれば、細かく容量を調節できます。
錠剤だとカロナール200mg、300mg、500mgなどの種類があり、体重に合わせて容量を選びます。
また乳幼児だと内服が難しいこともあり、アルピニー座薬やアンヒバ座薬といった座薬もあります。
座薬を嫌がる子もたくさんいますが、発熱時に疲弊しているときに子供に粉薬でも飲ませるのはすごく大変ですので、そのような子には良い適応と考えます。
決して難しいことではないので、不安な方はYoutubeなどで一度検索してみてください。
関連記事:【医師監修】解熱剤が効かない?解熱剤の種類と使うタイミング、効果や副作用について
ロキソニンとの違い
ロキソニンは解熱鎮痛薬に加え消炎作用があることが特徴です。
ロキソニンはNSAIDs(Non-Steroidal Anti-Inflammatory Drugs)と呼ばれる薬で、ステロイドではない抗炎症作用を持つ薬になります。
つまり、アセトアミノフェンと違い炎症を解熱鎮痛作用とは別で抑えてくれるということです。
この作用もあってか、カロナールは効かないがロキソニンはよく効くと実感される方も多いです。
以下のような追加作用にも欠点があります。
- 小児や妊婦には影響を及ぼす可能性がある
- 胃潰瘍などを生み出す原因になる
- 腎機能を悪くする
- 喘息を引き起こしてしまう
- インフルエンザ脳症を助長してしまうことがある
決して悪い薬ではありませんが、乱用や無知により副作用などをきたすことがあるので、十分注意が必要な薬になります。
豆知識ではありますが、この消炎作用を利用しているのが、実は湿布薬になります。
経皮的に作用することで、炎症が治まったり、痛みが局所的に引いてくれるので痛いときには湿布薬は非常に有用と考えられます。
イブプロフェンとの違い

ロキソニンと同じNSAIDsと呼ばれる薬になります。
5歳~から使用でき、小児に対しても使用可能な薬になります。
注意事項はロキソニンと同様で胃潰瘍などの消化性潰瘍がある方や、腎機能障害がある方、喘息既往のある方は禁忌になります。
必ず適応を見るようにお願いします。
バファリンとの違い

アスピリンと呼ばれる、NSAIDsの一つになります。
アスピリン喘息と呼ばれる喘息を誘発する可能性があり、特殊な場合以外は成人にのみ限定され使用されます。
他のと副作用は同様で、注意が必要な薬になります。
その他
他にもたくさん市販薬があり、上記のような解熱鎮痛薬に加え、風邪薬(咳を抑える薬、痰を抑える薬など)が加わった薬がたくさん販売されています。
入っている成分表をみると、アセトアミノフェン〇〇mgと書いてあります。
もちろん適正年齢もそれに応じて書いてありますので、必ず確認するようにお願いします。
特に小児、妊婦の方は必ずアセトアミノフェンを使用するようにしましょう。
妊婦や小児はアセトアミノフェンを飲んでも大丈夫?

妊婦、小児ともにアセトアミノフェンは飲んでも大丈夫と基本的には考えられています。
他に安全に使用できる薬がないこともあります。
まずはアセトアミノフェンと考えてもらって大丈夫です。
また小児の発熱時に一番気になるのは『熱性けいれん』ではないでしょうか。
熱性けいれんとは発熱を契機に全身のけいれんが起きる状態のことです。
以前より原因となる熱が抑えられれば熱性けいれんは予防できるのではないかという考え方と、解熱薬を投与すると効果が切れたときに熱が急に上がり、その際に熱性けいれんが誘発されるのではないかという考え方が議論の対象になっていました。
現在では複数の研究結果からガイドライン上はどちらも否定されています。
熱性けいれんの誘発を心配して解熱薬の使用を控える必要はないと結論づいています。
そのため、お子様の発熱時には特に気にすることなく使用してもらえたらと思います。
関連記事:子供がインフルエンザになった時の親の対応|風邪や似ている病気との違いについても解説
アセトアミノフェンを飲む時の注意点

どの医薬品にも添付文書が存在し、用法・用量の記載があります。
少し見にくいですが、アセトアミノフェンの用法・用量について一度一緒に見てみましょう。
【成人】
<頭痛、耳痛、症候性神経痛、腰痛症、筋肉痛、打撲痛、捻挫痛、月経痛、分娩後痛、がんによる疼痛、歯痛、歯科治療後の疼痛、変形性関節症>
通常、成人にはアセトアミノフェンとして、1回300〜1000mgを経口投与し、投与間隔は4〜6時間以上とする。
なお、年齢、症状により適宜増減するが、1日総量として4000mgを限度とする。
また、空腹時の投与は避けさせることが望ましい。
<急性上気道炎(急性気管支炎を伴う急性上気道炎を含む)>
通常、成人にはアセトアミノフェンとして、1回300〜500mgを頓用する。
なお、年齢、症状により適宜増減する。
ただし、原則として1日2回までとし、1日最大1500mgを限度とする。
また、空腹時の投与は避けさせることが望ましい。
【小児】
<小児科領域における解熱・鎮痛>
通常、幼児及び小児にはアセトアミノフェンとして、体重1kgあたり1回10〜15mgを経口投与し、投与間隔は4〜6時間以上とする。
なお、年齢、症状により適宜増減する。
1日総量として60mg/kgを限度とする。
ただし、成人の用量を超えない。
また、空腹時の投与は避けさせることが望ましい。
成人では症状に合わせて内服量が違いますね。
実は鎮痛作用を期待するときは普段の量よりも倍量程度投与することが可能なのが特徴です。
用量を増やすことで鎮痛薬としてはロキソニンよりもアセトアミノフェンの方が効果が得られる方もいます。
小児においても例えば10㎏の子であった場合、1回100~150㎎内服し、1日600㎎までが限度です。
100㎎の薬を使用していた場合は4時間ごとに1日で6回使用可能(100×6=600㎎)です。
しかし、150mgの薬を使用していた場合は6時間ごとに1日4回(150×4=600mg)までしか使用していはいけないのです。
なので、アセトアミノフェンの成分が何mgであるかを知っておくのは非常に重要なのです。
アセトアミノフェンを飲んでも効かないときは

鎮痛目的で使用している場合に効かない場合は適正量であれば、その分だけ追加で内服は可能です。
また解熱薬として使用して下がらない場合は4~6時間後に再使用するしかないです。
ロキソニンなどの他の解熱薬の同時服用は勧められません。
作用機序がかぶっている箇所もあり、有害事象を引き起こす可能性があるからです。
しかし、同時に作用機序が違う箇所もあるため、他の解熱鎮痛薬が著効する(薬がよく効くこと)こともあります。
効果があまり得られなかった場合は再投与のタイミングでの切り替えも効果的であることも比較的多いです。
関連記事:片頭痛の原因や治し方を解説|おすすめの市販薬も紹介
まとめ
今回アセトアミノフェンについて、またその他解熱鎮痛薬についても、かなり詳細に書かせて頂きました。
薬剤性過敏症症候群の追加事項はあったものの、今でもかなり安全に使用できる薬になります。
それぞれの薬も適正に使用することで、困っている症状をより楽にすることもできます。
なかなか知ることができなかった薬の知識が今回の記事で少しでも理解のお役に立てたのであればうれしいです。
参考文献
・熱性けいれん診療ガイドライン2015
・日本小児科学会「インフルエンザ脳炎・脳症における解熱剤の影響について」
・基本薬の選び方と使い方のコツ 日常診療でのスタンダードを使いこなす
頭痛薬が効かないときの対処法|飲みすぎると危険な理由も解説

急な頭痛は肩こりなどが原因の緊張型頭痛のような緊急性がないもの。
また、クモ膜下出血のような重大な病気まで様々な原因があります。
頭痛薬は症状を和らげるのに必要ですが、薬の種類や量によっては副作用もあります。
そのため、飲み過ぎには注意が必要です。
今回は、頭痛薬の種類や、飲むタイミング、効かない時の対処法などについて解説していきます。
頭痛薬の種類

頭痛とは頭の一部、あるいは全体の痛みの総称です。
それだけでなく、眼の奥の痛みも頭痛として扱われます。
発熱や腹痛と同じように病名ではなく、症状名のことです。
慢性的に頭痛発作を繰り返すこともあり、そのような場合は頭痛症という病名となります。
ここでは、一次性頭痛に効果のある頭痛薬の種類について解説していきます。
頭痛全般に効果がある薬剤として以下などがあります。
- アセトアミノフェン(カロナール®)
- ロキソプロフェン(ロキソニン®)などの非ステロイド性抗炎症薬
どちらも内服、坐薬、点滴の形があります。
効果がでる速度は点滴>坐薬>内服の順序です。
また、偏頭痛の場合にはトリプタン系の薬剤というものが有効です。
それは、何らかの要因で脳の血管が急激に拡張することで、周囲の三叉神経を刺激して痛みのもととなる炎症物質が出ることが原因と考えられているからです。
偏頭痛は繰り返す特徴があり、頭痛の回数が多くなると日常生活に支障をきたしてしまいます。
程度によっては予防薬が必要です。
加えて、群発頭痛に関してもトリプタン系の薬剤が使用されます。
原因は明らかにされていませんが、偏頭痛と同じように血管の拡張と神経の刺激が原因と考えられているためです。
群発頭痛は、眼周囲~前頭部、側頭部にかけての激しい頭痛があることが特徴です。
次に、頭痛を起こす原因にどのようなものがあるか解説していきます。
CTなどの画像検査で明らかな異常がない一次性頭痛と、異常がある(器質的異常(*1))二次性頭痛があります。
| 一次性頭痛 | ・緊張型頭痛 ・偏頭痛(片頭痛) ・群発頭痛 ・三叉神経痛(さんさしんけいつう) ・自律神経性頭痛 |
| 二次性頭痛 | 以下などにより引き起こされる頭痛を言います。 ・クモ膜下出血などの血管障害や外傷 ・感染症 ・骨や頚 |
二次性頭痛については病院で診断、治療を受けることが必要です。
| 器質的異常(*1)=臓器そのものに異常がある状態 |
関連記事:アセトアミノフェンの重大な副作用とは?効果と併せて解説
頭痛薬の効果と副作用

それでは、頭痛薬の効果と、考えられる副作用について説明します。
アセトアミノフェン

効果
脳の中の発熱や痛みの情報を伝える物質を抑える作用があることから、頭痛の症状緩和に利用できます。
特徴として以下があります。
・子供や妊婦・授乳中の方でも使用できること
・胃腸の影響が少なく、眠気を起こさないこと
内服では1〜2時間後で血中濃度が最高に達し、8時間で血中から消失します。
これから説明する非ステロイド抗炎症薬よりも鎮痛作用は弱いものの、副作用が少ないことが特徴です。
副作用
〇肝機能障害
アセトアミノフェンは肝臓で代謝される薬です。
そのため、長期間、多くの量を使用すると肝機能障害を起こすことがあります。
アルコール性肝炎など肝機能が元から悪い方は注意が必要です。
〇他の薬剤の作用増強や減弱
薬の代謝の関係で以下などの薬の作用が増強したり、減弱することがあります。
・リチウム製剤
・一部の高血圧薬
・ワルファリン
そのため、薬の併用が可能か、内服している薬剤を医師に報告して確認するようにしましょう。
非ステロイド抗炎症薬
ステロイド構造をもたない解熱鎮痛作用を有する薬物の総称を指します。
効果
炎症が起きている時に作られるプロスタグランジン(*1)などの活性物質を抑制することによって、以下を発揮します。
・解熱作用
・鎮痛作用
・抗炎症作用
ロキソニンやジクロフェナク、インドメタシンなど多くの薬剤が内服薬、注射薬、外用薬として使用されています。
日常的によく使われる薬剤で副作用について知っておくことが必要です。
プロスタグランジン(*1)=人体の多くの組織や器官に存在し、さまざまな役割を担っているホルモン
副作用
〇胃潰瘍
プロスタグランジンは胃粘膜を保護する作用があります。
そのため、非ステロイド抗炎症薬によりプロスタグランジンの合成が抑制されることによって、引き起こされる危険性が上がります。
長期間にわたり内服する場合には胃薬を併用することが望ましいです。
〇腎機能障害
同じようにプロスタグランジンなどの抑制により腎血流が低下することや薬剤自体の副作用の可能性が考えられています。
元々腎機能が低下している方や多数の薬剤を内服していることが危険因子であり、用法用量を守って内服することが必要です。
〇喘息
詳しいメカニズムはわかっていませんが、薬剤に対する過敏な反応と考えられています。
アスピリン喘息とも言われます。
トリプタン系薬剤
トリプタン系薬剤は偏頭痛発作急性期の治療薬です。
現在7種類以上が存在し、日本では5種類の成分が使用されています。
効果
トリプタンは、血管壁に存在する受容体を刺激することにより、炎症に伴って拡張した血管を正常な太さに収縮させます。
また、三叉神経に存在する受容体に作用し、神経自体を鎮静、正常化させて、炎症性物質の放出を抑制することで効果を発揮します。
副作用
・中枢神経系:めまいやしびれ、頭重感、倦怠感、脱力感、眠気など
・消化器系:悪心、嘔吐
・循環器系:動悸、一過性の血圧上昇、胸部圧迫感など
特に胸部圧迫感は比較的多く、トリプタン特有の副作用として報告されています。
内服後30分以内に出現することが多く、その後時間経過により自然に軽快していきます。
トリプタン服用時にはこのような症状がでることに注意が必要です。
症状にあった頭痛薬の選び方

それでは、症状に応じた頭痛薬の選び方について解説していきます。
| 緊張性頭痛 | 両側で圧迫感、締め付け感のある頭痛は緊張性頭痛が考えられます。 アセトアミノフェンや非ステロイド抗炎症薬の使用が推奨されます。 |
| 偏頭痛 | 片側の拍動するような頭痛である偏頭痛では、トリプタン系製剤であるスマトリプタン®が効果的です。また、アセトアミノフェンや非ステロイド抗炎症薬も効果があります。 |
| 群発頭痛 | 眼周囲~前頭部、側頭部にかけての激しい頭痛である群発頭痛でもトリプタン系製剤であるスマトリプタン®が効果的です。また、群発頭痛ではアセトアミノフェンや非ステロイド抗炎症薬は推奨されていないため注意が必要です。 |
次に様々な症状別の頭痛に対する対処について説明します。
熱中症では倦怠感、吐き気といった症状のほかに頭痛がでることがあります。
これは熱中症による脱水が主な原因です。
薬ではなく水分を十分にとって休養することが必要です。
眼精疲労による頭痛は点眼薬や原因となる作業の軽減が優先されます。
また、低気圧など気圧の変化で緊張型頭痛、偏頭痛などが出ることがあります。
その場合にはそれぞれに応じた薬を使用することが良いでしょう。
最後に月経に関連して、偏頭痛が誘発されることもあります。
女性ホルモンが関連していると考えられており、偏頭痛に応じて治療をすることが必要です。
関連記事:【激しい頭痛】くも膜下出血の原因や危険な前兆とは?対処法について
頭痛薬を飲むタイミングや頻度

頻度が多い緊張型頭痛、偏頭痛について薬の飲み方を解説します。
緊張型頭痛
頭痛があるときにはアセトアミノフェンや、非ステロイド抗炎症薬の頭痛薬を使用します。
効果としては非ステロイド抗炎症薬のイブプロフェンがアセトアミノフェンより早期に頭痛が改善することが報告されています。
そのため、イブプロフェンの内服がお勧めです。
他にもカフェイン配合剤、肩こりに伴う頭痛では筋弛緩薬であるチザニジン(テルネリン®)などが使用可能です。
飲むタイミングは頭痛発症時が最も効果的です。
同じ薬剤を飲むときは用法用量を守って内服するようにしましょう。
1つの薬剤で効果がでない場合には別の薬を組み合わせて飲むことも効果があります。
注意点として何度も内服していると薬物乱用頭痛という別の頭痛を起こすこともあります。
症状が長引く場合は漫然と薬を使用しないようにすることが必要です。
慢性的に痛みが続く慢性の緊張型頭痛の場合には以下などの神経伝達物質に作用する薬を使用する場合もあります。
・抗うつ薬
・セロトニン
・ノルアドレナリン
偏頭痛
痛みがある急性期の治療と予防の治療に分けられます。
急性期の治療ではトリプタンが第一選択になっています。
トリプタンは偏頭痛のなるべく早い段階で、症状が軽いときに使用する方が有効です。
内服してもよくならない場合には、2時間(ナラトリプタン®という薬の場合は4時間)空けて、さらに追加で内服します。
その間に頭痛がひどく、よくならない場合には非ステロイド抗炎症薬やアセトアミノフェンなどの別の薬を内服します。
別の作用の薬の場合には内服のタイミングを空ける必要はありません。
同じ薬同士の場合には間隔をあけることが必要です。
吐き気などで薬を飲むことが難しい場合は、点鼻薬や皮下注射があります。
あらかじめ処方してもらうなど医師と発作時の治療について相談することが必要です。
偏頭痛にはいくつかの予防薬があり、以下などの場合は予防療法が適応となります。
・月に2回以上の偏頭痛発作がある場合
・生活に支障をきたす頭痛が月に3日以上ある場合
・トリプタンや非ステロイド抗炎症薬のみでは日常生活に支障がある場合
・急性期治療薬を使用できない場合
抗CGRP薬などの新規の薬剤から抗てんかん薬、抗うつ薬、β遮断薬、カルシウム拮抗薬などの多様な薬剤があります。
詳しい方法は医師と相談するようにしましょう。
頭痛薬の飲みすぎが危険な理由

薬の飲みすぎが危険である理由として薬自体の副作用と薬物乱用頭痛を起こす可能性が挙げられます。
”薬はリスク”といわれるように、薬自体には使いすぎによる副作用の危険性があります。
さらに、薬物の使いすぎによる薬物乱用頭痛も注意するべきです。
薬物乱用頭痛は、月に15日以上の頭痛があり、その頭痛に対して鎮痛薬を内服している状態をいい、以下などが含まれている薬で起こす可能性が高いです。
- カフェイン
- 硝酸薬(しょうさんやく)
- 非ステロイド抗炎症薬
- トリプタン
症状の特徴としては朝、起床時から頭痛があり、鎮痛薬を内服しても完全には頭痛が治らないことです。
また、頭痛に対して鎮痛薬を内服することが習慣となっていることも挙げられます。
対応は原因薬剤の中止で、1~6カ月で約70%の方が改善しますが、再発の可能性も高いとされます。
対策として頭痛予防を行う必要があります。
頭痛が長期に及ぶ場合には、自己対応ではなく病院で治療を行うことがお勧めです。
関連記事:こめかみの頭痛が1週間続くときの原因は?|治し方を解説
頭痛薬が効かない時の原因と対処法

頭痛薬が効かない時の原因として、器質的(*1)な異常などの別の原因がある場合があります。
クモ膜下出血は突然起こる頭痛で”バットで殴られたような”と表現する方もいます。
また脳出血、感染症、腫瘍など様々な病気で頭痛が起こることがあります。
突然の頭痛では一度病院での診察を受けることがお勧めです。
普段から頭痛の症状が多く、医師から頭痛についての診断名がついている場合には病名に応じた治療を行いましょう。
これまで解説してきたように頭痛薬は病名に応じて急性期の薬、予防の薬ともに多くの種類があります。
あらかじめ医師に頭痛薬が効かないときの対処法を聞いておき、効果がない場合にはまずその方法を試しましょう。
その上で効果がない場合には薬の変更や、予防薬の使用を考えます。
そのため、医師の診察を受けることをお勧めします。
| 器質的(*1)=臓器や器官に認められる形態的・解剖的性質 |
子供向けの頭痛薬は?

子供向けの頭痛薬としてイブプロフェン(ブルフェン®︎)や、アセトアミノフェン(カロナール®︎)があります。
基本的に診断されていない頭痛に対しては病院の受診をお勧めしています。
理由として、子供は適切に症状を言うことができないことが多く、後から重症な病気がみつかる可能性があるからです。
そのため、子供の偏頭痛もあるのですが、安易に市販薬を使用することで受診が遅くなってしまいます。
適切な検査・治療が遅れてしまう可能性があるので、注意するようにしてください。
| イブプロフェン(ブルフェン®︎) | ロキソニンと同じ非ステロイド抗炎症薬です。5歳から使用でき、小児に対しても使用可能な薬になります。注意事項はロキソニンと同様で、 以下の方は服用できません。 ・胃潰瘍などの消化性潰瘍がある方 ・腎機能障害がある方 ・喘息既往のある方 |
| アセトアミノフェン(カロナール®︎) | アセトアミノフェンは中枢神経に作用して、痛みや発熱を抑えるとされています。しかし、実は正確な作用機序はわかっていません(危ない薬というわけではありません)。子供や、授乳中や妊娠中も問題なく内服できます。 |
関連記事:子どもに多い起立性調節障害の症状とは|原因や治し方を解説
まとめ
今回は、頭痛薬の種類や、飲むタイミング、効かない時の対処法などについて解説してきましたが、いかがでしたでしょうか。
頭痛はよくある症状のため、ご自分で対処する方法や、薬が効かない時の対応法について知っておくことが大切です。
頭痛薬は様々な種類があり、偏頭痛では新薬も登場してきています。
ご自身が知識をもって医療機関に受診することが必要と考えられます。
ぜひ、この記事を参考にしていただけましたら幸いです。
参考文献
腹痛と下痢が続く原因|コロナの可能性は?治し方や病院での対処法を解説

下痢は便が水っぽくなり、回数が増えることをいい、様々な原因が考えられます。
ウイルスが原因の感染性腸炎が最も多く、その場合には自然によくなることが多いです。
しかし、早めに病院を受診した方がよい病気のこともあります。
また下痢の症状はとても辛いため、原因は何なのか。
どのように対処するのがよいか。
病院に行った方がよいのか。
など、とても不安に感じることと思います。
この記事では下痢の原因や、注意するべき症状、病院に行く目安について詳しく解説していきます。
腹痛を伴う下痢が続く原因

下痢は便の水分量が多くなり、本来の固形状から水様〜粥状となった状態をいいます。
具体的な指標は1日4回以上とされます。
症状がでてから1週間未満を急性下痢症といいます。
また、4週間以上下痢が続く場合を慢性下痢症といいます。
慢性の下痢症の場合には診断をつけるために病院の受診をお勧めします。
今回は腹痛を伴う急性下痢症を起こす原因について解説していきます。
まず下痢は症状を起こす原因によって以下の3つに分られます。
分泌物の増加による下痢
ウイルスの感染などによる以下などの影響で腸の粘膜が障害されたときに分泌液が過剰となり起こります。
- 食中毒
- 吸収不良症候群
- 食物アレルギー
- 薬
ウイルスや過剰な分泌液を排出するために腸の運動が活発になります。
そのため、腹痛を伴うことが多いです。
浸透圧による下痢
以下などにより便の浸透圧が高くなると、腸での水分吸収がうまく行われずに起こってしまいます。
- 下痢
- サプリメント
- 食品
水分の吸収がうまくいかないため起こってしまう下痢
腹痛を伴う下痢の大半はウイルス性の感染性腸炎です。
原因にもよりますが、1週間程度症状が続く場合が多いです。
また細菌、寄生虫による感染やアレルギー、薬剤の影響など様々な原因が考えられます。
注意点についてこれから解説していきます。
関連記事:【子供の下痢】ロタウィルス感染症の症状や感染経路について解説!予防接種は必要?
腹痛を伴う下痢はコロナの可能性がある?

COVID19(新型コロナウイルス)感染症の症状は発熱、咳、痰などの上気道炎の症状が大半です。
しかし、一部の方で下痢も確認されています。
日本消化器病学会の報告ではCOVID19患者のうち消化器症状を15~50%と高い頻度で認められました。
主な症状は、以下などです。
- 下痢
- 腹痛
- 嘔気・嘔吐
- 食思不振
特に下痢は40%に認められたと報告しています。
そのため、COVID19感染の患者が下痢を起こすのは稀ではないと考えられています。
しかし消化器症状があり、病院を受診した患者のうち、COVID19感染と診断された例は3%と低率です。
消化器症状が主体である場合にはCOVID19感染の否定はできないものの、可能性は低いと考えるべきと思います。
COVID19感染による消化器症状と、他のウイルスや細菌などによって引き起こされる症状はCOVID19の検査以外で見分けることができません。
そのため診断を確定させるにはCOVID19の検査を行うことが必要となります。
発熱、咳など他の症状がないか注意深く観察をしていただき、事前に医療機関に相談してからの受診をお勧めします。
腹痛を伴う下痢で考えられる病気

それでは、腹痛を伴う下痢で考えられる病気について解説していきます。
ウイルス性腸炎
ノロウイルスやロタウイルスなどのウイルスに感染してしまうことで起こります。
感染経路は、接触感染(*1)や経口感染(*2)があり、多くの場合は以下を伴います。
・吐き気
・嘔吐
・発熱
・腹痛
・下痢
ノロウイルスによる食中毒は1年を通じて発生していますが、冬が感染のピークです。
ロタウイルスは特に小児の感染性腸炎の主な原因です。
これらのウイルスは非常に感染力が強く、予防に努めることが必要です。
接触感染(*1)=ウイルスが付着した手で口に触れることによる感染
経口感染(*2)=汚染された食品を食べることによる感染
細菌性腸炎
大腸菌やカンピロバクターなどの腸炎を起こす細菌に感染してしまうことで起こります。
大腸に病変が生じることが多く、その場合には以下の症状が出やすくなります。
・血便や「しぶり腹」という便意があるのに排便が無い
・少量しか出ないのに何度も便意がでる
薬剤性下痢
治療のために用いた薬によって腸の粘膜が炎症を起こしたり、傷がつくことなどによって起こります。
抗がん薬や抗生物質、免疫抑制薬などが原因となることがあります。
下痢の際には最近の薬の使用歴を確かめておくことが必要です。
心因性下痢
ストレスに伴う身体の変化として腹痛、下痢を伴うことがあります。
基本的には他の疾患の有無をしっかりと調べることが必要です。
クロストリジウム関連腸炎
クロストリジウムという細菌の感染による腸炎です。
この細菌は健康な人でも持っていることがあり、河川や土壌などの普通の環境にも存在します。
腸管にこの細菌が侵入することで感染が起こります。
以下などが発生の危険因子とされています。
・抗菌薬の使用歴
・高齢
・過去の入院
・基礎疾患
寄生虫疾患
以下の寄生虫の感染により症状を起こします。
・赤痢アメーバ
・ランブル鞭毛虫
・ジアルジア
・クリプトスポリジウム
過敏性腸症候群
検査で特に異常がなくても、機能の問題やストレスなどによって腹痛に加え以下などの多彩な症状を起こす病気です。
・下痢
・便秘
・腹部膨満感
関連記事:腹痛と下痢が続くのはどんな病気?脱水症状に注意しよう
腹痛を伴う下痢以外で起こりやすい症状

腹痛を伴う下痢の病気にかかった時に起こりやすい症状、注意すべき症状について以下で解説していきます。
起こりやすい症状
ウイルス性や細菌性の感染性腸炎では発熱、吐き気、嘔吐があります。
また細菌性腸炎では大腸に炎症を起こすことが多く、便に血が混じる血便やしぶり腹が出やすくなります。
注意すべき症状
顔面蒼白や、冷や汗、寒気などです。
嘔吐、下痢などで水分摂取量が少なくなり、水分の排出量が多くなってしまった際には脱水症状がでる場合があります。
脱水症状により全身状態が悪くなると、顔面蒼白や、意識状態が悪くなってしまいます。
そのような症状がある場合にはすぐに医療機関の受診が望ましいです。
また細菌性の腸炎などにより発熱した場合には冷や汗や寒気がでる場合があります。
まれに重症化し、全身に細菌がまわる敗血症という状態となると寒気のほかに身体が震える症状が出ます。
寒気がある場合には注意して経過をみるようにしましょう。
腹痛を伴う下痢の治し方について
基本的な下痢に対する対処法は水分摂取による脱水症状の予防です。
水分補給ではOS-1®などの経口補水液での補充は、水分のみやスポーツドリンク類よりも有効です。
嘔吐してしまい、口からの水分補給が難しく、脱水症状がある場合には病院や往診にて点滴投与を行うことがあります。
また整腸薬(プロバイオティクス)の有効性は指摘されています。
市販の整腸薬や病院から処方される薬を必要に応じて使用してもよいと思います。
注意点として下痢止めは感染性腸炎では使用することは勧められません。
下痢止めを使うと腸の内容物が長く腸内に留まってしまいます。
そのため、毒素の吸収が起こってしまう可能性があります。
下痢があるからといって、安易に市販の下痢止めは使用しないでください。
自己対処する場合は整腸剤の使用に留めたほうが無難です。
整腸剤は症状改善までの日数は変わりませんが、腸内細菌を回復させる効果があります。
それでは病気別に治療方法について解説していきましょう。
感染性腸炎以外の下痢の治療方法は病気によって異なります。
ウイルス性腸炎では、特別な治療法はなく、先ほど説明したような症状に応じた治療を行います。
腹痛、下痢のほかに血便やしぶり腹があり細菌性の腸炎が疑われる場合
抗菌薬の投与が行われる場合があります。
赤痢、コレラ、チフス・パラチフスなどは感染症法で3類感染症に分類されており、抗生物質の投与が必要です。
以下などでは、患者の状態で抗菌薬を投与するかどうかを決めます。
・カンピロバクター
・サルモネラ
・腸管出血性大腸菌
その他の毒素が原因となる腸炎では抗菌薬の投与は不要なのですが 、詳細は医師と相談することが必要です。
そのため、症状が強い場合や、便に血液が付着している場合には早めに医療機関を受診した方がよいでしょう。
薬剤性下痢
原因となる薬剤を同定して、中止・変更することが必要になります。
そのため原則はかかりつけの病院で相談することが望ましいです。
クロストリジウム関連腸炎
抗菌薬の使用が原因であることが多いです。
発症時に抗菌薬を使用している場合には抗菌薬を中止します。
その上で、クロストリジウムに有効な別の抗菌薬を内服する必要があります。
薬剤の投与歴の確認や便の検査が必要となるためかかりつけの病院で相談をするようにしましょう。
寄生虫疾患
頻度は減ってきています。
しかし可能性として考えなくてはいけません。
以下についての問診や便検査が行われ、原因に応じて治療を行っています。
・周囲の同症状の方の有無
・旅行歴
・性的な嗜好(男性同性愛者での発症があるため)
過敏性腸症候群
まず生活習慣の改善が行われます。
3食を規則的に取り、食事バランスを整えてストレスをためないように注意しましょう。
次に薬による治療があります。
消化管機能調節薬(*1)や、以下の水分を吸収し便の水分バランスを調整する薬を使用することがあります。
・プロバイオティクス
・高分子重合体
さらに下痢の場合は腸の運動異常を改善させるセロトニン3受容体拮抗薬(5-HT3拮抗薬)、止痢薬を使用します。
お腹の痛みには抗コリン薬も補助的に使用されます。
消化管機能調節薬(*1)=腸の運動を整える薬
関連記事:虫垂炎の原因や症状について知りたい!治療や手術は?
腹痛による下痢で病院に行く目安

それでは、どのような症状のときに病院に行った方がいいのでしょうか。
病院に行く目安とその理由について以下で状況別に解説していきます。
発熱、咳、痰の症状がある場合
COVID19感染症の症状の1つとして腹痛と下痢があることを説明しました。
そのため、以下などの上気道症状がある場合はCOVID19に感染している可能性を考えて病院で検査を受けることが望ましいです。
- 発熱
- 咳
- 痰
事前に症状について病院に相談し、受診方法を聞くようにしましょう。
嘔吐してしまい水分が取れない場合やぐったりして顔面蒼白の場合
急性の腹痛、下痢で最も多いものが感染性腸炎です。
ウイルス性の場合には脱水症状に気をつけて水分を摂取してもらうことで自然によくなっていきます。
しかし、水分がとれない場合には脱水症状になってしまう可能性があります。
健康な方であっても、水分量が減少することで体調が悪化してしまう場合があります。
特に小児や高齢者の方では脱水症状は非常に危険な状態となる場合があります。
このような症状がある場合にはすぐに病院を受診してください。
血便やしぶり腹がある場合
この症状は大腸が病変となる感染性腸炎で起こります。
大腸型の感染性腸炎では以下などの可能性があります。
- カンピロバクター
- サルモネラ
- 赤痢菌
- 腸管出血性大腸菌
- クロストリジウム
- 赤痢アメーバ
赤痢や腸管出血性大腸菌は3類感染症、アメーバ性大腸炎は5類感染症に分類されます。
感染力が強いことや、集団発生の可能性があり医師による届出の必要があるため、早めに病院を受診しましょう。
その他には以下の場合も医療機関受診が望ましいです。
- 海外渡航後
- 生もの
- 生肉摂取後
- 免疫抑制薬、抗がん剤の使用
- 治療中の病気があることや、最近病気にかかって入院していた
それぞれ、寄生虫、カンピロバクターやサイトメガロウイルス、クロストリジウムなどの特殊な感染症のほか、薬剤性下痢の可能性があるためです。
治療中の病気がある場合にはかかりつけの医療機関へ相談を行ってください。
それ以外の場合でも近隣の医療機関に早めに相談するようにしましょう。
まとめ
今回は下痢の原因や、注意するべき症状、病院に行く目安について解説してきましたが、いかがでしたでしょうか。
ウイルス性の感染性腸炎が最も多いのですが、血便があったり、顔面蒼白や冷や汗が同時にある時には自然に軽快しない別の病気の可能性があります。
そのような症状がある際には、かかりつけ医に相談してください。
参考文献
・M R Blake, J M Raker, K Whelan「Validity and reliability of the Bristol Stool Form Scale in healthy adults and patients with diarrhoea-predominant irritable bowel syndrome」Aliment Pharmacol Ther. 2016 Oct;44(7):693-703. doi: 10.1111/apt.13746. Epub 2016 Aug 5.
・東京都感染症情報センター「感染性胃腸炎(ウイルス性胃腸炎を中心に)」
捻挫で歩けるけど痛いときは病院に行くべき?重症度チェックも紹介

サッカーやバスケットボールなどのスポーツをしている方はもちろん。
急いで走った時などに足を捻ってしまうことは日常的によくみられます。
足を捻った後に、痛みがあるものの歩ける場合には病院を受診するか迷うと思いますが、実際にはどのような症状があるときに病院に行くべきなのでしょうか。
実は軽い捻挫でもサポーターで固定した方がよい場合や、捻挫と思っていても骨折などの別の原因が隠れていることもあるので、一度病院で診察を受けた方がいい場合もあります。
この記事では捻挫をした時の対応や重症度チェックの方法などについて解説していきます。
是非参考にしてみてください。
捻挫で歩けるけど痛い時に考えられる原因
足を捻った後に痛みがある場合には次のような病気の可能性があります。
靭帯の痛み
捻挫では靭帯が伸びたり、断裂してしまうことによって痛みを起こしています。
靭帯の断裂はレントゲン写真ではわからないので、症状と超音波やMRIなどの精密検査によって診断することができます。
靭帯断裂と診断された場合にはギプスや装具などの固定が必要になります。
関節の炎症
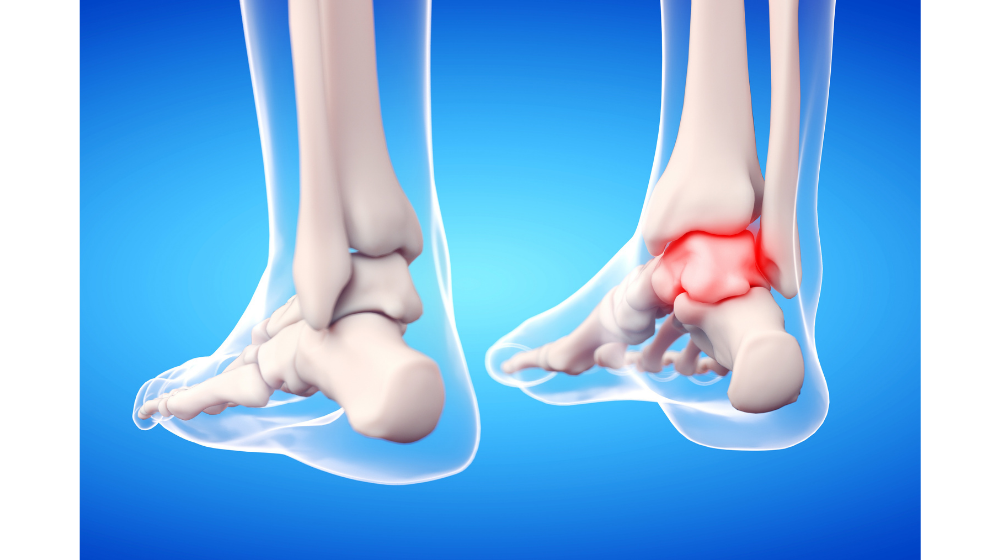
捻挫などの軽い怪我をきっかけとして関節に炎症を起こし痛みを起こすことがあります。
足首は足関節といって、内くるぶしの骨、外くるぶしの骨と距骨というもので構成されています。
リウマチや痛風、ウイルス感染などで関節に炎症を起こすことが多いのですが、怪我をきっかけとして炎症を起こして腫れや痛み、皮膚の赤みがでることがあるので、病院での治療が必要になります。
滑液包炎(かつえきほうえん)
骨の近くには腱との摩擦が小さくなるように滑液包という膜があります。
怪我によってこの膜に炎症が起きると、水が溜まったり、痛みを伴うことがあります。
骨折
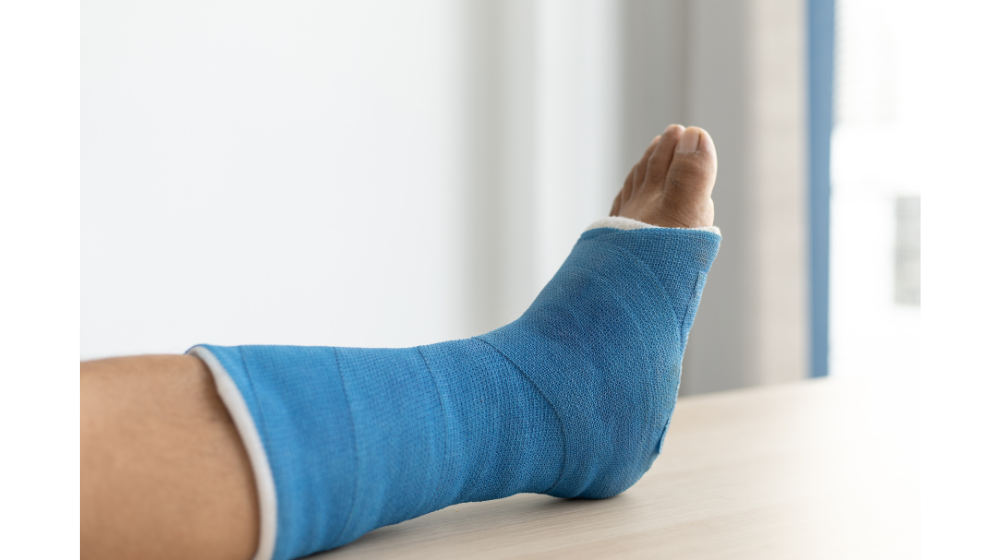
足を急に捻ってしまった場合には骨折を起こすこともあります。
子供では骨の発達がまだ十分ではないので、骨の一部分が剥離骨折を起こしやすく、大人では逆にくるぶしの骨折をしてしまう場合もあります。
捻挫だと思っていたら骨折だったというケースもあるので、怪我をしたらまず病院を受診することがおすすめです。
病院を受診する目安は次の重症度チェックで判定するようにしてください。
捻挫の重症度チェック

足をひねった時には骨折の可能性を考える必要があります。
骨折の可能性を考える上で「Ottawa足外傷ルール」を参考にすることがおすすめです。
Ottawa足外傷ルールは5つの項目は以下です。
✅外くるぶし(外果)の圧痛
✅内くるぶし(内果)の圧痛
✅小指側の足の付け根にある第5中足骨基部の圧痛
✅内くるぶしの下にある舟状骨の圧痛
✅足の痛みで体重をかけることができない
これらのうち1つでも該当すれば骨折の可能性を否定できないので、レントゲン検査を受けることがおすすめです。
一方で、1つも満たさなければ、骨折の可能性は低いと報告されています。
しかし、捻挫の可能性はあるので、レントゲンで骨に問題がないと言われても注意する必要があります。
次に、捻挫の重症度についても解説します。
捻挫は靭帯の損傷の程度によって靭帯が伸びる程度の軽い損傷から一部が切れる部分断裂、完全断裂の3段階に分類されており、それぞれ、1度、2度、3度捻挫と呼ばれています。
ケガをしたときの症状だけからそれぞれを区別することは難しいので超音波やレントゲンの検査をして診断をつけることが大切です。
靭帯の損傷の程度によって固定の必要性や期間が変わってきます。
捻挫を早く治す対処法【RICE処置】とは
捻挫を早く治す対処法として「RICE」処置があります。
これは処置の内容の頭文字をとって繋げたものでとても覚えやすくなっています。
内容について順番に解説していきます。
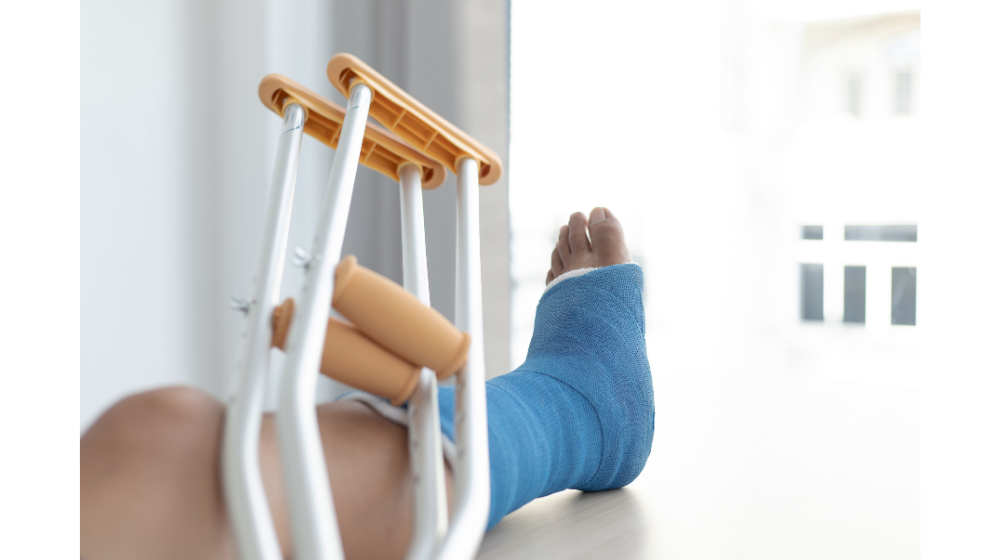
捻挫を早く治す対処法:R
「Rest」安静を意味します。
ケガをした状態でプレーをしないようにまずは安静にするようにしましょう。
捻挫を早く治す対処法:I
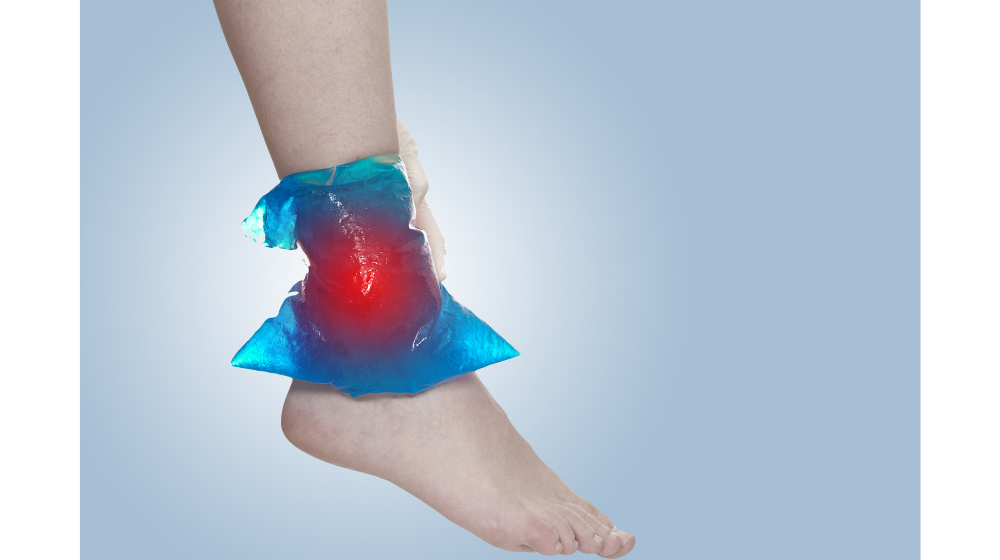
「Ice」冷却のことです。
患部の腫れを抑えることが目的です。
ビニール袋や氷嚢に氷を入れて冷やしますが、皮膚に直接触れないようにアンダーラップを巻いたり、タオルでくるんでから使用するようにします。
捻挫を早く治す対処法:C

「Compression」圧迫を意味します。
ケガをした後は内出血によって腫れがひどくなることがあります。
腫れを抑える目的でテーピングや柔らかい包帯で圧迫気味に固定を行います。
捻挫を早く治す対処法:E

「Elevation」足を心臓より上に挙上させます。
心臓より上に上げることで腫れを少なくすることができます。
これらの処置を直後から行うことでケガの治りが早くなるので、ぜひ実践するようにしてください。
関連記事:内出血の症状について!打撲や腫れたときの対処法を解説
捻挫の腫れが起きたときは湿布orテーピング?
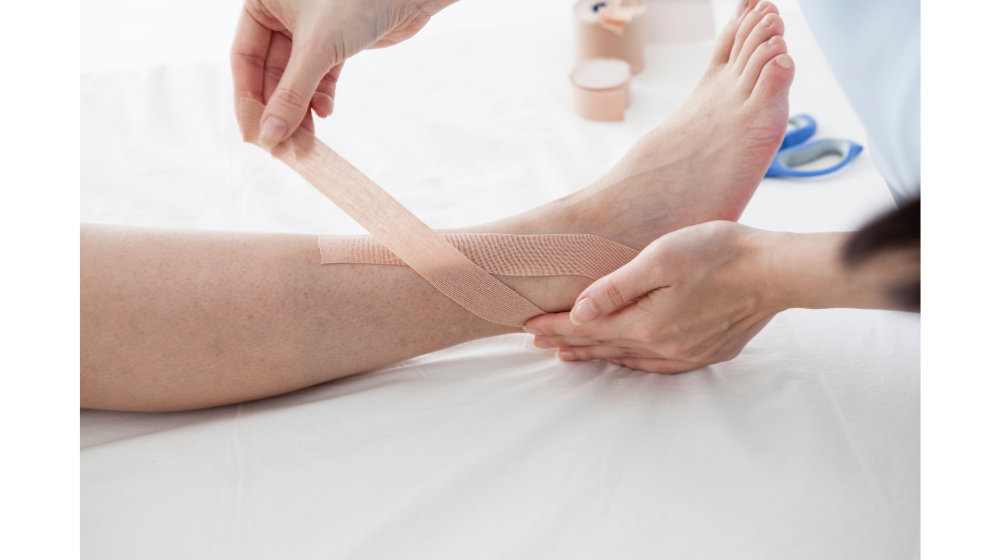
捻挫で腫れがひどいときには湿布とテーピングの併用が効果的です。
湿布は冷感があって貼った時に気持ちいいだけではなく、“経皮吸収型鎮痛消炎剤”なので、皮膚から鎮痛成分を吸収させて痛みを和らげることができます。
しかし、損傷部位自体を治しているわけではないので、そのままにしておくのは危険です。
テーピングは関節を固定することでケガした部分を安静に保つことができます。
そのため湿布に加えてテーピングをすることで、より症状がよくなることが期待できます。
併用するときには湿布をした上からテーピングを行うようにしてください。
しかし、湿布は長時間貼り続けると湿疹の原因になりますし、テーピングは関節を固定するように適切に行う必要があることに注意してください。
捻挫の腫れで歩けるけど痛いときは病院に行くべき?
捻挫をして歩ける時には病院を受診するか迷われると思います。
病院を受診する目安と、受診するおすすめのタイミングについて解説します。
病院へいく目安

2の項目で説明したOttawa足外傷ルールを参考にしていただき、痛みや腫れがひどく、体重をかけられない場合には病院を受診することをお勧めします。
特に足首に変形がある場合にはギプス固定が必要になることが多いので、早めに受診するようにしましょう。
また歩ける場合でも、靭帯が断裂している可能性があるので、病院を受診するべきです。
受診のタイミング
歩ける場合には緊急での病院受診は必須ではありません。
夜間や土日の時間帯は総合病院でも専門医の診察ではないことが多いので、サポーターをして後日の病院受診が勧められます。
そのため、歩ける程度の痛みのときには安静にしてサポーターを装着してできるだけ早いタイミングで整形外科専門医の受診をすることがお勧めです。
まとめ
捻挫は日常的によくあるケガですが、実は軽い捻挫でもサポーターで固定した方がよい場合や、捻挫と思っていても骨折などの別の原因が隠れていることがあります。
そのため、適切な処置を行い、早めに病院を受診することがお勧めです。
参考文献
日本整形外科学会|足関節捻挫
日本整形外科学会|足関節果部骨折(脱臼骨折)
【医師が解説】捻挫した!歩けるけど痛いときの原因と対処法は?使える市販薬もご紹介
Ottawa足外傷ルール
日本整形外科学会|スポーツ外傷の応急処置
足首を捻挫!湿布orテーピング。効果がある処置はどっち?
足首の捻挫について
内出血の症状について!打撲や腫れたときの対処法を解説
打撲とは「打ち身」とも言い、転ぶなどして体の一部をどこかにぶつけた場合に起こるケガのことです。
患部の付近に内出血(あおじ、あおたん、あおなじみ)ができます。
向こう脛(弁慶の泣き所と言われる部分)、太もも、肩などは特に打撲を起こしやすい部位です。
これらは、比較的厚い筋肉でおおわれているため、骨には異常がないことがほとんどです。
それでは打撲について詳しく紹介します。
打撲の症状は?
痛み
代表的な打撲の症状として「痛み」があげられます。
打撲の痛みは、受傷直後よりもしばらく時間がたってから強く痛みが出ることもあります。
損傷の程度が強いと安静時でもズキズキ痛みが続く場合もあるでしょう。
炎症
強い衝撃を受け損傷状態が激しい場合は、打撲箇所とその周辺が赤くなったり、内出血により青紫色に変色したりする場合があります。
腫れ(膨脹)
内出血をしている場合、その患部に熱感や腫れがみられます。
頭部を強く打った場合は、コブができることも少なくありません。
打撲は、そのまま放っておくと組織が固まり痛みや痺れを感じやすくなるため、単なる打撲と軽視してそのまま放置せず、しっかりと処置を行うことが大切です。
では、打撲した時の対処法について紹介します。
打撲した時の応急処置は?
打撲した周りで、熱や腫れがあり、皮膚が青紫色に変わっていれば、内出血を起こしている可能性があります。
打撲した直後よりも、しばらく経ってから痛みが強くなることが多く、腫れを伴うこともあります。
内出血は、最初は青紫色であることが多いですが、時間が経つにつれ茶色、黄色、緑色などに変化していくことが多いです。
受傷後4〜5日すると、打撲した部分を中心に四方に広がりだんだん大きくなります。
一般的に軽度の打撲の場合、やがて日にちが経つにつれ外側から少しずつ薄れていき、多くの場合2〜3週間で消えることが多いです。
打撲して内出血が見られる場合の対処法
基本的にはまずはRICE処置と呼ばれる処置を行いましょう。
安静(Rest)
患部と全身を動かさず休ませましょう。
冷却(Ice)
患部を冷却材(ビニール袋にいれた氷やアイスノン、冷却パッドなど)で冷やしましょう。
冷却材がない場合は冷えたタオルで代用することができます。
冷却材は直接皮膚に当てないで、タオルなどに巻いて使用しましょう。
患部の冷却を行う時間の目安は15〜20分程度です。
その後間を1時間から2時間あけて再び繰り返すと良いでしょう。
圧迫(Compression)
患部を圧迫しましょう。
ガーゼやタオルを使い、圧迫し固定しましょう。
挙上(Elevation)
患部を心臓より高い位置に上げましょう。
血液の循環を抑え内出血を抑える効果が期待できます。
1度目の処置から24時間〜72時間の間継続して繰り返すことが推奨されています。
しかし、その前に症状が落ち着いたり、医療機関へ行くことで適切な処置がなされるため、それだけの長時間処置を行うことは稀でしょう。
皮膚の感覚としては、強い冷感→灼熱感→痛み→感覚の消失の順に変化していきます。
感覚の消失するかしないかくらいのタイミングで冷却材を外し、インターバルを置きましょう。
インターバルを置くことは、凍傷の予防にもつながります。
また痛みを感じ始めたら、再び冷却を行いましょう。
患部を冷やすことは、炎症箇所の皮膚温度を下げ、炎症と内出血を抑制します。
このように、打撲した直後は冷やすことが大切ですが、炎症がおさまる4日目程度からは逆に温めると内出血が消えるのが早くなります。
お風呂で湯船に入った後、痛みや腫れ感や熱がなければ炎症がおさまっているので、温め始めると良いでしょう。
また、内出血を早くなくすには、以下などの栄養素が必要になります。
- タンパク質
卵やお肉・お魚など - ビタミン
魚介類や貝類・チーズなど - ミネラル
海藻類・果物・緑黄色野・ナッツ類など
これらの栄養を意識して食事に取り入れるといいでしょう。
打撲して腫れた場合の対処法

打撲すると、患部がボコッと腫れ上がることがあります。
打撲した場所が頭部の場合、たんこぶ(皮下血腫)ができることもあります。
腫れとは、炎症などが原因で、組織に水や血液成分などが過剰にたまったり、増加したりすることで組織や器官が膨らんで隆起している状態です。
痛みや内出血を伴うことが多いです。
打撲して腫れた時も、内出血が見られる時と同様のRICE処置を施すと良いでしょう。
RICE処置を行っていてもだんだん腫れや痛みがひどくなる場合は、骨折が疑われます。
皮膚がボコッと突き上げられているような変形が見て取れる、激しい痛みがある場合などは早めに医師の診察を受けましょう。
打撲による腫れか、骨折による腫れかを診断するためにはレントゲン検査が必要です。
また、打撲による腫れで注意が必要なものとして、コンパートメント症候群というものがあります。
コンパートメント症候群とは、腫れがひどく周囲の血管や神経を圧迫し、血流が滞りさらに腫れるためそこから先に血液が流れなくなり、組織の壊死を引き起こすものです。
しびれや痛み、血行障害が生じる場合はコンパートメント症候群が疑われます。
骨折を伴う打撲、特に膝より下の足や腕を負傷した場合に多く見られます。直ちに医師の診察を受けましょう。
関連記事:ダニ刺されで悩んでいるかたへ!症状や治療について あせもとの違いも
打撲によるむくみやしこりが治らない時の対処法

打撲後、打った部分がむくんだり、しこりのようなものができてしまうことがあります。
このしこりは「瘢痕組織」(はんこんそしき)というものです。
内出血が強く出てしまうと、治って行く過程でできるものです。
しかし、いったん瘢痕組織ができてしまうと湿布などの消炎鎮痛剤はほとんど効果がなく、治るまでに数ヶ月以上かかってしまう場合もあります。
また、その過程で関節組織が部分的に癒着を起こしたり、関節機能に関連する組織の運動機能を阻害することにより関節拘縮が生じる可能性があります。
その場合、時には後遺症として関節拘縮が完全に治らずに固まってしまうこともありますので、特に関節周囲の打撲は早急に病院受診が必要となります。
むくみが見られる場合も、以下などが大切です。
- 患部を安静にすること
- 冷却材で冷やすこと
- 固定すること
- 心臓より高く上げること
通常、軽い打撲によるむくみや腫れは1〜2週間で治ります。
それ以上たってもむくみや腫れ、痛みが引かない場合は、骨折しているか、別の病気の可能性があります。
骨折は見た目だけではわからない場合もあります。
症状が長引く場合は、早めに医療機関で受診しましょう。
打撲だと思っていても、実は骨折していたり、皮下組織に大きなダメージを受けていたりすることもあります。
また、頭部や目の周りなどは脳の機能や視力に関わる神経が通っている場所でもあります。
腹部の打撲は内臓の損傷や骨盤出血を引き起こす可能性があり、胸部の打撲は呼吸器官への損傷がないか注意が必要です。
以下のような他の症状を伴う場合や心配な場合は早めに医療機関を受診しましょう。
- めまいや吐き気
- 意識障害がある
- けいれんがある
- いつもと見えかたが違う
- 視力が低下した
- 物が二重に見える
- 左右で見え方が違う
- 視界が歪む
- 色彩がいつもと違って見える
- 目を動かすと痛みがある
- 口が開かない
- 息苦しさを感じる
- 息をうまく吐き出すことができない
- 呼吸数の増加
- 極端に脈が早くなる
- 骨盤近くの打撲
- 異常な発汗
関連記事:吐き気がみられる腹痛で病院を受診する目安は?考えられる原因や対処方法
夜間・休日の急な打撲はどう対処する?
救急病院では時間外受診料、診察代をご負担いただき、CTといった画像検査がなされた場合は5,000円~30,000円程度加わります。
その後、緊急入院となった場合は別途治療費がかかります。
まとめ
いかがでしょうか。
打撲した場合は速やかに安静→冷却→圧迫→挙上を行いましょう。
そして、ただの打撲と自己判断せず、医師に診断してもらうことが大切です。
ただの打撲と思っても、骨折やそのほかの病気が隠れている可能性があります。
特に1~2週間たっても改善しない場合は速やかに医療機関を受診しましょう。
ダニ刺されで悩んでいる方へ!あせもとの違いについて解説!症状や治療についても

赤いぷつぷつとした発疹がでてくると、ダニに刺されたのではないかと心配になりませんか?
これから暖かくなって自然が多い場所に行く機会が増えますし、屋内のダニも活発になってきます。
ダニにも人を刺すダニ、刺さないダニがいますので、ダニ刺されと他の紛らわしい病気との見分け方も含めて解説していきます。
ダニの種類とダニ刺され症状の特徴は?

人を刺すダニはツメダニ、イエダニ、マダニの3種類です。
ツメダニとイエダニは室内で刺します。
一方マダニは、野外で刺します。
ダニ刺され跡については2箇所傷跡ができ、時に歯が中に残ることもあります。
症状としましてはハウスダストアレルギーを引き起こしたり、人を刺すツメダニの餌になったりします。
布団、枕、ソファなどにいるヒョウダニが、家の中のダニで最も多いです。
しかし、ヒョウダニは人を刺しません。
ここからは人を刺すダニについて説明していきます。
関連記事:トコジラミに刺されたときの症状とは|ダニとの違いも解説
室内のダニについて
ツメダニ

ツメダニは梅雨頃から増殖し、8~9月に特に被害が増えます。
体長0.3~1.0mmほどの小さなダニです。布団やカーペットやタタミなどに生息しています。
血は吸いませんが、間違って人を刺すことがあります。
イエダニ
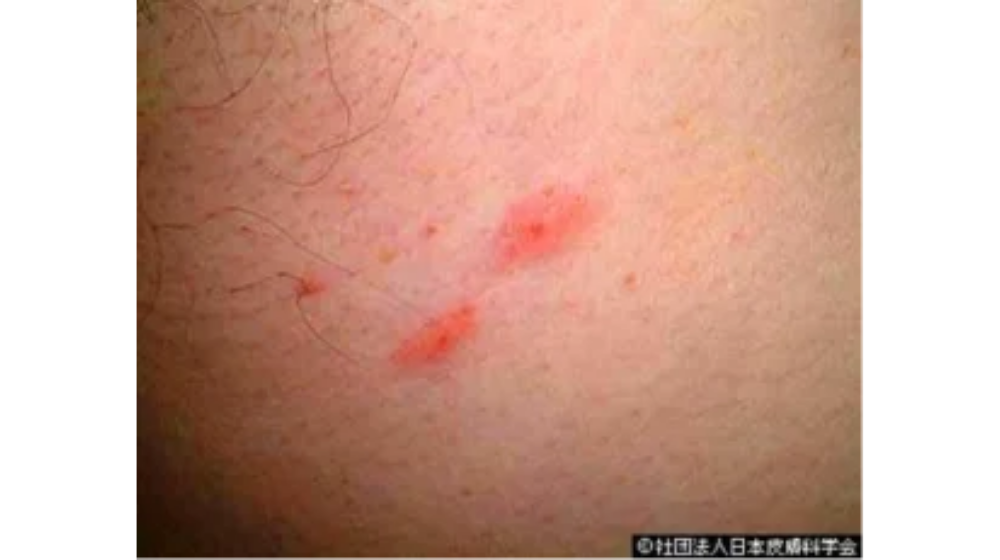
イエダニは5月頃から発生し、6~9月に被害が増えます。
体長0.6~1.0mmほどのダニです。ネズミや鳥に寄生しています。
ツメダニと違い、人の血を吸うことがあります。
寝ている間に布団に潜り込んで血を吸うため、刺されている場面はほとんど見ることができません。
顔や手足はほとんど刺されず、わき腹や下腹部、ふとももの内側など皮膚がやわらかいところを刺すのが特徴です。
屋内のダニの駆除方法
屋内のダニを完全に駆除することはできません。
しかし、発生リスクを下げることにより繁殖するのを防ぎ、被害を減らすことは可能です。
部屋を換気して風通しをよくする、布団乾燥機を使用するなどダニが繁殖しにくい環境を維持しましょう。
ダニが繁殖しやすい5~10月は、駆除剤を使用することで、部屋にいるダニの数を一定に抑えることができます。
ツメダニは、部屋や寝具にこまめに掃除機をかけ、餌になるような昆虫やほかのダニなどを除去して減らすことができます。
一方イエダニがいる場合は、まず宿主であるネズミを駆除することで被害を減らすことができます。
野外のダニについて
マダニ

マダニは5月~9月頃に活発になります。
ツメダニやイエダニと違い、山や草むらなどの野外に生息しています。
体長2~5mmで野生動物に寄生したり、ヒトの体に取りついて血を吸います。
植物で待ち構え触れた動物に素早く乗り移ります。肌を徘徊して血を吸う場所を探します。
血を吸い始めると、1週間程度でダニの体が風船のように膨らみ、自然と脱落します。
刺されても痛みがなく、吸血が進んで風船のように膨らんだ状態ですと、マダニと分からず、いぼやほくろができたと勘違いする方もいます。
吸血がおわると、脱皮を繰り返し、幼虫・若虫・成虫と生涯で3回吸血します。
マダニに刺されたと気づいたときに、慌てて無理に引き抜こうとしていまいがちですが、絶対にやってはいけません。
口器と言われるマダニの頭部が皮膚に残って異物反応による炎症をおこすことがあります。

また、マダニの種類によっては
- 重症熱性血小板減少症候群(SFTS)
- 日本紅斑熱(にほんこうはんねつ)
- ライム病
などの感染症をおこすことがあり注意が必要です。
マダニに刺されると必ずなるわけではなく、稀なことなので過度にこわがる必要はないですが、地域性があるのでどこでマダニにさされたかも重要です。
ダニ媒介感染症についてまとめると以下の通りです。
一つずつ詳しく解説していきます。
| 潜伏期間 | 症状 | 地域 | |
| 重症熱性血小板減少症候群 | 6日~2週間後 | 発熱,胃腸症状,血球減少 | 西日本,静岡,愛知,千葉 |
| 日本紅斑熱 | 2~8日後 | 発熱,赤い発疹,刺し口 | 西日本 |
| ライム病 | 数日から14日後 | 発熱,倦怠感,関節痛,遊走性紅斑 | 北海道,本州中部山岳 |
重症熱性血小板減少症候群(SFTS)
マダニに刺され6日~2週間後に発熱、胃腸症状(吐気、腹痛、下痢)、血球減少などが生じます。
原因はマダニが媒介するSFTSウイルスです。
頻度はまれですので、マダニに刺され2週間ほど症状がなければ大丈夫なことが多いです。
しかし、発症すると治療は対象療法しかなく、2~3割ほどの致死率です。
血液・体液によりヒトからヒトへ感染することがあるので、医療従事者などは特に注意が必要です。
平成25年に国内で初めて報告されました。年々増加傾向にあります。
発生地域について以前は西日本に限られていましたが、令和3年に静岡県において東日本で初めて確認され、愛知県や千葉県でも報告されています。
日本紅斑熱
マダニが媒介するリケッチア(Rickettsia japonica)と言われる細菌によっておこる感染症です。
マダニに刺されて2~8日で発熱し、淡い赤い発疹が手足のひら含めて全身にでてきます。
マダニが実際に刺さっているのは稀で、“刺し口”と言われるかさぶたを伴う傷があるのが特徴です。
治療はテトラサイクリン系と言われる抗菌薬の治療を行います。
1984年に徳島県で初めて報告され、増加傾向で、年間300例ほどが報告されています。
主に西日本で報告が多く、東海地方では三重県での報告が多いです。
ライム病
主に北海道、本州中部山岳に生息するシェルツェマダニが媒介するボレリアによる感染症。
マダニに刺されて数日から14日後に発熱、倦怠感、関節痛などの症状が現れ、遊走性紅斑というマダニにかまれた部位を中心に周囲に拡大する赤い発疹が出現します。
ペニシリン系やテトラサイクリン系と種類の抗菌薬で治療します。
関連記事:虫刺されの腫れがひどい・大きいときの対処法|どんな虫に注意すべき?
ダニ刺されとあせもの違いは?
あせもと鑑別になるダニ刺されは、イエダニによるものが考えられます。
イエダニは、寝ている間に布団に潜り込んで血を吸うため、顔や手足はほとんど刺されず、わき腹や下腹部・ふとももの内側など衣服で隠れる部位を刺すのが特徴です。
また刺された跡は中心部が少し膨らんだぷつぷつっとした赤い発疹を起こします。
一方、あせもは、汗がたまりやすい首もと・ひじ裏・ひざ裏などにダニ刺されのようなぷつぷつとした見た目ではなく、面状に赤くなるのが特徴です。
| ダニ | あせも | |
|---|---|---|
| 原因 | イエダニは、寝ている間に布団に潜り込んで血を吸う | 汗腺に汗がたまって起こる炎症 |
| 患部の状態 | 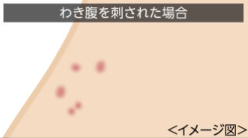 わき腹や下腹部・ふとももの内側など衣服で隠れる皮膚のやわらかい部位に点在 | 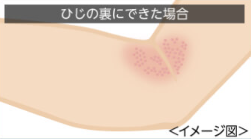 頭、首もと、ひじ裏、ひざ裏などの汗がたまりやすい部位に面状に赤くなる |
| 対処法 | 寝具の洗濯、布団乾燥機の利用、布団の清掃など | こまめに汗を拭く、シャワー・入浴、下着を取り替える |
参考:かゆみ・虫さされにウナコーワ「かゆいブツブツ!これってダニ?あせも?
ダニ刺され対策と予防法

イエダニの対策として、宿主であるネズミや鳥の巣があればそちらの除去を行います。
専門の駆除業者への依頼も検討しましょう。
ネズミや鳥を家から追い出したら、残っているイエダニを駆除用の殺虫スプレーやくん煙剤を使用して駆除しましょう。
ツメダニの予防には、部屋や寝具にこまめに掃除機をかけ、エサになるような他のダニを定期的に除去するようにしましょう。
また、ツメダニは熱に弱いため、コインランドリーの業務用乾燥機や家庭用乾燥機で50度以上の熱を加えると除去に効果的です。
畳はダニアースなどの畳に刺しこんで薬剤を注入できる殺虫スプレーを使うのも効果的です。
ツメダニに効果があるダニシートを使用するのも方法です。
マダニに刺されないようにするには、ハイキングなどの野外活動の時には長袖、長ズボンを着用し肌を露出させないようにしましょう。
有効成分に「ディート」などであるマダニに効果がある虫よけスプレーを使用しましょう。
野外から帰ったら、マダニに刺されていないか全身を確認するようにしましょう。
関連記事:蕁麻疹(じんましん)によっておこる症状と対処法、原因について
ダニ刺されですぐに治療や病院へ行くべき場合

イエダニやツメダニに刺された際の治療は、ステロイド外用薬による治療になります。
市販の薬でもステロイドは販売されていますが、ステロイドにも色々な種類があります。
- strongest(最も強い)
- very strong(とても強い)
- strong(強い)
- medium(普通)
- weak(弱い)
とステロイドの効果の強さや副作用が全然違います。
ダニ刺されは炎症が強いときもあるので、弱いものを漫然とぬっても効果がなく長引く場合もあります。
診断も難しいので、範囲が広範囲であったりかゆみが強い場合は、医師の診察を受けることをお勧めします。
マダニについては、ご自身で対応することは難しいので、原則病院へいくことを勧めます。
マダニが目にみえて刺さっているので、慌ててしまいますが無理に引き抜こうとは絶対にしてはいけません。
口器と言われるマダニの頭部が皮膚に残って炎症や肉毛腫を起こす場合があるからです。
刺されてから早期であればワセリンをいっぱいのせて30分ほど待つと除去できるようになったり、マダニ除去器具などで除去できる場合もあります。
実際には局所麻酔をしたあとに、皮膚ごと切除することが多く確実な方法です。
ダニに刺されたのみで刺された周りの発赤などない場合は、予防的な抗菌薬投与については医師ごとに意見がわかれますが、基本的には不要なことが多いです。
まとめ
ヒトを刺すダニは3種類です。
室内が2種類、屋外が1種類です。
屋外のマダニは刺されても自分ではずそうとしてはいけません。
必ず病院を受診しましょう。
参考文献
包丁で指を切った時に病院に行く目安は?切り傷を早く治す方法を解説

料理のときなど包丁やスライサーを使う機会は日常生活で多く、誤って指を切ってしまうことはよくあります。
指や手を切った際にどのように対処すべきか、そしてどのような時に病院に行くべきかを知っておくことは、「万が一」の時のためにとても重要です。
この記事では、包丁で指を切った際に病院に行く目安や傷の治療方法について詳しく説明します。
安全のためにも、いざという時の対応について把握しておきましょう。
料理のときなど包丁やスライサーを使う機会は日常生活で多く、誤って指を切ってしまうことはよくあります。
指や手を切った際にどのように対処すべきか、そしてどのような時に病院に行くべきかを知っておくことは、「万が一」の時のためにとても重要です。
この記事では、包丁で指を切った際に病院に行く目安や傷の治療方法について詳しく説明します。
安全のためにも、いざという時の対応について把握しておきましょう。
指や手の切り傷を放置する危険性
切り傷を放置することによる主な合併症は傷口の感染、傷口の瘢痕です。
それぞれについて解説していきます。
傷の感染症

切り傷ができることによって、傷口から細菌が入り込み感染症を起こすことがあります。
包丁での切り傷などでは、食材や調理器具に付着していた細菌が傷口に侵入してきます。
傷口をしっかり洗うなど初めに対応を行っていれば、問題がないことが多いです。
しかし、洗わずに放置していると、侵入した細菌が増殖して感染症を起こしてしまいます。
傷口が感染した時には、腫れ、赤み、痛みなどの症状が現れ、膿がでることがあります。
治療は抗生物質の内服や点滴、傷口を開けて洗浄することなどがあります。
感染症を起こさないように初期治療をしっかりと行うことが大切です。
関連記事:感染症の分類や種類を簡単解説|なぜコロナは5類になったの?
傷口の瘢痕

傷口が大きい場合や深い場合には、しっかりと縫合を行うことで傷が早くキレイに治ります。
かさぶたができて自然に治るケースも多いですが、手や指はよく使う部位なのでかさぶたも取れやすく、よりキレイに治すには縫合することが確実です。
包丁で指を切った時に病院に行く目安
包丁で指を切ってしまった時に、病院に行く目安について詳しく解説していきます。
傷から感染している
傷口が感染した時には腫れ、赤み、痛みが出現します。
一般的には、指を切ったときに細菌が入り込み、しっかり洗わない場合に数日経過してから感染が起こります。
感染に対しては、切開して排膿をしたり、抗生物質の投与が必要になります。
感染を起こさないように早めに適切な処置をすることが大切です。
傷口が深い

傷口が深い場合には、縫合処置をすることで傷口が早く治ります。
手や指は日常生活でよく使う部分なので、深い傷を放置しておくとなかなか治らず、傷口が再度開くこともあります。
切り傷の場合では、ケガをしてから6時間以内に洗浄して縫合すると、創部の感染が少なく、傷あとがきれいに治りやすいです。
また、手の平や指の根本など、神経や腱が近い部分では、これらの損傷がないか確認することが必要です。
傷が深い場合には早めに病院を受診するようにしましょう。
関連記事:救急外来や救急車を呼ぶ基準や命に関わる危険な症状について解説
異物混入
異物が体内に残ってしまった場合、感染の原因になります。
切ってしまった場合、痛みがあり一人で傷口をしっかりと確認することは困難です。
病院では局所麻酔薬を使用して、痛みがない状態で傷を確認できます。
異物が傷に入っているかもしれない時には、病院を受診することをお勧めします。
傷口が治らない
傷口はきれいに縫合すれば、1週間から2週間くらいで塞がります。
様子を見ていたけれど痛みが増したり、傷口がだんだん白く汚い感じになってきている場合は、適切な処置が必要です。
一度病院を受診するようにしましょう。
包丁で指を切った時の対処法
包丁で指を切ってしまった場合の対処方法について解説します。
傷を洗う

まずは傷を水道水で流しながら、汚れが取れるまで十分に洗います。
傷口なので痛いですが、傷に細菌が付着していると感染の原因になるため、しっかりと洗うことが大切です。
圧迫

出血している場所に清潔な布やガーゼを当てて、指や手で約10分間程度強く圧迫します。
早めに指を離してしまうと、なかなか血が止まらないので、時間をかけて行うことがポイントです。
また血が止まりやすくするために、可能であれば、傷口を心臓の高さより高くするようにしましょう。
関連記事:鼻血が止まらない!?原因・対処法、考えられる病気や危険信号、ストレスから来る症状について
傷の保護

包帯や絆創膏などで傷口をしっかりと覆います。
かさぶたができて傷が塞がれば数日で痛みは和らぎます。
これでも血が止まらない場合や、傷口から腱、骨が露出しているような場合は、病院の受診をお勧めします。
血が止まらない時に、布や輪ゴムなどで指を縛り上げて止血する方法は、指への血流が悪くなる可能性があるので行わないようにして下さい。
子供が指や手を切ってしまったときは?

子供が指や手を切ってしまった場合も、基本的な対応は大人と同じです。
子供は好奇心が強く、危険性を認識せずに器具を使う場合もあるので、傷口が深くなってしまうこともあります。
傷口が深い場合や、対応が難しい場合には無理をせずに、早めに病院を受診するようにしましょう。
関連記事:猫に引っかかれたときの対処法とは?死亡した例もある?
切り傷を早く治す方法

切り傷を早く治すには、とにかく初期治療・初期対応が非常に重要です。
そのためには、
- 傷口の出血を早く止めること
- 傷口の感染を防止すること
- 傷口が再生する環境を整えてあげること
がとても重要です。
傷が治りやすい環境にするために「縫合処置」や「汚染された部分を取り除く処置」などが必要になってきます。
千葉内科在宅・美容皮膚科クリニックでできること
当クリニックでは傷の状態を診察し、適切な対応をします。
軽傷であれば応急処置、重傷で縫合が必要であれば、対応可能な病院へ紹介させていただきます。
まとめ
切り傷を放置してしまうと、傷口が感染したり、瘢痕を残すことがあります。
予防には適切な初期対応が必要なので、まずはしっかりと洗浄、圧迫をして傷口を保護するようにしてください。
傷が深い場合や、血が止まらないなど、処置が必要な場合には病院受診や往診の利用をご検討ください。
参考文献
切り傷の応急処置や病院に受診する目安は?早く治す方法やふさがる時間について解説
包丁で指を切ってしまった!血が止まらない!病院に行く目安は?
子どもが手を切ったときの対処法!病院を受診する目安は?
喉に刺さった魚の骨の対処方法や、喉の骨を放置しても大丈夫?病院行くべき?何科?子供は?について解説

まずはじめに、皆さま魚はお好きですか?
日本は世界に誇る寿司文化もあり、美味しいお魚がたくさんありますし、美味しい調理方法もたくさんあって、日本の大半の方はお好きなのではないでしょうか。
ただそんな美味しいお魚を食べた後に、喉に魚の骨が刺さって、痛くてつらい思いをした経験ありませんか?
『白いご飯を丸のみすれば治るよ。』
『いずれ骨は溶けるから大丈夫だよ。』
など聞いたことありませんか?
それでもし改善すれば、本人にとって良い治療法なのかもしれませんが、本当にそれで大丈夫なのでしょうか?
医師の立場からすると、これらの対処はあまりおすすめできません。
そこで、今回は喉に魚の骨が刺さった時の対処法や放置の危険性などについて詳しく解説します。
魚の骨が喉に刺さったらどうする?

まずは、一度うがいをして水は飲み込まずに外に出すことで、魚の骨が確認でき、痛みが改善すればそれでよいと考えます。
それでも痛みが持続している場合は、まだ魚の骨が刺さっていると考えられるのですぐに病院への受診をおすすめします。
特に太くて長い魚の骨は要注意です。
また、冒頭で申し上げた通り『白いご飯を丸のみ』、『骨はいずれ溶ける理論』はどちらも止めた方が良いと断言させて頂きます。
もしそれで、喉の痛みが改善して、数日経っても何も症状が起きないのであれば大丈夫なのですが、魚の骨を誤飲してしまうリスクについても知っておかなければなりません。
想像してみてください。
喉の粘膜に刺さって取れなくなった太い魚の骨が偶然、何かを丸のみすることで取れたとします。
そこから魚の骨は食道、胃、小腸、大腸を通って便となって排出されます。
その間でそれぞれの臓器が損傷されたらどうなるでしょう。
粘膜が傷ついて膿んでしまったり(膿瘍化)、傷ついた所から穴が空いてしまったり(穿孔)することが簡単に想像が出来ますよね。
もちろん胃酸による消化作用があることは考えられますが、骨の全てが消化されるわけではないので、やはりこのような事態になってしまうケースがたまにあるんですよね。
是非、何かを丸のみすることは裏技にはならないので、一旦うがいをしてみることをオススメします。
関連記事:喉のかゆみはなぜ起こる?併発しやすい症状や対処法を紹介
喉に刺さった魚の骨を自分で取ったり、抜いたりしても良い?
もし口を開けて刺さっている箇所が見えるのであれば、僕の個人的な見解ではありますが大人であれば取ってもよいと思っております。
ただ、いざ見えても抜くことは困難なことが多いので医師に取ってもらうことをよりオススメします。
なぜ難しいかは図をもって説明しますね。
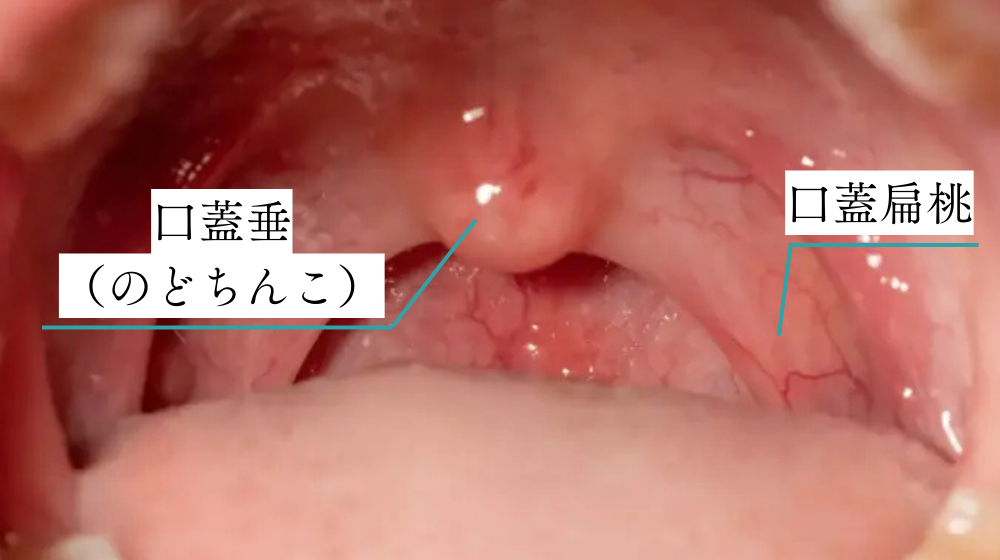
人間の口の中は上記の模式図のようになっております。
ご自身の口の中を、鏡で見てみると同じように見えるはずです。
口蓋垂(いわゆるのどちんこ)が真ん中にみえ、その両脇に存在しているのが口蓋扁桃(こうがいへんとう)になります。
世間一般で言われる扁桃腺とはこの口蓋扁桃のことで、実は扁桃腺は口周りに咽頭扁桃(アデノイド)、舌扁桃など色々あるんですよ。
この口蓋扁桃が異常に大きい方がいたりしますので、小さい方に比べてこの場所に魚骨が刺さっていることが多いです。
また子供は大人と比べ口の中の大きさも小さく、この口蓋扁桃は実は3~6歳をピークに最大の大きさになると言われており、成人と比べ刺さりやすいです。
どうでしょうか?口の中が見えていれば自分でも取れそうと思われるかもしれないのですが、これがなかなか難しいのです。
まず舌べろが邪魔をして奥が見えないんです。
舌をよけることが出来る方や口蓋垂を器用に挙げるなどの操作ができる方はいいのですが、なかなか難しいので医師は舌圧子という舌を抑える器具を使い口の中をみます。
さらに光が入らないと、口の中は診れないため、ペンライトのような光媒体が必要です。

しかし、左手に舌圧子、右手にペンライトを持ってしまうと両手がふさがってしまい、肝心な魚骨をとることが出来ないんです。
なので耳鼻科医は額帯鏡(CDみたいなものを頭に巻いているアレです)を用いて、ペンライトを持たないように右手をフリーにして、処置を行えるようにしているんですね。
また口からは見えないのですが、舌べろの奥の舌根部と言われる箇所、下咽頭梨状陥凹部(かいんとうりじょうかんおう)にもささることが多いです。
これらの場所は口からは見えないため、鼻から内視鏡といったカメラを挿入し、目視で確認しながら除去を行います。
無理やり取ろうとすると咽頭反射がおき嗚咽が激しくて、上手く魚骨が取れずに傷口を大きく広げてしまうことや、上手くつかめず取れてしまい、誤嚥して気管の中に入ってしまうことが考えられます。
対象が子供であればなおさら危ないので自分で無理やり取ろうとするよりかは、最初から医療機関で除去してもらうようにしましょう。
喉に刺さった魚の骨は放置しても良い?放置する危険性は?

喉の骨の放置は絶対ダメです。
まず放置していても溶けてなくなることはありません。
偶然取れることはあるかもしれませんが、魚の刺さった箇所がどんどんと深くなっていく可能性もあり、膿瘍を形成したりすることがあります。
そうなってしまった場合は、鼻から内視鏡を挿入して取ることが不可能になってしまうことがあり、全身麻酔で手術を行う可能性も出てきます。
そのため、魚の骨がのどに刺さった場合は出来るだけ早く除去をしてもらうことをオススメします。
関連記事:急性扁桃炎の症状や早く治す方法を解説|急性咽頭炎との違いは?
魚の骨が刺さりやすい種類と場所

骨が大きいタイやサバなどは、のどに刺さりやすいです。
しかし、骨が小さいサンマやイワシ、ウナギなどでも刺さることがあるので、よく噛んで食べるようにしましょう。
その他にも、アジフライなどの骨が付いたままの揚げ物にも注意が必要です。
また、魚の骨は扁桃や舌の根元に刺さりやすいです。
顎の下が痛む場合は扁桃に、喉仏のあたりが痛む場合は舌の根本に刺さっている場合が多いと言われています。
自宅でできる魚の骨が喉に刺さったときの自宅でできる対処法

喉に魚の骨が刺さったらまずは自宅でうがいを試してみましょう。
決して無理にごっくんと嚥下(えんげ:口の中の食物を胃にのみ下すこと)しないようにしてくださいね。
口蓋扁桃に刺さっている時に、うがいをしているとたまに取れる可能性はありますので試してみる価値はあると思います。
関連記事:コロナ後遺症の喉の痛みが治らない!喉の違和感はいつまで続く?
危険!魚の骨が喉に刺さった時の間違った対処法
喉に刺さった骨を間違った方法で対処すると、かえって症状が悪化する可能性もあるので注意が必要です。
そこで、代表的な間違った対処方法についてもご紹介します。
少なくとも以下の方法は多くの方が試みますが、おすすめできませんのでぜひ確認しておいてください。
①唾を飲む
あえて唾を飲むことを推奨はしません。
やはり骨が深く刺さってしまう可能性があり、悪化するかもしれないからです。
また、魚の骨が刺さっている時に唾をごっくんすると痛くないですか?
それは骨が粘膜に刺さって、深く傷つけるために痛みが増していると考えられますよね。
人間は生きていれば無意識的に嚥下をしてしまうので、絶対に止めるようにはできませんが、あえて意識的に唾を飲むことはオススメしません。
②ツボを押す

整体師やツボ押し名人の方は手のツボを押すことで改善するという方もおられるようですが、原則から考えられないのではと僕は思っております。
③ピンセットで取る

ピンセットで魚の骨を取る方法もありますが、ご自身ですることは危険ですのであまりオススメしません。
なぜなら、喉の粘膜を傷つけてしまったり、骨の一部のみが取れて残りが刺さったままになってしまったり、逆に骨を奥へと押し込んでしまったりする可能性が高いからです。
そうなると、医療機関での処置も難しくなります。
④ご飯を丸のみする

冒頭でもお伝えした通り、ご飯を丸のみすることは医学的にはオススメできません。
なぜなら、結果としてかえって魚の骨が深く刺さってしまう可能性があるためです。
さらに深く刺さると、刺さった部位がさらに腫れ、医師の発見が難しくなることもありますので、原則行わないようにしましょう。
子どもの場合、喉に魚の骨が刺さったらどうする?
子供は成人と比べ口の中が狭く魚の骨が刺さりやすいです。子どもの喉に骨が刺さると、泣いたり、喉を押さえたりするなどの反応を示すことが多いです。
もし、子どもがパニックになっている場合はまずは落ち着かせるようにしましょう。
落ち着いたら、口を開けさせて喉の奥に刺さっている骨がないかチェックしましょう。
刺さっている骨の深さが浅く、うがいをさせて症状が改善されれば良いですが、子供の場合は特に取れたと勘違いしてまだ刺さっている可能性も少なくありません。
なので最初から病院で診察を受けることをおすすめします。
関連記事:アレルギーが原因で起きる咳の特徴|効果のある薬や治し方を紹介
すぐに病院に行くべき症状

咽頭痛が続く
魚の骨がとれさえすれば咽頭痛はすぐに消失します。
なので痛みが持続しているということは骨が刺さっていると考えられるので病院への受診をオススメします。
熱が出る、首が腫れる
もし魚の骨が刺さっているのを放置しており、発熱や首が腫れるような症状があれば、すぐに病院受診をお願いします。
膿を作っている可能性もあり、魚の骨が深い場所にあれば緊急で手術を行う必要もある危険な状態です。
すぐに病院受診をしましょう。
魚の骨が刺さらないための予防方法

実際に僕自身が外来で患者さまにどうしたら魚の骨が刺さらなくなります?と聞かれた時には『よく噛んで食べるほかないです。』とお伝えさせて頂いています。
何回も噛んだとしても10㎜程度の小骨が喉に刺さることもありますので、小骨だから飲み込んで大丈夫とは思わずにより慎重に食べて頂くことをお願いしています。
千葉内科在宅・美容皮膚科クリニックでできること
魚骨が刺さった場合には、まずは何度もうがいをして、それで取れなければ、そのまま何もせず病院受診をおすすめします。
また受診する科は、耳鼻咽喉科でないとなかなか難しいです。
また口蓋扁桃に刺さっている場合は「かかりつけ医など開業医の耳鼻科」でも問題なく取ってくれるとは思います。
ですが、内視鏡を使用しての魚骨抜去は「高次医療機関の耳鼻科」でないと行えないこともあるため、かかりつけ医に相談し紹介状を記載してもらえるかなど確認するようにしましょう。
まとめ
一度は魚の骨が喉に刺さった経験がある方は多いかと思いますが、症状を悪化させる可能性もあるため、危ない民間療法はやめましょう。
しばらく痛みが続くようであれば、我慢せずに病院にかかることをオススメします。
参考文献:井上 なつき CT検査にて検出困難な魚骨異物症例の検討:耳展 60:4;189~195,2017
肺がんの初期症状は気づきにくい?症状が出なくても早期発見につなげるには
こんにちは。千葉内科在宅・美容皮膚科クリニックです。
日本人のがんの中で死亡数が最も多い肺がん。
その理由のひとつは、症状などからの早期発見が難しいことにあります。
肺がんは女性より男性に多く、喫煙が発症リスクを高めることが分かっていますが、近年では非喫煙者や女性の患者さんも増えてきています。
今回は、肺がんで現れる症状や早期発見のための検査などについて説明していきます。
是非ご一読ください。
肺がんは初期症状が現れにくい?
初期症状が現れにくい理由

肺がん、特に腺がんは、肺の奥にある肺野の末梢部に発生しやすく、がん細胞がまだ小さく、肺の中にとどまっています。
そのため、初期症状には特有の症状が少ないため、気づきにくいのが特徴です。
また、他の呼吸器疾患との区別がつきにくいことからも、肺がんになっても早期のうちは見過ごされやすい傾向にあります。
関連記事:COPD(慢性閉塞性肺疾患)はタバコが原因?症状や治療を解説
症状が出たときには進行していることが多い

肺癌は一般的な癌の中でも死亡率がたかいとされる病気です。
厚生労働省が2023年9月に公表した「2022年の人口動態統計(確定数)」によると、死亡の原因でもっとも多いのが「がん」であり、死亡数の24.6%を占めました。
「2022年の人口動態統計(確定数)」が2024年9月時点の最新情報です。
死亡原因のがんを部位別でみると、男性は肺がん、大腸がん、胃がん、すい臓がん、肝臓がんの順に多く、女性は大腸がん、肺がん、膵臓がん、乳がん、胃がんの順となっています。
肺がんの初期症状として現れやすい兆候
肺がんの初期症状として現れやすい症状として以下などが挙げられます。
- 咳が長引く
- 血痰や声のかすれ
- 息苦しさや息切れ
- 急な体重減少や倦怠感
- 微熱や高熱が続く
- 胸の痛みや背中の痛み
咳や発熱があることから、風邪と間違えやすいため、5日以上続く発熱や息苦しさ、胸の痛みなどを感じたら病院を受診しましょう。
関連記事:肺がんの気をつけてほしい初期症状や原因、ステージ(進行度)について
症状がなくても肺がんが見つかるケース
健診や人間ドックの画像検査で発見されたケース

自覚症状なし、喫煙歴なしの方で、市の健康診断で肺がん検診(胸部X線検査)実施したところ「要精密検査」という結果に。
CT検査のできる病院(呼吸器科や内科)を受診し、「癌の疑いあり」だったため、気管支鏡検査の結果「肺癌」と診断され、治療開始となりました。
他の疾患や定期通院で偶発的に見つかったケース
高血圧、狭心症の既往がある方は、定期通院時に、血管の狭窄を評価するため「胸部CT検査」を実施したところ、偶発的に肺癌が見つかったケースがありました。
肺がんかもしれないと思ったときの対応
受診の目安
以下に該当する場合は、医療機関を受診することが推奨されます。
- 2週間以上続く咳や痰、血痰、5日以上続く発熱などの症状がある場合
- 人間ドックなどで異常が見られた場合
- 喫煙歴のある40歳以上の方で息切れや咳、痰がある場合
必要な検査
肺がんの検査には以下などがあります。
- CT
- レントゲン
- 喀痰細胞診
- 気管支鏡検査
- 血液検査
上記検査で肺がんが疑われた場合、確定診断として以下などの検査が行われます。
| 喀痰細胞診検査 | 痰を採取して、顕微鏡でがん細胞の有無を確認する検査 |
| 気管支鏡検査 | 細い内視鏡を口や鼻から挿入し、気管支の内部を観察 がんの疑いがある病変が観察されたら、組織や細胞を採取 |
| 生検 | がんの疑いがある病変の一部を採取して、顕微鏡で調べ、がん細胞の有無やがんの種類を確認 |
受診科目の選び方
診療科は、呼吸器内科もしくは呼吸器外科を受診しましょう。
肺がんの初期症状に気づくために意識したいこと
肺がんは初期症状に気づきにくいため以下に注意して早期発見できるように過ごしましょう。
- 症状がなくても油断しない
- 継続的に自分の体調に目を向ける
- 家族にがんの既往がある人は特に注意
- 年に1回は定期的な検診の実施
千葉内科・在宅クリニックでできること
当院では、丁寧な問診・診察を通じて患者様の症状やニーズを詳しく把握し、お一人おひとりに最適な治療をご提案いたします。
血液検査では、がんの診断補助としての「腫瘍マーカー検査」が可能です。
専門的な検査、治療が必要と判断した場合は、専門の医療機関へ紹介状をお書きし、スムーズに受診できるよう手配させていただきます。
まとめ
肺癌の初期症状として特有な症状はないため、早期発見には定期的にがん検診を受けることが大切です。
気になる症状があれば、放置せずに医療機関を受診しましょう。
あなたと大切な人の命を守るため、この知識を家族で共有し、いざというときに適切な行動がとれるよう備えておきましょう。
胃がんの初期症状は見逃されやすい?よくあるサインと受診の目安
胃がんは日本人に多い消化器がんの一つで、早期発見・早期治療が予後を大きく左右します。
しかし、初期段階では自覚症状に乏しく、あるいは日常的な体調不良と区別がつきにくいため、見逃されやすい病気です。
本記事では、胃がんの初期症状についての正しい知識と、受診を検討すべきタイミングについて解説していきます。
胃がんの初期症状が見逃されやすい理由
症状が軽く出るため気づきにくい
胃がんの初期段階では、がん細胞が胃の粘膜表層にとどまっているため、はっきりとした症状が現れにくいという特徴があります。
国立がん研究センターの統計によると、早期胃がんの約70%は無症状とされています。
症状があっても、軽度の胃部不快感や膨満感など非特異的なものが多く、「単なる胃もたれ」と判断されがちです。
胃は本来、酸やペプシンなどの強い消化液に常に曝されている臓器であり、ある程度の刺激に耐える構造になっています。
そのため、小さながんができ始めた段階では、胃自体の神経が刺激を感じにくく、痛みなどの警告信号が発せられにくいのです。
日常の体調不良と区別しづらい
胃がんで現れる可能性のある初期症状には、以下のようなものがあります。
- 食後の軽い胃もたれ感
- 上腹部・心窩部の不快感・軽度の痛み
- 食欲不振
- わずかな吐き気
これらの症状は、ストレスや過労、胃炎、機能性ディスペプシアなど、良性の胃腸障害でも起こりうるものです。
日本消化器病学会の調査では、胃がん患者の初期症状の約80%が、他の一般的な胃腸疾患と類似していることが報告されています。
特に現代社会では、仕事や生活のストレスによる胃腸症状を訴える方が多く、その中から胃がんを見分けることは容易ではありません。
我慢しやすく受診が遅れやすい
日本人は「多少の不調は我慢する」という文化的背景があり、軽微な症状で医療機関を受診することに抵抗を感じる方が少なくありません。
厚生労働省の「国民生活基礎調査」によると、体調不良を感じても約40%の人が「様子を見る」と回答。
特に40〜60代の男性は受診の遅れが目立ちます。
ちょうどこの年代と重なる50代以降が胃がんの発症率が高く、早期発見を遅らせ、悪化してからの発見されるケースが多いです。
さらに、胃がんの症状は徐々に進行することが多く、「少しずつ慣れてしまう」という問題もあります。
例えば、少しずつ食欲が落ちていても、本人は「最近あまり食べなくなった」という程度の認識で、異常と捉えないことがあります。
胃がんの早期発見には、定期的な検診と、継続する軽微な胃部症状に対する適切な医療機関の受診が重要です。
特に50歳を超えたら、症状がなくても2年に1回程度の胃がん検診を受けることが推奨されます。
初期に現れやすい胃がんの症状一覧
胃もたれや食後の不快感
胃がんの初期段階でよく見られる症状の一つが、食後に感じる胃もたれや不快感です。
通常の胃もたれと異なる点として、次のような特徴があります。
- 食事量が少なくても胃もたれを感じる
- 油っぽい食事をしていないにも関わらず胃もたれを感じる
- 以前は問題なかった食べ物でも胃もたれを起こすようになる
- 制酸剤や胃薬を服用しても症状が改善しない
- 同じような症状が2週間以上続くことがある
これらの症状は、胃の粘膜に発生したがん細胞が胃の正常な機能を妨げることで起こります。
原因としては、胃がんによって胃の蠕動運動(食べ物を送り出す動き)が低下したり、胃の伸展性が損なわれたりすることで、食後不快感が生じやすくなるためです。
食欲不振と体重減少
胃がんの進行に伴い、次第に食欲が低下することがあります。
この食欲不振は以下のような特徴があります。
- 徐々に進行し、自覚症状として気づきにくい
- 特に肉類や油っぽい食事に対する嫌悪感として現れることがある
- 結果として意図しない体重減少につながる(3〜6ヶ月で5%以上の体重減少は注意が必要)
日本胃癌学会の報告によると、早期胃がん患者の約15〜20%が診断前に体重減少を経験しているとされています。
これは、胃がんによる栄養の吸収率の低下や代謝変化、食事摂取量の減少が原因です。
特に短期間での説明のつかない体重減少は、胃がんを含む様々ながんの重要なサインとなります。
吐き気・げっぷ・胸やけ
胃がんによって、以下のような消化器症状が現れることがあります。
- 食後の吐き気(実際に嘔吐することは初期段階では少ない)
- 頻繁なげっぷ(特に食後)
- これまでになかった胸やけや胃酸の逆流症状
これらの症状は胃食道逆流症(GERD)など他疾患でも起こりますが、胃がんの場合は治療薬への反応が乏しいことが特徴です。
また、症状が次第に頻度や強さを増していくことが多いです。
国立がん研究センターの調査では、胃がん患者の約30〜40%が診断前にこれらの症状のいずれかを経験していたことが報告されています。
みぞおちや背中の痛み
胃がんによる痛みには、次のような特徴があります。
- みぞおち(上腹部)にある鈍い痛みや不快感
- 食後に悪化する傾向がある
- 時に背中に放散する痛み(特に胃の後壁に腫瘍がある場合)
- 痛みが夜間にも悪化することがある
初期の胃がんでは、はっきりとした痛みを感じることは比較的少ないですが、腫瘍が大きくなるにつれて痛みが現れやすくなります。
胃の神経叢への刺激や、腫瘍による胃壁の伸展が痛みの原因となります。
貧血や疲労感
胃がんの初期段階でも、腫瘍からの微量の出血が続くことで、次のような症状が現れることがあります。
- 徐々に進行する倦怠感や疲労
- 顔色の悪さ(顔や眼瞼結膜の蒼白症状の進行)
- 動悸や息切れ(特に階段の昇降時など)
- めまいや立ちくらみ
これらは鉄欠乏性貧血の典型的な症状です。
胃がんによる慢性的な微量出血は、目に見える吐血や黒色便を伴わないことが多く、気づかれないまま貧血が進行することがあります。
日本人男性や閉経後の女性に原因不明の鉄欠乏性貧血がある場合、胃がんを含む消化管腫瘍の可能性を考慮する必要があります。
厚生労働省の「全国がん登録」データによると、胃がん患者の約25%が診断時に何らかの貧血所見を示していたとされています。
特に50歳以上の方で説明のつかない貧血がある場合は、胃がんの可能性も考慮して胃カメラ検査を検討すべきです。
関連記事:胃がんの症状を解説!胃潰瘍や胃炎との違いは?【早めの検診を】
胃がんの初期症状と似た他の症状
胃潰瘍との違い
胃がんと胃潰瘍は症状が類似することがありますが、痛みの性質と持続性に違いがあります。
胃潰瘍の痛みは食事によって和らぐことが多く、空腹時に強まる傾向があります。
また、比較的短期間で強い痛みが現れ、治療により改善することが特徴です。
一方、胃がんの痛みは徐々に進行し、食事との明確な関連が乏しく、食前食後関係なしに鈍痛が持続する傾向があります。
また、制酸薬などでの痛みの症状改善が不十分なことが多いことがわかっています。
逆流性食道炎との違い
逆流性食道炎は胸やけやげっぷが主症状です。胸やけは胸骨後部の灼熱感として感じられ、特に食後や横になったときに悪化します。
胃がんでは胸やけも症状として現れることがありますが、胃部不快感や上腹部痛などが主となることが多く、食欲不振や体重減少を伴うことが特徴です。
ある研究では早期胃がん患者の約40%に食欲不振が認められることが示されています。
逆流性食道炎の症状は制酸薬(PPI)で改善することが多いですが、胃がんでは一時的な改善にとどまることがあります。
関連記事:逆流性食道炎によくある症状と対処法|口の中が苦いのは注意が必要?
機能性ディスペプシアとの違い
機能性ディスペプシアは、胃の不快感や痛みがあるにもかかわらず、内視鏡検査などで明らかな器質的異常(狭窄や出血などの異常)が認められない状態です。
症状は胃がんと類似することがあり、上腹部痛、早期飽満感(少量の食事で満腹になること)などが見られます。
両者の確実な鑑別には画像検査(内視鏡検査や造影CT検査など)が必要です。
特に50歳以上で新たに症状が出現した場合や、これまで感じていた症状の性質が変化した場合は、胃がんを除外するための画像検査が重要となります。
慢性胃炎との違い
慢性胃炎は多くの場合、軽度の症状が長期間持続することが特徴です。
胃もたれ、膨満感、軽い上腹部不快感などが主な症状です。
特にヘリコバクターピロリ菌関連萎縮性胃炎は胃がんの重要なリスク因子とされています。
胃がんとの大きな違いは症状の進行性と重症度にあります。
慢性胃炎の症状は比較的安定していることが多いのに対し、胃がんでは徐々に症状が悪化し、食欲不振や体重減少などの全身症状が加わります。
胆石症との違い
胆石症は特に食後に右上腹部痛として現れることが多く、しばしば右肩や背中に響くような痛みを発します。
発作的な痛みが特徴で、数分から数時間続いた後に収まることがあります。
また、脂質の多い食事で誘発されやすいという特徴があります。
胃がんの痛みは通常、上腹部正中から左側に感じられることが多く、持続的で鈍い痛みが特徴です。
胆石症では黄疸を伴うこともありますが、胃がんでは通常、初期には黄疸は見られません。
また、胆石症では超音波検査の診断感度が95%以上と高く、比較的容易に胃がんとの鑑別が可能です。
膵がんとの違い
膵がんは上腹部痛に加えて背中の痛みが特徴的です。
痛みは食後に増強し、前かがみになると軽減することがあります。
また、膵がん患者の約70%が診断前に急激な体重減少(3か月で5%以上)を経験することが報告されており、初期から糖尿病を合併することもあります。
胃がんと膵がんはともに消化器のがんですが、膵がんではより早期から黄疸や血糖値の上昇が見られることがあります。
また、膵がんでは便の性状変化(脂肪便)が現れることもあります。胃がんと膵がんの鑑別には造影CT検査が必要です。
いずれの症状も自己判断は難しく、持続する消化器症状がある場合は早めに医療機関を受診して適切な検査を受けることが重要です。
関連記事:みぞおちや右肩の痛みもしかすると胆石が原因かも?胆石症は自然治癒する?
胃がんの検査と受診の流れ
受診目安
胃がん検診の受診目安として、50歳以上の方は特に症状がなくても定期的な検診が推奨されています。
症状がある場合は、以下の症状が2週間以上持続する場合には早急に医療機関を受診すべきです
- 食事量が減少する、食後にすぐに満腹感を感じる
- 原因不明の体重減少(3カ月で5%以上)
- 上腹部の持続的な不快感や痛み
- 食後の膨満感が持続する
- 吐血や黒色便(消化管出血の疑い)
- 貧血症状(めまい、倦怠感)
- 嚥下困難
特にピロリ菌感染者、胃がんの家族歴がある方、喫煙者、塩分の多い食事を好む方は胃がんのリスクが高いため、より慎重な対応が必要です。
内視鏡検査(上部消化管内視鏡検査)
内視鏡検査は胃がんの診断において最も信頼性の高い検査方法です。
拡大内視鏡やNBI(Narrow Band Imaging)などの特殊光観察により、早期癌の発見率が向上しており、その感度は90%以上とされています。
口または鼻から細い内視鏡を挿入し、食道・胃・十二指腸の粘膜を直接観察します。
小さな病変も発見可能で、同時に生検(組織採取)ができます。
近年は鎮静剤使用により苦痛の少ない検査が可能です。
検査の6〜8時間前からの絶食が必要で、検査の所要時間は、通常5〜15分程度です。
日本の症例対照研究では、内視鏡検診による胃がん死亡率の減少効果(約60%)が示されています。
バリウム検査(上部消化管X線検査)
バリウム(造影剤)を飲み、X線撮影により胃の形状を観察する方法です。
内視鏡検査に比べ負担は少ないですが、感度は劣ります(約60-70%)。
小さな病変の検出率は内視鏡より低く、異常を発見した場合は内視鏡検査が必要です。
検査前日夜からの絶食が必要で、検査の所与時間は約15〜20分程度です。
国立がん研究センターの研究では、40〜69歳の集団に対するバリウム検査による胃がん死亡率の減少効果は約40%と報告されています。
CT検査
X線を用いた断層撮影で胃と周囲臓器を観察します。
進行胃がんの診断や他臓器への転移確認に有用で造影剤を使用することで診断精度が向上(造影CT)します。
しかし、早期胃がんの検出には限界があり、胃癌の病期診断(ステージング)に重要となります。
検査前4〜6時間の絶食後、検査は約10〜15分程度で完了します。
臨床試験結果によると、胃がんのリンパ節転移診断におけるCTの感度は77%、特異度は78%とされています。
腹部超音波検査
超音波を用いて腹部臓器を観察します。
負担を与えないため、手軽に検査を行えます。
肝臓などへの転移検索に有用ですが、胃壁自体の評価は限界があり、胃がんのスクリーニングには適していません。
胃がん自体の検出感度は低く(30-40%程度)、主に他検査の補助的役割として使用されます。
また、胃の周囲リンパ節の腫大確認に役立つ場合もあります。
先に解説した内視鏡やバリウム、CT検査とは異なり、検査前の絶食はなく、検査時間も約10〜15分程度です。
血液検査
血液検査を実施し各種腫瘍マーカー(CEA、CA19-9、CA72-4など)を分析して診断に用いられます。
貧血の有無を確認(胃がんによる慢性出血の可能性)できるほか、肝機能、腎機能など全身状態の評価します。
採血は数分で完了しますが、結果が出るまで数時間〜数日程度必要です。
PET-CT検査
放射性同位元素を用いて代謝活性の高い部位を検出します。
小さな病変や早期胃がんの検出感度は限られますが、全身の転移検索に有用です。
胃がんでの感度は約60%で、特に組織型により検出率に差があります。
保険適用は限定的で、術前診断では通常保険適用外です。
検査前6時間の絶食後、薬剤注射から撮影終了まで約2時間程度を要します。
診断確定までの一般的な流れ
- 初診・問診: 症状の聴取、リスク因子の確認、身体診察
- 一次検査: 一般的に内視鏡検査またはバリウム検査から開始
- バリウム検査で異常所見→内視鏡検査へ
- 内視鏡検査と生検: 疑わしい部位から組織を採取
- 病理組織診断: 生検組織の顕微鏡検査(確定診断)
- 病期診断(ステージング):
- CT検査: 胃周囲リンパ節転移や遠隔転移の評価
- 腹部超音波検査: 肝転移などの検索
- 必要に応じてPET-CT
- 進行例では超音波内視鏡(EUS)によるT因子(壁深達度)の精密評価
- 治療方針の決定: 病期や患者の全身状態に基づく総合的判断
費用と保険
| 検査の種類 | 費用相場 |
| 内視鏡検査(上部消化管内視鏡検査) | 保険適用で約3,000〜10,000円 (施設による差あり、鎮静剤使用で追加料金) |
| バリウム検査 | 保険適用で約2,000〜5,000円 |
| CT検査 | 保険適用で約8,000〜15,000円 (造影剤使用で追加) |
| 超音波検査 | 保険適用で約500~2,000円 |
| 血液検査 | 保険適用で各マーカー約1,000〜3,000円 |
| PET-CT検査 | 自費で約10万円 保険適用で約3万円 |
※保険適用は3割負担の場合
胃がん検診は市区町村の住民検診や職場検診で受けられる場合があり、費用も補助される場合があります。
50歳以上では2年に1回の胃内視鏡検査または胃X線検査が推奨されており、定期的に検診を受けることが早期発見の為には重要です。
胃がんの予防と早期発見のためにできること
ピロリ菌の検査と除菌
ピロリ菌は胃の中に住み着く細菌で、日本人の約半数が感染していると言われています。
この菌が長い間胃にいると、胃の粘膜に炎症を起こし、それが胃がんの原因になることがわかっています。
実は、ピロリ菌に感染していない人では、胃がんはほとんど発生しません。
ピロリ菌がいるかどうかを調べる検査にはいくつか種類があります。
- 便検査
最も簡単な方法で、便の中にピロリ菌の痕跡があるかを調べます。
正確性が高く(約96%)、採取も簡単です。 - 呼気検査
特殊な尿素を飲んで、息を吹きかけるだけの検査です。
ピロリ菌がいると、その尿素が分解され、息の中に特殊な成分が出てきます。
こちらも正確性が高いです(約95%)。 - 血液検査
血液中のピロリ菌に対する抗体を調べます。
手軽ですが、菌を除去した後の判定には向いていません。 - 胃カメラでの検査
胃カメラで胃の組織を少し採取して調べる方法です。
正確ですが、胃カメラを飲む必要があります。
上記検査で、ピロリ菌が見つかった場合は、除菌治療を行います。
主に、胃酸を抑える薬と2種類の抗生物質を1週間飲みます。
この治療で約70-80%の方が除菌に成功しますが、効果がなかった場合は、別の抗生物質に変えて再度挑戦します。
ピロリ菌の除菌をすることで、胃がんりなるリスクを約30-40%減少させることが可能です。
また、胃の炎症や萎縮が進むのを抑え、胃潰瘍がある方は、再発リスクをほとんど無くすことができます。
日常生活でできる予防法
食事で気をつけること
避けたほうが良いもの
- 塩分の摂りすぎ:1日10g以上の塩分摂取で胃がんリスクが2倍になります
- とても熱い飲み物や食べ物:65℃以上の熱さは胃の粘膜を傷つけます
- 焦げた肉や魚:発がん性物質が含まれていることがあります
積極的に摂りたいもの
- 野菜と果物:1日350g以上(小鉢約5皿分)で胃がんリスクが20%減少
- 緑黄色野菜:ニンジン、ホウレンソウなどのビタミンが豊富な野菜
- にんにく:抗酸化作用があり、胃がんリスクを約30%下げる効果が報告されています
- 緑茶:1日5杯以上飲む習慣がある人は胃がんになりにくいというデータがあります
生活習慣の見直し
- タバコをやめる
喫煙者は非喫煙者に比べて胃がんリスクが1.5〜2倍高く、周りの人のタバコの煙を吸うだけでもリスクが上がります
禁煙後、5年くらいからリスクが下がり始めます - お酒は適量に
ビール中瓶1本以上の飲酒を毎日続けると胃がんリスクが上がります
適量(ビール小瓶1本程度まで)なら影響は少ないでしょう - 健康的な体重を維持する
肥満(BMI30以上)だと胃の入口付近のがんリスクが高まります
適正体重(BMI 18.5〜24.9)を維持するよう心がけましょう
検診で早期発見する
日本の胃カメラ検診は効果が実証されています。
胃カメラでは、早期発見率が約70%と高く、5年生存率が98%以上。
早期発見することで死亡率を60%も減らすことができます。
50歳以上になったら2年に1回の胃カメラ検査を、以下のリスクが高い方に該当する方は、毎年の胃カメラ検査が推奨されます。
- ピロリ菌に感染している方
- ピロリ菌の除菌に成功した方
- 親や兄弟に胃がんになった人がいる方
- 胃の萎縮や腸上皮化生(胃の粘膜が腸のような組織に変化すること)がある方
関連記事:生活習慣病って何種類あるの?予防対策や検診についても紹介
千葉内科・在宅クリニックでできること
千葉内科在宅・美容皮膚科クリニックでは、ピロリ菌の検査と除菌治療が可能です。
また、胃がんのリスク評価を行い、必要に応じて専門医療機関への紹介も行っています。
お困りの症状や、胃の不快感などがあり気になるという場合は、ぜひ一度ご相談ください。
まとめ
胃がんは日本人に多いがんですが、早期発見できれば治療成績は非常に良好です。
しかし、初期症状が見逃されやすいという特徴があります。
胃がんは「サイレントキラー(静かな殺し屋)」と呼ばれることもありますが、適切な予防と早期発見の知識を持ち、定期的な健診を行うことで、多くの場合予防や早期治療が可能です。
不安な症状がある場合は、ぜひ当クリニックにご相談ください。
一人ひとりの状況に合わせた対応をさせていただきます。




