【医師監修】解熱剤が効かない?解熱剤の種類と使うタイミング、効果や副作用について
- 解熱剤を飲んだのに全然熱が下がらない…!
- 解熱剤が切れると熱が上がる…!
- しんどいけど、38.5℃以上でしか飲めないの??
みなさん、このような経験はありませんか?
往診をしていると、解熱剤の使用方法に困っている患者さんが多いと思っていました。
そのような患者さん方の疑問にお答えできるよう、今回は解熱剤の種類から使い方までわかりやすく解説していきます。
解熱剤とは

解熱剤は、脳にある体温中枢働きかけることで一時的に熱を下げる薬になります。
痛み中枢神経にも同時に働きかけますので、鎮痛剤としても使われます。
みなさんも一度は使ったことがあると思います。
そんな解熱剤ですが、「そんなのわかってるよ」というお声も頂きそうですが、勘違いしがちな部分として以下のようなことがあります。
- 平熱に戻す薬ではありません
- 感染症を治す薬ではありません
- 6〜8時間も効果は持続しません
そのため、解熱剤はその作用を理解して使っていただかないと、最初にあったような疑問が浮かんでしまうのです。
関連記事:頭痛薬が効かないときの対処法|飲みすぎると危険な理由も解説
解熱剤の種類

一般的に使用されている解熱剤は大きく分けて以下の3つの種類に分類されます。
- NSAIDs(非ステロイド性抗炎症薬)
- アセトアミノフェン
- ステロイド
の3種類になります。
かぜやインフルエンザ、コロナウイルス感染症などの発熱に対して、ステロイドが用いられることはほとんどないと考えられますので、今回はNSAIDsとアセトアミノフェンについてそれぞれ簡単に説明していきます。
NSAIDs(非ステロイド性抗炎症薬)
NSAIDsは痛み、炎症、発熱の原因となっているプロスタグランジン(PG)の賛成を抑えることで中枢神経に作用して、解熱鎮痛効果をもたらします。
病院で処方される薬
- ロキソプロフェン(ロキソニン錠など)
- アセチルサリチル酸(アスピリン錠など)
- セレコキシブ(セレコックス錠)
- ジクロフェナク(ボルタレン錠、ボルタレン坐剤)
- ナプロキセン(ナイキサン錠)
- ロキソプロフェン(ロキソニンSなど)
- アセチルサリチル酸(バファリンAなど)
アセトアミノフェン

アセトアミノフェンは中枢神経に作用して、痛みや発熱を抑えるとされていますが、実は正確な作用機序はわかっていません。(危ない薬というわけではありません。)
子供や、授乳中や妊娠中も問題なく内服できます。
病院で処方される薬
- カロナール錠
- コカール錠
- アンヒバ坐剤
薬局で買える解熱剤
- アセトアミノフェン錠
- タイレノールA
- 小児用バファリン
注意してほしい!!市販の総合感冒薬(かぜ薬)
今まで説明した薬剤以外にも、薬局に行くと風邪薬が売っているかと思います。
「のどの痛みに」や、「咳、鼻水に」など、いろいろな総合感冒薬があります。
総合感冒薬には、服用に際し注意が必要な成分が混じっていることがあります。
エフェドリン(メチルエフェドリンなど)
気管支を広げる作用があるため入っていますが、心臓にも作用することがあるため、動悸や血圧上昇が起こることがあります。
心疾患を持っている方は注意が必要です。
ヨウ化イソプロパミド
鼻水を止める作用があるため入っていますが、抗コリン作用と呼ばれる作用を持っています。
この作用により、のどの渇きや排尿障害を引き起こすことがあります。
特に緑内障や、前立腺肥大の患者さんは症状が悪化することがあります。
クロルフェニラミンマレイン酸
こちらも鼻水を止めるために入っています。
上述した抗コリン作用もありますが、それ以外に眠気が強く出るという副作用があります。
その対策として「無水カフェイン」が多くの薬剤で含まれています。
解熱剤の効果と副作用
解熱剤の効果がどのぐらい続くのか、どのくらいあるのかを解説していきます。
解熱剤の効果持続時間
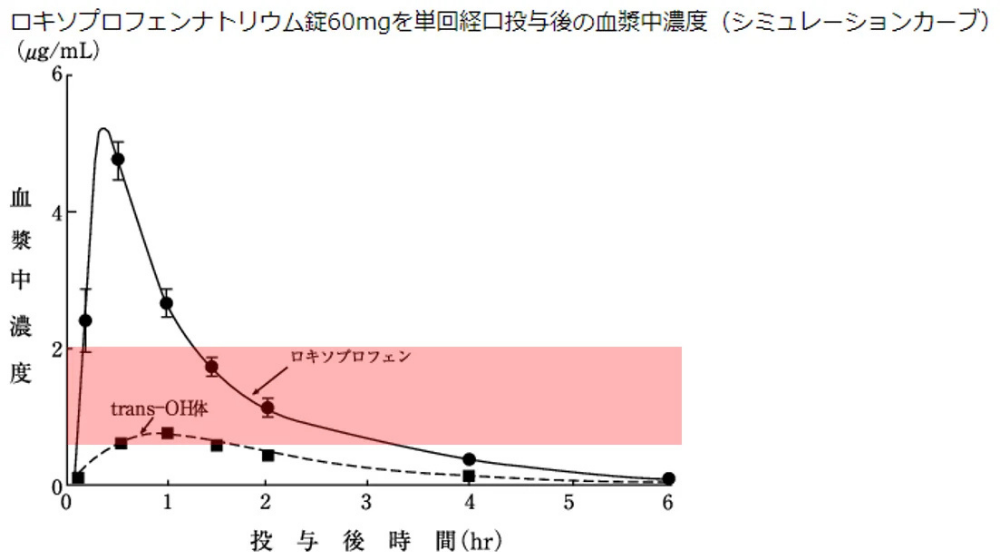
まず、解熱剤が体内でどのように拡がっていくかをグラフでお示しします。
【ロキソプロフェンナトリウム】
【アセトアミノフェン】
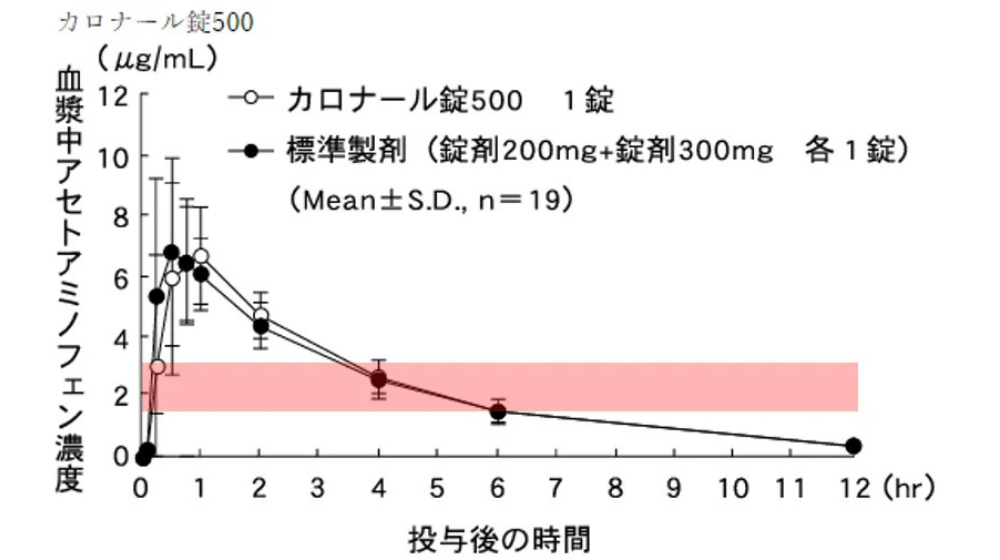
ロキソニンとカロナールをお示ししましたが、いずれも内服して●分ほどで血中濃度が最大となり、そこから徐々に下がっていきます。
飲み始めて10~15分で効き始めるためその濃度(赤い線)まで下がっていく時間をみてみるとおよそ3-4時間となります。
解熱剤の解熱効果
ロキソニンとカロナールなどの解熱剤はいずれも1-2℃程度の解熱効果があると考えられます。
しかし、実際には個人差がある上に、体温も一定ではありませんので「○○℃下がります」と断定はできません。
解熱剤の副作用
解熱剤には副作用や注意事項もあります。
【NSAIDs】
NSAIDs(ロキソニンなど)は、消化性潰瘍・アスピリン喘息・妊娠末期の方は内服することができません。
| ※食物を分解するはたらきをもつ胃酸や消化酵素が胃や十二指腸の壁を深く傷つけてしまうことによって起こる病気 |
また、腎臓に負担がかかりますので、腎不全の患者さんには処方しないことが多いです。
また、胃の粘膜が荒れることがありますので、胃薬(レバミピドなど)が同時に処方されることが多口なります。
【アセトアミノフェン】
アセトアミノフェン(カロナール)は、消化性潰瘍・アスピリン喘息は内服することができません。
また、肝臓に負担がかかりますので、肝臓が悪い方には処方されないことが多いです。
過剰に内服した場合は肝不全となる可能性があります。
アセトアミノフェンは、妊婦や子供にも問題なく処方できる比較的安全な解熱剤とされています。
関連記事:発熱の基準は何度から?外来に行くべき目安やよくある症状を解説
解熱剤が効かない主な原因
解熱剤を使ったのに体温が下がらないと効いてないじゃないかと心配になることがありますよね。
解熱剤を内服しても体温が下がらない原因について説明していきます。
体温が上昇している
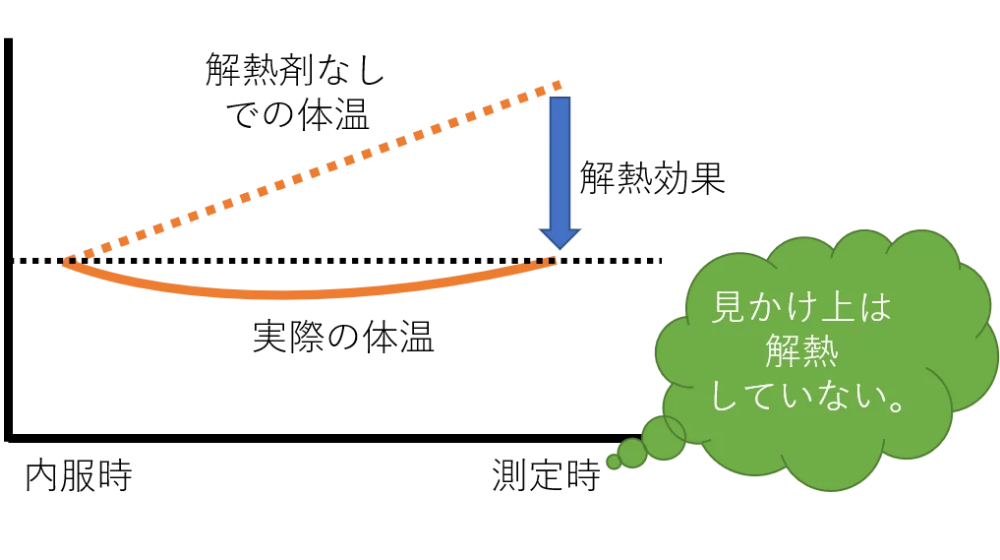
解熱効果は先ほどお話しした通り、1-2℃ぐらいと考えられます。
もし体温が上昇している最中に内服していたとしたら、解熱剤を内服したとしても見た目上の体温は下がらない可能性があります。
ストレス(心因性発熱)
過度なストレスが体にかかった場合、発熱することがあります。
昔から「知恵熱」と呼ばれていた発熱です。
このような発熱は感染に伴う発熱と機序が異なるため、解熱剤が聞かない可能性があります。
水分不足

体温を下げるためには発汗が重要です。
多くの解熱剤でも発汗を促し、体温を低下させます。
そのため、水分が不足していると充分な発汗が得られず、熱の下がりが悪くなることがあります。
薬剤性
もし、風邪薬として飲んだ薬剤が体に合わないものであった場合、発熱を起こすことがあります。
子供に多い【突発性発疹】
子供の発熱の原因として、突発性発疹という病気があります。
この病気では、発熱と解熱を繰り返すことがありますので、熱が安定しないことも多くなります。
子供に多い【衣類の着すぎ】
これがお子様の発熱で一番問題になるかもしれません。
大人が熱を出すと、厚着をして、布団(毛布)をかぶって、汗を出して熱を下げると思います。
しかし、子供は大人と同じように発汗できるわけではありません。
子供に大人同様のことを行うと、熱が逆にこもってしまい、体温が下がらないことがあります。
解熱剤が効かない時の対処法
解熱剤を使っても熱が下がらないときは次のような対処をしましょう。
氷で冷やす

氷枕や保冷剤を利用して直接体温を冷やすことは効果的です。
特に効率のいい部位としては首、わき、鼠径部(太もも~股関節の前面)が挙げられます。
首には頸静脈、わきには腋窩静脈、鼠径部には大腿静脈という太い血管が通っています。
このような場所を冷やすことで体温を効率よく下げることができます。
子供では服を脱がす
お子さんが発熱した場合は、肌着1枚まで脱がしても問題ありません。
先ほど書いたように、厚着は体温を上げてしまいます。
寝かせる際も肌着とタオルケットやバスタオル1枚で十分となります。
冷感シートってどうなの?

市販されている冷えピタなどの冷感シートを貼っている患者さんによくお会いします。
残念ながら、冷感シートでは解熱効果が小さい、あるいはないと言わざるを得ません。
おでこに貼ることが多いこれらの商品ですが、おでこには太い血管もありませんので熱を下げることには繋がらないです。
ただし、おでこを冷やすと気持ちはいいですよね。そういった意味では効果はあるのかもしれません。
解熱剤は新型コロナにも効く?

新型コロナウイルス感染症による発熱やコロナワクチン接種の副反応には解熱剤は効果があります。
解熱剤はコロナウイルス感染症による発熱を下げる作用はありますが、コロナウイルスを倒す薬ではありません。
また、ワクチン接種をおこなっていると、熱が出るかもしれないから解熱剤を飲んでいいか聞かれることがあります。
解熱剤といっても、100%安全なお薬ではありませんので予防的に飲むことはお勧めいたしません。
解熱剤の座薬は内服よりも効くって本当?
「座薬は内服薬よりも早く効果が出る」という話を聞いたことがあるかもしれません。
私も医者になった時に先輩からそのような話をされたような気がします。
残念ながら、座薬は内服薬よりも早く効果が出ることはありません。
座薬と内服薬の血中濃度を比べたグラフをお示しします。
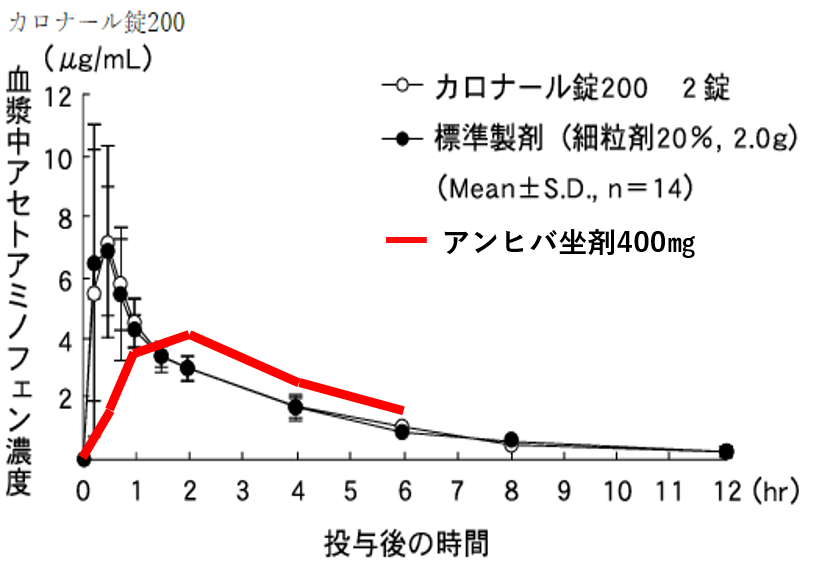
座薬(アンヒバ座薬)の方が、ゆっくりと立ち上がり、ゆっくりと下がっていくことがわかると思います。
よって、「座薬は内服よりも早く効くということはない」という結論になります。
もしかしたら、効果持続時間は長い可能性はあると思います。
関連記事:手足口病は大人にもうつる?症状や潜伏期間を徹底解説
解熱剤の使うおすすめのタイミング
今回は解熱剤について説明してきました。
ここまでは、添付文書などのデータを基にした説明でした。
ここでは、Dr伊藤が考える解熱剤の使い方をご紹介します。
医師によって考え方は様々ですので、否定的な意見もあるかと思いますが、参考にしていただければと思います。
解熱剤は体温で判断せず、体調で判断しよう
よく、病院からの処方では「38℃以上」や「38.5℃以上」と書かれていることが多いと思います。
そのため、体温を測って高くなったから飲むという方が多いと思います。
しかし、体温が高くても元気なこともあれば、37.5℃でもとてもしんどいこともあると思います。
私の考えは、体温が高くても元気であれば使う必要はないと思いますし、微熱でもしんどければ使用すればよいと思います。
寝る時間から逆算して解熱剤を使おう
解熱剤は、一定時間(6時間程度)間隔をあけて使用していただきたい薬剤です。
入眠時に熱発していると入眠障害を起こしてしまう場合があります。
眠前に解熱剤を使用することを前提として、その前の内服時間を決めることが良いと思います。
特に小児で意識してほしい解熱剤の使い方

ここまで書いた2つのことと同じようなこととなりますが、お子さんが発熱したときに意識していただきたい使い方があります。
- お昼寝前
- 夜眠前
- 夜中に目が覚めてしまったとき
の3回です。
解熱剤は熱を下げる効果”しか”ありません。
感染に立ち向かうのは患者さん自身です。
特に体力は重要ですので、睡眠をしっかりととることは大切です。
入眠前に使用するのはもちろんですが、おそらく入眠して4-5時間後に熱が再度上昇して目覚めてしまうことが多いと思います。(私の子供も同様でした)
その時に再度使用していただくと、解熱させてまとまった睡眠をとることができるようになります。
気を付けて(やめて)ほしい解熱剤の使い方

6時間ごとに体温を測って何度も使っている患者さんを見ることがあります。
先ほどもご説明しましたが、解熱剤の効果はおおよそ3-4時間程度です。
そのため、効果が乏しくなった際に体温は上昇します。
体温が急激に上昇するときは、「強い寒気」や「ふるえ」が出現します。
この体温の乱高下は体にとって負担となります。
そのため、感染症に伴う発熱に対する解熱剤の定期内服はおすすめできません。
体温が高くても元気であれば使う必要はないと思いますので、適度に使うことを意識しましょう。
まとめ
長くなってしまいましたが、今回は解熱剤について説明いたしました。
みなさんが日頃、解熱剤で疑問に思っていたことは解決できたでしょうか?
このブログがその疑問の解決になるというれしく思います。
参考文献
・カロナール錠 添付文書
・ロキソニン錠 添付文書
・アンヒバ坐剤 添付文書
口唇ヘルペスを最短で治すには?おすすめの市販薬を紹介!

みなさん口唇ヘルペスについてご存知でしょうか。
口唇ヘルペスは、我々の身近にあるさまざまな生活習慣から感染するウイルスになります。
今回は、実際の症状や危険性について出来る限り分かりやすく、ご紹介させていただきます。
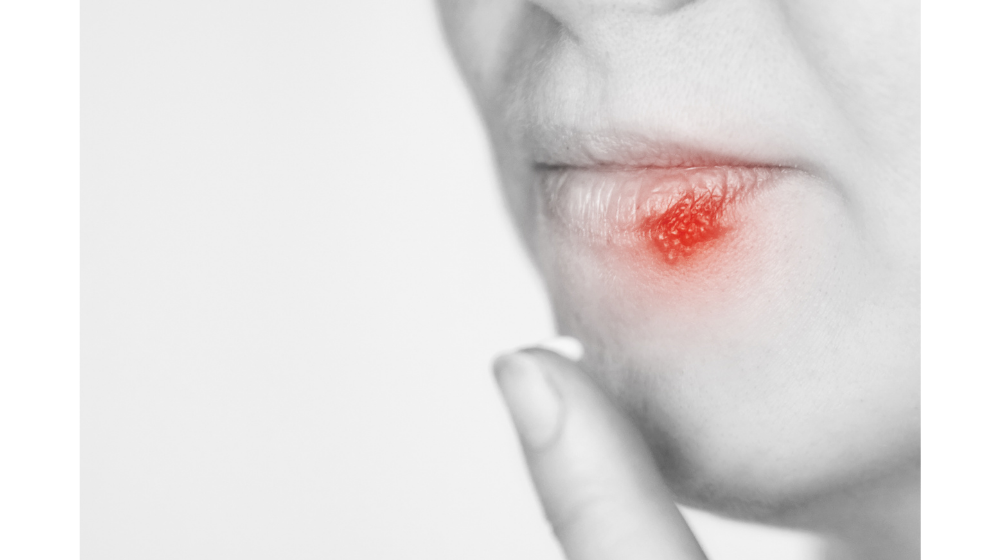
口唇ヘルペスとは?
口唇ヘルペスは、唇や唇の周りに軽い痛みを伴う水膨れが出来る病気です。
熱を出した後に現れることが多く、別名「熱の華」とも言われています。
口唇ヘルペスのほとんどが、単純ヘルペスウイルス1型(HSV-1)が原因です。
皮膚や粘膜に感染すると小さな水膨れが集まった状態になり、「単純疱疹(たんじゅんほうしん)」と呼ばれる病気になります。
関連記事:帯状疱疹の前兆や初期症状とは?治療やヘルペスとの違いについて
口唇ヘルペスの症状
初期症状
口唇ヘルペスの初期症状は、目に見える水疱などはありません。
しかし、かゆみやピリピリ・チクチクとした痛み、焼けるような熱感を感じることがあります。
この段階では、まだウイルスの活動が外部からは見えませんが、皮膚の下でウイルスが活性化しているサインが初期症状としてあらわれます。
水疱の発生
初期症状が始まってから1~2日を経過すると水疱が現れます。
この水疱の中にはウイルスが多く含まれているため、無意識に触れて他の部位に感染を広げることもあるため注意が必要です。
水疱の特徴は、小さく、透明または黄色っぽく、唇やその周りに現れ、数個集まったものが次第に大きくなります。
通常、水疱が現れると痛みがあり、擦れたり、破れたりすることでさらに痛みが強まります。
水疱の破裂
水疱が出来てから数日経つと、水疱が自然に破れて中から液体が出てきます。
破れた部分は、表面がえぐれ、さらに強い痛みを伴います。
水疱の発生でも解説しましたが、液体には非常に多くのウイルスが含まれているため、この時期には自分だけでなく、周囲の人へ感染を広げる可能性が高いため注意が必要です。
かさぶたの形成
水疱が破れた後、皮膚表面のえぐれていたところが乾燥し、かさぶたを形成していきます。
かさぶたは、黄色や茶色っぽいもので、かさぶたが形成されるまではえぐれた部分が感染しないように清潔に保つことが大切です。
痛みについては、徐々に軽くなっていきますが、かさぶたを引っ張ったり、無理に剥がしてしまうと再び皮膚がえぐれてしまうため、かさぶたが自然に剥がれるまで触れないようにしましょう。
治癒
かさぶたが自然に剥がれると症状が治まります。
個人差はありますが、一般的には発症から完治まで1~2週間程度です。
一度感染するとウイルスが神経節に潜伏してしまい、免疫力が低下した場合などに再発することがあります。
関連記事:口唇ヘルペスの治療法を医師が解説|放置のリスクと回復を早めるポイント
口唇ヘルペスがうつる原因

口唇ヘルペスは、単純ヘルペスウイルスによる感染症で、ありふれたウイルスです。
成人の半数以上の方が、子どもの頃にすでに感染していると言われています。
キスや食器、タオルの共用などで他者へ感染することがあります。
特に、症状が現れている時期はウイルスが大量に排出されるため、食器やタオルの共用は避けて、こまめに手洗いを行ない、清潔に保つようにしましょう。
風邪や熱などで身体の抵抗力が低下している時に感染や発症しやすい為、普段からの体調管理も大切です。
アトピー性皮膚炎などの肌が弱い人は、感染しやすいので症状がある場合は注意しましょう。
口唇ヘルペスの症状が治まっても、単純ヘルペスウイルスは生涯にわたって体内に潜伏します。
忙しい時や寝不足、仕事などでストレスを感じた時、風邪や発熱などで免疫力が低下することにより、再活性化したウイルスが神経を伝わって皮膚に到達し、症状が出ます。
関連記事:免疫力が低下したらどうなる?原因と免疫ケア方法をご紹介!
口唇ヘルペスがうつる確率は?

口唇ヘルペスはキスや肌の接触や、タオル、リップクリーム、食器などを共有することで感染します。
日本人では全体で10人に1人がヘルペスに感染していると推測されます。
確実に感染するというわけでなく、触れた人の皮膚が健康な状態な場合は感染しません。
皮膚に傷や湿疹がある人や、アトピー性皮膚炎などで皮膚が荒れているとウイルスに感染することがあります。
粘膜の場合は、傷や荒れがなく皮膚が健康な状態でも、ウイルスがその場で増殖し感染します。
口唇ヘルペスを最短で治すためには?

患部の周囲を清潔にする
症状が出ていても出ていなくても、皮膚や粘膜にウイルスが出てきていることがあるので石鹸や洗顔料をよく泡立てて優しく洗い、患部の周囲を清潔に保ちましょう。
また、洗ったあとに毎回同じタオルを使用せず、新しい清潔なタオルを使用してやさしく水分をふき取ることも大切です。
患部を触らない
口唇ヘルペスのほとんどは再発なので、自分自身は免疫力を持っています。
あまり神経質になる必要はありませんが、自分自身も患部に触れて感染する恐れがあるので、出来るだけ触らないようにしてください。
また、症状が出ている時は感染力が強いので、特に人との接触には注意が必要です。
相手が免疫力を持っていれば、発症しないか軽傷なことが多いですが、新生児や抗体を持っていないパートナー、アトピー性皮膚炎の人、免疫力が低下している人は、重症化しやすい場合もあるので注意してください。
塗り薬を使用する
口唇ヘルペスの症状が出た時には、出来るだけ早い時期に治療を始めるのが望ましいです。
抗ヘルペスウイルス外用薬や内服抗ヘルペスウイルス薬を使うことでウイルスを完全に死滅させることはできませんが、増殖を抑制することが出来ます。
また、重症化や再発を防ぎやすくなるため、最短で完治させられる可能性が高まります。
関連記事:顔だけに起きるアレルギー反応の原因は?赤みやかゆみの対処法
口唇ヘルペスに有効な市販薬
口唇ヘルペスの治療に使用する飲み薬は市販では購入することが出来ません。
必要な場合は、病院などに受診してから処方してもらう必要があります。
しかし、塗り薬は市販でも購入することが出来ます。
市販で購入することが出来る塗り薬をいくつかあげたいと思います。

アラセナS 2
口唇ヘルペスの原因であるヘルペスウイルスの増殖を抑えるビダラビンが含まれています。
違和感が生じてから5日以内に使用することが重要です。
アラセナSクリーム
口唇ヘルペスに再発時に使用することを目的としており、唇周りにチクチクやピリピリなどの違和感を感じた場合に、早めに塗布することが推奨されています。
アクチビア軟膏 2g
アクチビア軟膏には、アシクロビルという成分が入っており、口唇ヘルペスウイルスに対して効果がある成分で、口唇ヘルペスの再発時に使用することが推奨されています。
アシクロビル軟膏α 2g
上記のアクチビア軟膏と同じように、口唇ヘルペスの症状を緩和するのに必要な成分が入っており、再発時の症状を軽減するのに使用されます。
5日間ほど使用しても症状が改善されない場合は、ほかの病気の可能性があるので医師に相談しましょう。
ヘルペシアクリーム 2g
口唇ヘルペスの再発治療に効果的な成分とされています。
こちらも5日間使用しても改善されない場合は、使用を中止して医師に相談しましょう。
ヒフールAC 2g
ヘルペスウイルスの増殖を抑える作用があります。
唇にピリピリやチクチクといった違和感を感じたら早めに塗ることが推奨されています。
関連記事:アレルギーに対する上手な薬の選び方|副作用や種類について
口唇ヘルペスについてのまとめ
口唇ヘルペスは、身近にあるさまざまな生活習慣などから感染するウイルスです。
症状が出始めて早く治療をすることで、重症化や合併症が起きにくくなります。
少しでも違和感がありましたらお近くの医療機関を受診されることをおすすめいたします。
参考文献
顔だけに起きるアレルギー反応の原因は?赤みやかゆみの対処法
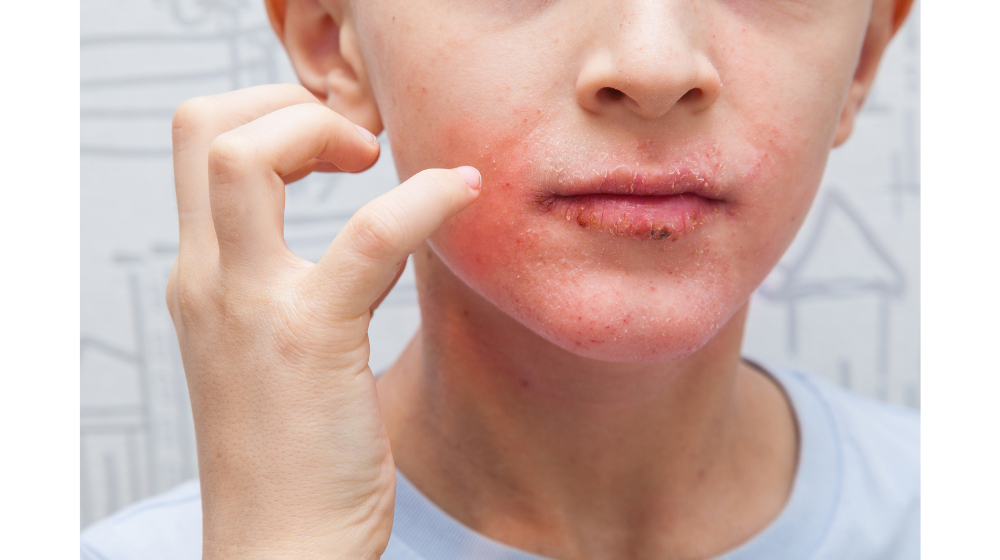
顔の湿疹は人目につくこともあり、原因を知りたい、少しでも早く治したい症状の1つでしょう。
顔の湿疹の原因の1つにアレルギー性の接触性皮膚炎という病気があります。
今回は、顔に起きる湿疹の原因や起こりやすい人の特徴、赤みやかゆみの対処方法などについて解説していきます。
アレルギーによる顔湿疹が起きる理由

湿疹とは皮膚の表面に起こる炎症の総称のことです。
症状としては、かゆみやヒリヒリ感があります。
見た目では赤み、細かいぶつぶつ、小さな水疱などが混ざっていることが特徴です。
進行すると膿をもったりする場合もあります。
このような湿疹はよく見られる症状ですが、治療せずに放置しておくと悪化してしまうことがあります。
また、炎症が慢性化すると皮膚が硬くごわごわになったり、黒ずんで跡が残ることもあります。
そのため、症状が軽いうちに治すことが大切です。
アレルギーによる顔湿疹をきたす病気の一つに接触性皮膚炎があります。
接触性皮膚炎は、刺激の強い物質が触れることによって起こる刺激性とアレルギー性のものがあります。
そもそもアレルギーとは、私たちの体に備わっている細菌・ウィルスなどの感染性微生物や異物などから、
身を守るための「免疫」システムが異常を起こし、
- くしゃみ
- 発疹
- 呼吸困難
などの様々な症状を起こしてしまう状態のことです。
食物、薬剤などの多くの物質が原因になる可能性があり、原因となっている物質を”抗原”と言います。
アレルギー性の接触性皮膚炎では、原因となる物質が顔に接触することによって、体内の免疫システムが過剰に働いてしまい、炎症反応を生じて湿疹が出現してしまいます。
関連記事:アレルギー性蕁麻疹の症状が出た時の適切な対応方法とは?
アレルギーで顔湿疹が起こりやすい人の特徴

アレルギーによる顔湿疹はどのような方にも起こる可能性があります。
原因となる物質は様々で、以下などがあります。
- 植物
- 野菜
- 果物
- 香辛料
- 日用品
- 金属
- 化粧品
- 医薬品
アレルギー体質で食べ物アレルギーや紫外線アレルギーがある方は起こしやすいと言えるでしょう。
特定の物質を使ってすぐに症状が出る場合には診断は容易です。
抗原の種類や量によりますが、アレルギーが成立するには時間を要します。
そのため、これまで症状がなくても急に出現する場合があり、注意が必要です。
しかし、一度アレルギーが成立すると物質が触れてからすぐに症状が出現してしまうようになります。
また、複数の原因が組み合わさっている場合もあり、診断が難しいときもあります。
アレルギーによる顔湿疹とニキビとの違い

湿疹もニキビも肌の炎症ですが、原因が異なります。
アレルギー性の湿疹は、特定の物質が触れることによって、アレルギー反応が起こって炎症を生じ、以下などが起こります。
- 赤み
- ぶつぶつ
- かゆみ
また大人から子供まで発症する可能性があり、特に年齢に特徴はありません。
一方、ニキビは毛穴に皮脂が詰まって起こります。
毛穴からは皮脂も分泌されますが、それが詰まってしまうと”アクネ菌”という肌に普段からいる細菌が増殖します。
細菌により炎症が起こることでニキビが悪化するのです。
また、ニキビは、特に思春期にできやすいのが特徴で、ホルモンバランスの変化が原因の1つとされます。
湿疹とニキビは治療内容も異なります。
アレルギーによる湿疹は、物質が原因となるため、まずは原因を特定することが必要です。
医師による問診や、病院で検査を行うことによって特定します。
その後、原因となる物質に触れないようにしながら、炎症を抑えるステロイド軟膏(なんこう)の塗布を行います。
全身に症状がある重症な場合にはステロイドの内服薬や、アレルギーを抑える抗ヒスタミン薬が使用されることもあります。
一方で、ニキビは皮脂による毛穴のつまり、細菌の増殖が原因です。
そのため、それらについて治療を行います。
アダパレンという軟膏で毛穴のつまりを改善し、炎症が強い場合には抗生物質の軟膏を塗布します。
膿がたまっている場合には小さい穴をあけて排出する場合があります。
湿疹とニキビは、異なる原因による症状です。
間違った治療を行うと、改善しない場合や、さらに悪化してしまう可能性もあります。
正しい治療法を選ぶためには、症状を正確に診断することが大切です。
関連記事:【緊急性の高い食物アレルギー】アナフィラキシーショックの対応法
赤みやかゆみを改善する方法

アレルギーによる湿疹の赤みやかゆみを改善する方法について解説します。
保湿剤の外用
皮膚が乾燥すると、健常な皮膚が持っているバリア機能が障害されてしまいかゆみを生じる原因となります。
まずは保湿剤を塗布して乾燥を防ぐことが必要です。
原因の除去
アレルギー性の湿疹ではまず原因を特定し、取り除くことが必要です。
診断のためには普段使っている日用品、化粧品などを確認し、病院で検査を受けることが必要です。
普段使用している物が原因として疑われるときには、代わりの製品を使用するようにしましょう。
ステロイド軟膏
炎症やかゆみを抑える作用があり、湿疹の治療において重要な薬剤です。
病院から処方されるステロイド軟膏はさまざまな力価(作用の強さ)のものがあり、症状に応じて適切な強さの軟膏を塗ることが必要です。
そのため、必ず医師から処方された軟膏を使用するようにしましょう。
抗ヒスタミン薬
アレルギー症状の原因となるヒスタミンを抑える薬です。
湿疹の基本的な治療はステロイド軟膏ですが、かゆみが強い場合に使用されることがあります。
日常でできる正しいスキンケアについて

湿疹の予防方法や、正しいスキンケアについて解説します。
原因物質の使用をやめる
まずは原因物質を特定して、触れないようにすることが最も重要です。
原因がはっきりしない場合でも、新しく使い始めた物品や、薬品、化粧品などがあればできるだけ使用を避けるようにしましょう。
肌を清潔に保つ
肌を清潔に保つために適度な回数の洗顔、保湿が必要です。
洗顔の回数ですが、多すぎると肌の保湿に必要な皮脂が失われてしまいます。
1日2回程度として、刺激の少ない洗顔料を使用することが重要です。
洗顔後は保湿剤を使用して、乾燥しないように注意すると肌荒れ防止に有効です。
掻かないようにする
かゆみや皮疹があると、触ったり掻いてしまいたくなりますが、皮膚への刺激が増えたり、手の雑菌が付着してしまったりします。
そのため、できるだけ症状がある部分は触らないようにしましょう。
紫外線対策
紫外線は肌の老化やシミ、そばかすなどの原因になるほか、接触性皮膚炎を起こしてしまう可能性もあります。
そのため、不必要に紫外線を浴びないように気を付けたり、外出する時には帽子、長袖、長ズボンを着用し、日傘、日焼け止めを使用するようにしましょう。
関連記事:アレルギーが原因で起きる咳の特徴|効果のある薬や治し方を紹介
病院での検査・治療について
病院を受診した際にはまず問診、視診などの診察が行われます。
アレルギー性の湿疹は原因の特定が必要なので以下などの詳しい情報を聞く必要があります。
- 発症時期
- 発症部位
- 自宅や職場の環境
- 発汗・日光との関連性
- 職業
- 趣味
- 化粧
- 家事
- 家族歴
- 薬物の摂取歴
検査ではパッチテストがあります。
パッチテストとは、原因と考えられる物質を皮膚に接触させ、アレルギー反応が起こるか確認する方法です。
試薬をのせたパッチテストユニットを48時間貼った後に、48、72または96時間、そして1週間後などの複数回で判定を行います。
治療については「赤みやかゆみを改善する方法」の項目で記載した、ステロイド軟膏が処方されることが一般的です。
症状に応じて抗ヒスタミン薬や保湿剤などの併用も行われる場合があります。
まとめ
今回は、顔に起きる湿疹の原因や起こりやすい人の特徴、赤みやかゆみの対処方法などについて解説しました。
顔の湿疹の原因はアレルギー性の接触性皮膚炎という可能性があります。
アレルギー体質で食べ物アレルギーや紫外線アレルギーがある方は起こしやすいと言えるでしょう。
アレルギーによる湿疹は、物質が原因となるため、まずは原因を特定することが必要です。
ご心配なときは、一度医療機関への受診をお勧めします。
【参考文献】
・日本皮膚科学会接触皮膚炎診療ガイドライン改定委員会「接触皮膚炎診療ガイドライン2020 日皮会誌」
アレルギーが原因で起きる咳の特徴|効果のある薬や治し方を紹介

皆さんは、咳をしたことがありますか?
恐らく、「今まで一度も咳をしたことがない」という方はいらっしゃらないでしょう。
「風邪を引いたあといつまで経っても咳が治まらない」
「春になると喉がイガイガして咳が止まらない」
そういった経験はありませんか?
実は咳が出るのには色々な原因があり、アレルギーが原因になることもあるのです。
今回は、アレルギー性の咳が出る原因や、特徴、咳が止まらないときにできる対処法などについて解説していきます。
アレルギー性の咳が出る原因

そもそも、どのようにして咳が出るのでしょうか?
咳は、気道(*1)や肺を守るために必須の生体防御反応です。
気道内に貯留した分泌物や、誤って入ってきた異物(細菌やウイルス、飲食物のかけらなど)を排除するために咳が出るのです。
しっかりした咳が出なければ、気道内に分泌物がたまり、感染を起こしたりします。
咳には
- 自分で調整できない(不随意・ふずいい)反射として出る咳反応
- 脳の大脳部分が関与していて、ある程度自分でコントロールできる(随意的・ずいいてき)咳反応
があります。
前者の例としては「水を飲むときにむせてしまい、咳が止まらなかった」、
後者では「絡んだ痰を出そうと咳払いする」「静かな場所で咳が出そうになったが少しの間我慢した」
などです。
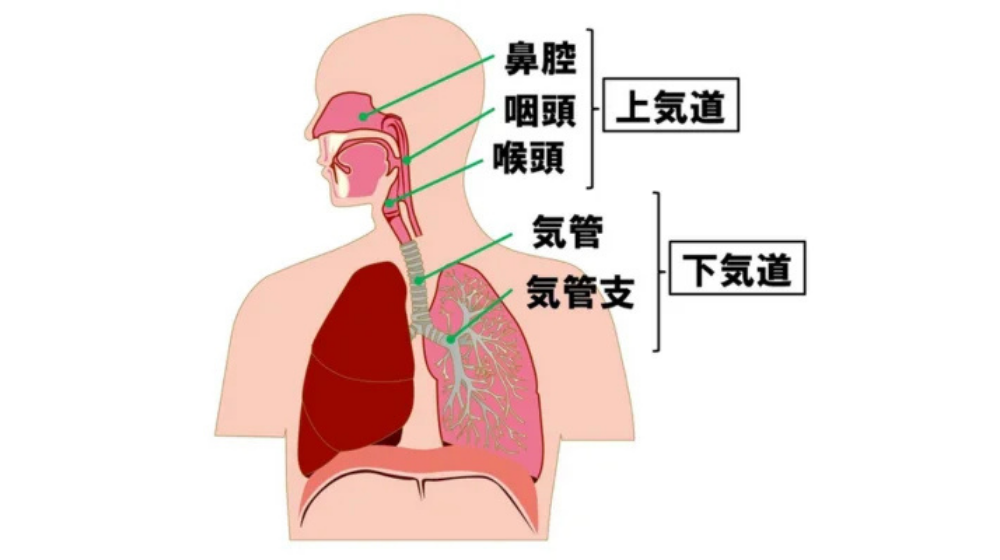
また、咳は持続期間により、下記のように分類されます。
- 3週間未満の急性咳嗽(*2)
- 3週間以上8週間未満の遷延性咳嗽(せんえんせいがいそう)
- 8週間以上の慢性咳嗽
小児の場合は、成人と同様に分類すると定義しているガイドラインと、
4週間以上続く咳を慢性咳嗽と定義しているガイドラインとがあります。
急性咳嗽の原因は感染症が多く、慢性咳嗽の原因は感染症以外のものが多いです。
日本における慢性咳嗽の主な原因疾患として、以下などが挙げられます。
- 咳喘息/喘息
- アトピー咳嗽
- 喉頭アレルギー
- 鼻炎/後鼻漏症候群
- 副鼻腔気管支症候群
- 胃食道逆流症
- 感染後咳嗽
- COPD(慢性閉塞性肺疾患)
- 慢性気管支炎
- ACE阻害薬という高血圧のお薬による咳
アレルギーが関与しているものとしては、咳喘息/気管支喘息、アトピー咳嗽、喉頭アレルギー、鼻炎/後鼻漏症候群の一部などが考えられています。
咳反応が出るメカニズムには、以下のような種類があります。
| ①気道の壁表面にある咳受容体というところに機械的あるいは化学的刺激が加わると、その刺激が脳の延髄(*3)というところにある咳中枢まで届けられ、咳反応が誘発されます。 |
| ②気道周囲に存在する平滑筋(*4)が収縮することで平滑筋内の知覚神経が刺激されて、その刺激が咳中枢に届けられ、咳反応が誘発されます。 |
| ③咳中枢は大脳によってもコントロールされているため、心因性ストレスによって咳嗽が発生する場合もあります(心因性咳嗽、習慣性咳嗽、CHS:cough hypersensitivity syndrome) |
咳受容体が刺激されやすくなっていたり(感受性の亢進(*5))、
平滑筋内の知覚神経が過敏になっていたりすることが、咳が長引く要因です。
アトピー咳嗽は、咳受容体の感受性が亢進していることにより生じます。
咳喘息は、気管支平滑筋内の軽い収縮で知覚神経が刺激されることにより生じるといわれています。
| 気道(*1)=鼻や口から空気を取り入れて肺まで送る、空気の通り道。 咳嗽(がいそう)(*2)=咳のこと。 延髄(えんずい)(*3)=脳の最下部で、脊髄(せきずい)のすぐ上にある部分。 平滑筋(*4)=気道を広げたり狭めたりさせる筋肉。 亢進(*5)=気持ちや病勢などが高ぶり、進むこと。 |
関連記事:アレルギー性蕁麻疹の症状が出た時の適切な対応方法とは?
アレルギーによる咳の特徴

気管支喘息
気管支喘息は、「気道の慢性炎症を本態とし、臨床症状として変動をもった気道狭窄(喘鳴、呼吸困難)や咳で特徴づけられる疾患」と定義されています。
慢性的に気道で炎症が起きていて、また刺激に対する気道の反応性も敏感になっており(気道過敏性の亢進)、
発作的に気管支平滑筋が収縮することで気道が狭くなり、咳や喘鳴(*1)、呼吸困難が引き起こされます。
「気道の慢性炎症」が起きるメカニズムや臨床上の特徴などから、いくつかのタイプに分けられます。
小児喘息では、アレルギー反応が関与したIgE(*2)関連喘息(アレルゲン(*3)誘発性喘息/アトピー型喘息)が多く、
環境アレルゲンに対する特異的 IgE 抗体の比率が高いです。
成人では、このIgEが関連した喘息以外に、好酸球や好中球という白血球の一種が気道炎症に関わっているタイプも多くなります。
好酸球やIgEは、アレルギー反応が起きるメカニズムにおいて非常に重要な存在です。
| 喘鳴(ぜんめい)(*1)=平滑筋の収縮や粘液などで狭くなった気道を空気が通る時に鳴る音。呼吸時にゼーゼー、ヒューヒューといった音が出る。 IgE(*2)=免疫グロブリンと呼ばれる抗体群の一つ。マスト細胞や好塩基球と呼ばれる細胞の表面に存在し、アレルゲンと結合することでアレルギー応答反応を引き起こす。 アレルゲン(*3)=抗原(*4)の中で、特にアレルギー反応を起こすきっかけとなる物質のこと。花粉、ハウスダスト、ダニ、真菌、食物、薬剤など。 抗原(*4)=特定の免疫反応を引き起こす物質のこと。ウイルス、細菌、真菌、花粉、自分自身の体の細胞など、様々なものが抗原になりえる。 |
咳喘息
咳喘息は、「喘鳴や呼吸困難を伴わず、慢性咳嗽が唯一の症状で、呼吸機能はほぼ正常だが気道過敏性が軽度亢進している、気管支拡張薬が有効な喘息の亜型」と定義されています。
簡単に言えば、「症状が咳だけの喘息」です。
喘息/咳喘息は、気管支壁にある平滑筋が収縮する(気道攣縮(れんしゅく))ことで咳受容体が刺激され、咳を生じると考えられています。
日本において、長引く咳で受診した患者さんの中で最も多い病気です。
喘息の前段階とも言われております。
適切な治療を行わずに放置していると、成人では30~40%、小児ではさらに高頻度で喘鳴が出現し、典型的な喘息に移行するといわれます。
咳喘息であれば、それだけで命に関わることはまずありません。
しかし、喘息に移行するとそうは言えなくなります。
咳喘息と診断されたら、出来るだけ早期の段階で、かつ適切な期間、治療を行うことが望ましいでしょう。
咳喘息は、以下などの傾向があります。
- 喀痰(*1)を伴わない乾いた咳が続く(湿性咳嗽(*2)の場合もあるが、通常は少量で膿性ではない痰)
- 咳は夜間から明け方にかけて悪化することが多い(「咳で眠れない、咳で目が覚める」といった訴えが多くみられる)
- 喘鳴を伴わない
- 小児では男児にやや多く、成人では女性に多い
- 季節の変わり目、花粉や黄砂の飛散時、梅雨、台風シーズンなどに咳が出やすい
- 風邪薬や咳止めが効かない
- 気管支拡張薬(β刺激薬)が有効
他に、咳が出るきっかけや悪化の要因として、
風邪を引く、会話、喫煙/受動喫煙、運動、冷気、雨の日や湿度の上昇、ハウスダスト、飲酒などが挙げられます。

| 喀痰(かくたん)(*1)=痰が出ること。 湿性咳嗽(*2)=咳嗽のたびに喀痰を伴い、その喀痰を喀出するために生じるもの。 |
アトピー咳嗽
アトピー咳嗽は、咳喘息とともに近年増えているといわれる病気です。
気管~主気管支といった太い中枢の気道に限定して、好酸球性の炎症が起きていると考えられています。
症状は咳喘息とよく似ていますが、異なる病気です。
アトピー咳嗽では、気道に存在する咳受容体の感度が亢進しており、通常では反応しないようなわずかな刺激に過剰反応してしまい、咳が誘発されます。
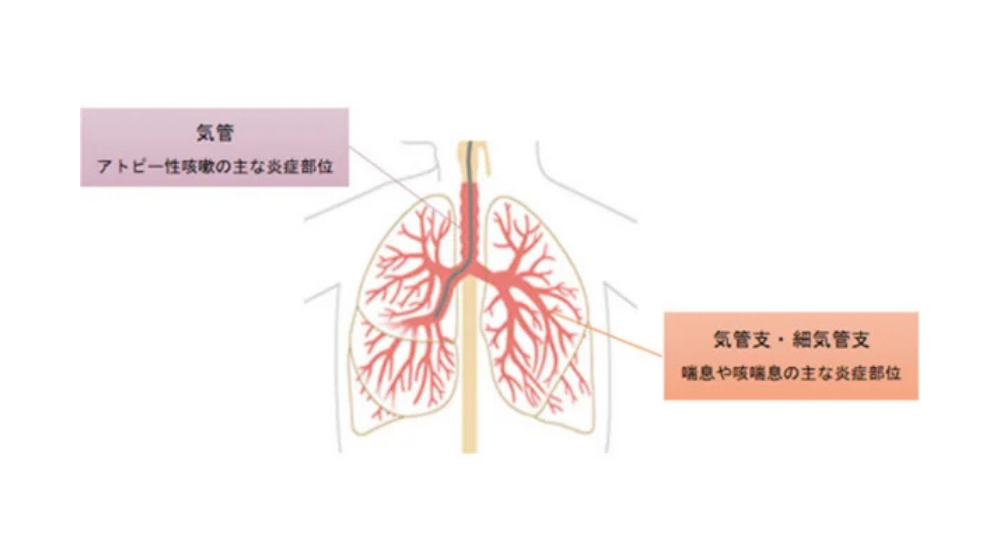
アトピー咳嗽は、以下などの傾向があります。
- 乾いた咳だけが8週間以上続く
- 喉にかゆみやイガイガ感を伴う
- 咳は、就寝時→深夜から早朝→起床時→早朝の順に多い
- 喘鳴、呼吸困難発作を認めない
- 中年の女性にやや多い
- アトピー素因(*1)を認めることが多い
- 風邪薬や咳止めが効かない
- 咳喘息と異なり、気管支拡張薬も効かない
- ヒスタミンH1受容体拮抗薬が有効
他に、咳が出るきっかけや悪化の要因として、
風邪を引く、会話、喫煙/受動喫煙、運動、エアコン、気温・湿度・気圧の変化、精神的緊張などが挙げられます。
咳喘息とは違って、長期的に喘息の発症を認めることはないといわれます。

「風邪を引いたあと、咳だけが何週間も続いている」という場合の多くは、感染後咳嗽(*2)です。
しかし、その中に咳喘息やアトピー咳嗽が隠れているかもしれません。
特に、8週間以上咳が続いている場合には、一度受診をしていただくことをお勧めします。
| アトピー素因(*1)=アレルギー性疾患の既往歴(病歴)がある、家族にアレルギー疾患の方がいるなど、「アレルギー疾患を発症する可能性のある素因」、という意味。ここでは、喘息以外のアレルギー疾患の既往や合併、血液中の好酸球やIgE値といった、アレルギー反応の結果産生される物質の増加などを指す。 感染後咳嗽(*2)=免疫力や抗菌薬の投与により、原因のウイルスや細菌はすでに排除されているか少数になっているが、後遺症状として咳が残っている状態。 |
喉頭アレルギー
喉頭アレルギーは、口や鼻から吸入された抗原により、喉の奥(喉頭)の粘膜に引き起こされる、慢性的もしくは断続的なⅠ型アレルギー(*1)の疾患です。
その原因抗原により、季節性喉頭アレルギー(花粉など)と通年性喉頭アレルギー(ハウスダストなど)に分類されます。
喉頭アレルギーは、以下などの傾向があります。
- 乾いた咳だけが8週間以上続く
- 8週間以上続く喉の異常感覚(痰のからんだような感じ、かゆみ、イガイガ感、チクチクした痛みなど)
- 喘鳴を伴わない
- アトピー素因を示唆する所見を一つ以上認める
- ヒスタミンH1受容体拮抗薬が有効
- 他に、長引く咳や喉の違和感を引き起こす原因がない
アトピー咳嗽と非常によく似た疾患ですが、喉頭アレルギーは喉頭中心に病変を認め、
アトピー咳嗽は、気管~主気管支に限定した好酸球性炎症であるという違いがあります。
| Ⅰ型アレルギー(*1)=即時型と呼ばれ、すぐに反応が起きる。アレルギー性鼻炎、気管支喘息、蕁麻疹、アナフィラキシーショックなどがこのアレルギーに分類される。 |
後鼻漏症候群
後鼻漏症候群は、鼻水が喉に流れ込む(後鼻漏)ことで喉の感覚神経が刺激されたり、
気管に流れ込んだ刺激で咳反射が働いたりして咳が出ることを言います。
後鼻漏を起こす原因としては、副鼻腔炎やアレルギー性鼻炎、慢性鼻咽頭炎などがあります。
不思議なことに、後鼻漏があるからといって必ずしも咳が誘発されるわけではありません。
後鼻漏症候群の咳は、以下などの傾向があります。
- 湿性咳嗽が3週間以上持続する
- 夜間に多い
- 咳の多くは、繰り返される咳払いである
- 「鼻の奥に降りてくる感じ」、「垂れてくる感じ」といった後鼻漏の訴えがある
- 鼻の内視鏡などで喉の奥に流れ込む鼻水が確認される
治療は、原因になっている疾患により異なります。
しかし、アレルギー性鼻炎に伴うものであれば、
- 経口抗ヒスタミンH1受容体拮抗薬
- 点鼻ステロイド
- 免疫療法
などを季節性・通年性にわけて、重症度に応じて選択します。
子どもの喘息はアレルギーとの関連が強い理由

小児喘息では、アレルギー反応が関与したIgE関連喘息(アレルゲン誘発性喘息/アトピー型喘息)が多く、
環境アレルゲンに対する特異的 IgE 抗体の比率が高いです。
小児喘息の70~90%が、アトピー型喘息だといわれています。
アレルギーによる疾患には、以下などがあります。
- 喘息
- アトピー性皮膚炎
- アレルギー性鼻炎
- アレルギー性結膜炎
アレルギーによる病気を発生する可能性を持っている、すなわちアトピー素因を持っている人は、IgE抗体を作りやすい体質を持っています。
この体質は遺伝することがあり、親や子ども、兄弟、祖父母も同じ体質であることが多いです。
実は日本人の10%はアトピー素因を持っているといわれます。
何故こういった体質が生じるのかについては、まだはっきりと解明されていません。
また、アトピー性皮膚炎を持つ人が次は喘息になるなど、形を変えて別のアレルギー疾患が続くことがあります。
これを「アレルギーマーチ」といいます。
アレルゲンの体内への侵入が、アレルギー疾患発症のきっかけとなりますが、
呼吸による侵入だけでなく、皮膚や腸管からもアレルゲンは侵入します。
また、自律神経の働きも関連しているといわれます。
皮膚、腸管、気道、肺などのバリア機能や自律神経の機能がまだ未熟な子供は、
アレルギー疾患を引き起こしやすい傾向があるのかもしれません。
関連記事:【緊急性の高い食物アレルギー】アナフィラキシーショックの対応法
アレルギー性の咳が止まらないときにできる対処法

以下などのアレルギー性の咳が出るきっかけや悪化の要因として、アレルゲンへの暴露が挙げられます。
- 咳喘息
- アトピー咳嗽
- 喉頭アレルギー
- 一部の後鼻漏症候群
アレルゲンになっているものは個人により異なります。
しかし、ハウスダストや花粉、黄砂、動物のフケなど原因がわかるようであれば、それらを回避することが重要です。
何かのアレルギーかもしれない、と思った場合には、医療機関を受診し、アレルギーの検査を行うことも検討してみてください。
その他に、前述したように、
- 風邪を引く
- 会話
- 喫煙/受動喫煙
- 運動
- 冷気(エアコンなど空調機器によるものも含む)
- 気温、湿度、気圧の変化
- 飲酒
- 精神的緊張
などで悪化するものもあります。
禁煙をすることや、風邪の予防をする、ストレス軽減を図るといった対応も大切です。
何よりも、8週間以上の長引く咳がある場合には、
アレルギー性の咳なのかそれとも別の病気が原因なのか、
アレルギー性の咳であれば自分にはどういった治療や対策が必要なのか
をしっかりと知ること・放置しないことが最も大切といえるでしょう。
アレルギー性の咳に効果のある市販薬は?
気管支喘息と咳喘息
気管支喘息と咳喘息の治療方針は、基本的には同じであり、気道の慢性炎症を抑えることが最重要です。
そのため、吸入ステロイドが第一選択薬になります。
吸入ステロイドは、病院で処方を受けてもらう必要があります。
そのほかに、重症度に応じて、以下などを併用します。
- 気管支拡張薬(β2刺激薬、抗コリン吸入薬)
- ロイコトリエン拮抗薬
- 他の抗アレルギー薬
- ステロイドの飲み薬
β2刺激薬という気管支拡張薬の吸入で咳症状が改善することがあります。
しかし、気道の慢性炎症を抑えることはできませんので、単独での治療は絶対にやめましょう。
ステロイドと聞くと副作用が強いというイメージを持たれる方も多くいらっしゃいますが、
吸入ステロイド薬が全身に影響を与えることは少ないです。
勿論、副作用のリスクが全くない訳ではありません。
気道の炎症を抑えることで病気が悪化することを防ぐメリットの方が大きいです。
気道の炎症が治まるには数か月かかります。
短期間でやめてしまうと再発しやすい傾向があります。
症状が改善したからといって自己判断で中断せずに、指示された期間、用法・用量をしっかり守って正しく使用することが大切です。
アトピー咳嗽
アトピー咳嗽では、抗アレルギー薬の一つであるヒスタミンH1受容体拮抗薬が第1選択薬となり、その有効率は約60%です。
アレルギー性の反応によりヒスタミンが多く分泌されており、
そのヒスタミンの受け皿の一つであるH1受容体に作用することで効果を発揮します。
市販されている代表的なお薬としては以下などがあります。
- アレジオン(エピナスチン塩酸塩)
- アレグラ(フェキソフェナジン塩酸塩)
- クラリチン(ロラタジン)
- ザジテン(ケトチフェンフマル酸塩)
- ゼスラン(メキタジン)
また、抗ヒスタミンH1受容体拮抗薬の効果が不良な場合には、吸入ステロイドの追加を試みます。

喉頭アレルギー
喉頭アレルギーも、ヒスタミンH1受容体拮抗薬が基本です。
麦門冬湯(ばくもんどうとう)・麻黄附子細辛湯(まおうぶしさいしんとう)などの漢方が有効という報告もあります。
また、季節性喉頭アレルギーでは後鼻漏の合併が多くみられ、その原因としてアレルギー性鼻炎が疑われる場合は、点鼻ステロイド薬を併用します。
アレルギー性鼻炎に伴う後鼻漏症候群であれば、
- 抗ヒスタミンH1受容体拮抗薬
- 点鼻ステロイド
- 免疫療法
などを、季節性・通年性にわけて、重症度に応じて選択します。
スギ、ダニによる鼻アレルギーに対して舌下免疫療法が行われつつあり、喉頭アレルギーについても有効性が期待されています。
市販されている点鼻ステロイド薬は以下などです。
- ナザールAR、パブロン鼻炎アタック、アレルカットEX(ベタメタゾンプロピオン酸エステル)
- フルナーゼ(フルチカゾンプロピオン酸エステル)
ただし、市販で購入できるステロイド点鼻薬は、花粉症などの「季節性アレルギー」にしか使用できないため注意が必要です。
ハウスダストが原因の通年性アレルギーには使用できません。
また、病院で処方されたステロイド点鼻薬も含め、一年間での使用期間が決められているため、こちらも注意が必要です。
薬局で購入する際には、自己判断ではなく、まずは薬剤師と相談していただくのがよいでしょう。

病院での検査・治療について

| 胸部レントゲン検査 | 結核や肺癌、COPD(慢性閉塞性肺疾患)など、咳をきたすその他の疾患がないか、確認しておくことが大切です。 |
| 血液検査(末梢血好酸球数、総IgE値、特異的IgE抗体など)皮膚テスト | アトピー素因の有無を調べます。 |
| 呼吸機能検査 | 肺の能力は大きくわけて以下の3つがあります。 ・息を吸う力(肺活量)・息を吐く力(一秒量)・酸素を取り込んで二酸化炭素を吐き出す能力(肺拡散能) これらの力を測定し、数値や図で表すことにより肺の能力を評価します。 |
| 呼気中一酸化窒素濃度(FeNO) | 気道の炎症が、好酸球(白血球の一種)という細胞主体で起きている場合、吐き出す空気中の一酸化窒素濃度が上昇します。呼気NO検査は、マウスピースをくわえて深呼吸をするだけで、呼気中に含まれる一酸化窒素(NO)の濃度を簡単に測定することができます。好酸球性の気道炎症が起きるタイプの喘息において、診断の補助やコントロールの指標になる検査です。 |
| 喀痰検査 | 痰の中に含まれる、細菌や細胞の種類を調べ、診断の補助に使います。 |
| 上部消化管内視鏡検査(胃カメラ) | 胃食道逆流症が長引く咳の原因になっていることがあります。そのため、胃カメラをお勧めすることもあります。 |
まとめ
今回は、アレルギー性の咳が出る原因や、特徴、咳が止まらないときにできる対処法などについて解説しました。
長引く咳の原因は様々ですが、アレルギーが関連していることは意外に多いのです。
複数の原因が重なって、長期間持続し、難治性となっていることも多いです。
咳が続いて眠れない・うっとうしい・仕事に影響が出るといった生活への悪影響もあります。
咳が長く続いてお困りの方は、一度医療機関への受診をお勧めします。
【参考文献】
・咳嗽に関するガイドライン 第2版
・咳嗽・喀痰の診療ガイドライン2019
アレルギー性蕁麻疹の症状が出た時の適切な対応方法とは?
アレルギーの症状といえば何が思い浮かびますか?
鼻水、眼のかゆみ、喉のイガイガ、咳…いろいろありますよね。
その中でも、皮膚の症状としてよくみられるのは蕁麻疹(じんましん)です。
アレルギー性の蕁麻疹は食べ物によって起こると思われがちですが、実は様々な原因で起こります。
今回は、アレルギー性蕁麻疹の原因や特徴、対処法などについて詳しく解説していきます。
アレルギー性蕁麻疹はなにが原因で起こるのか

蕁麻疹の原因は実に様々です。
以下は蕁麻疹の原因となりうるものの一例です。
これらの原因のみで蕁麻疹を引き起こすという訳ではありません。
過敏体質(*1)など様々な要因が組み合わさって蕁麻疹が出現します。
| 食物 | ・魚介類(サバ、サンマ、マグロ、カニ、エビ、イクラなど) ・肉類(豚肉、牛肉、鶏肉など) ・鶏卵 ・乳製品(牛乳、チーズなど) ・穀物、野菜(大豆、小麦、蕎麦、ナッツなど) ・果物(メロン、スイカ、パイナップル、キウイ、モモ、リンゴ、バナナなど) |
| 食品添加物 | ・着色料(食紅など) ・防腐剤(パラベンなど) ・抗酸化剤 |
| 薬剤 | ・抗生物質 ・解熱鎮痛薬 ・鎮咳薬(咳止め) |
| 植物・昆虫 | ・イラクサ(蕁麻疹という名前の由来である「蕁麻」のことです) ・ゴム ・ハチ |
| 感染症 | ・寄生虫 ・真菌(カビ類) ・細菌 ・ウイルス |
| 物理的刺激 | ・擦過(さっか、こする) ・圧迫 ・寒冷 ・日光、温熱 ・振動 |
| その他 | ・全身性疾患(血液疾患、膠原病(こうげんびょう)など) ・疲労やストレス |
アレルギー性蕁麻疹は主に「I型(即時型)アレルギー(*2)」と呼ばれる反応によって起こります。
肥満細胞(*3)の表面にはIgE(*4)というたんぱく質が結合しています。
ここにアレルギーの原因物質(アレルゲン)が結合することによってアレルギー症状が引き起こされるのです。
IgEがどのアレルゲンと結合するかは、「このIgEはカニ、このIgEは蕎麦」などというようにIgEごとに決まっています。
これらのIgEを持つ肥満細胞の表面にアレルゲンが付着すると、細胞が活性化されます。
そして、細胞の中に含まれている化学伝達物質(ヒスタミンなど)が周りに放出されることで、蕁麻疹などのアレルギー反応が起こるのです。
| 過敏体質(*1)=アレルギーを起こしやすい体質 I型(即時型)アレルギー(*2)=体内にアレルゲンが侵入して数時間以内に症状が出ることが特徴で、アレルゲンとなるのは食物、花粉、ダニなど 肥満細胞(*3)=アレルギー反応に関与している組織で、マスト細胞とも言う IgE(*4)=血中にある免疫グロブリンの一種で、アレルギーの原因物質(アレルゲン)に対して働きかけ、身体を守る機能を持つ抗体 |
運動誘発アナフィラキシーについて
小麦製品など特定の食物を食べた後すぐに運動すると、以下などのアナフィラキシーの症状が出現する場合があります。
- 蕁麻疹
- 血圧低下
- 気分不良
- 呼吸困難
食事の後に運動をすることで、食物中に含まれるアレルゲンの吸収が高まってしまうことが原因の一つです。
予防としては、以下があります。
- 原因となる食物を食べた場合は2時間程度休んでから運動する
- 運動する場合は原因となる食物を事前に食べない
関連記事:【緊急性の高い食物アレルギー】アナフィラキシーショックの対応法
アレルギー性蕁麻疹が出る範囲や特徴

出現する部位
蕁麻疹は、以下などといった皮膚のやわらかいところに出現しやすいです。
- 太もも
- 腹
- おしり
- 膝の後ろ
- 頰
- 首
ただし、足の裏や手のひら、頭皮などといった皮膚が厚い部位にもみられることがあります。
まれに、口の中や、のど、気道に出現するケースもあり、かゆみと同時に息苦しさや声枯れなどの症状が現れることもあります。
特徴
皮膚の一部が突然赤く、くっきりと盛り上がります(膨疹)。
しばらくすると跡形もなく消えていきます。
数十分〜数時間以内に消えるのが普通です。
しかし、中には半日〜1日程度続くものもあります。
これが4週間以内に治るものを急性蕁麻疹、それ以上続くものを慢性蕁麻疹といいます。
急性蕁麻疹は症状が二峰性(ピークが2回)です。
一旦消えても再度出現する場合があり、注意が必要です。
多くはかゆみを伴いますが、チクチクとした感じや焼けるような感じを伴うこともあります。
蕁麻疹の大きさは1~2mm程度のものから手足ぐらいのサイズのものまであります。
また、それぞれの蕁麻疹が合わさって体の広範囲が覆われてしまうこともあります。
形も、円形・楕円形・線状・花びら状・地図状など様々です。
症状が激しい場合は次々と新しい蕁麻疹が出現します。
そのため、常に蕁麻疹があるようにみえることもあります。
アレルギー性蕁麻疹と似ている疾患との違い

湿疹
湿疹とは皮膚の表層に起こる炎症の総称で、皮膚炎とも呼ばれます。
かゆみに加え、赤みや細かいブツブツ、小さな水ぶくれなどが混じり合ってみられます。
皮膚がただれてしまうこともあり、治った後も色素沈着など跡が残りやすいです。
あせも
あせもは汗をよくかく部分に小さな赤いブツブツができる病気です。
悪化すると範囲が広がってかゆみを伴います。
虫刺され
蕁麻疹は、虫刺されの時に起こる皮膚の変化(*1)によく似ています。
虫刺されには以下のような特徴があります。
・しこりのようなものがしばらく残る
・ひっかいているうちに表面がただれたりすることがある
それに対し、蕁麻疹は必ず跡形なく消えてしまうのが特徴です。
また全体が平べったく膨らんだり、赤い輪のような形になることもあります。
虫刺されの時に起こる皮膚の変化(*1)=ぷっくりとした境界明瞭な皮膚の膨らみ、赤み、かゆみ
コリン性蕁麻疹
コリン性蕁麻疹とは、発汗をつかさどる「アセチルコリン」という神経伝達物質が関与して起こる蕁麻疹です。
風呂上がりや運動後など汗をかく時に症状が現れます。
発汗もしくは発汗を促す刺激に伴って、3~5mm大の小さな膨疹が左右対称に出現します。
それぞれの膨疹はくっつくこともあります。
しかし、アレルギー性の蕁麻疹のように地図状や平べったい膨疹になることはありません。
かゆみ以外に、ピリピリ・チクチクした痛みを伴うことが多いのもアレルギー性蕁麻疹と異なる特徴です。
通常、膨疹が出てから数分~2時間以内に自然に消えますが、再び発汗する状況になると出現します。
小児から20代の若者に多く、高齢者にはほとんどみられません。
以下を除く全身に症状が現れ、体幹部に最もよくみられます。
・手のひら
・足の裏
・わきの下
通常は汗をかきやすい夏に症状が出やすいと考えられています。
しかし、冬の運動や入浴で悪化することもあるので注意が必要です。
辛い・熱い食べ物が刺激となって発症することもあります。
関連記事:子どもが汗疹(あせも)になったときはどうすればいい?治し方や湿疹との違い・対策法について
アレルギー性蕁麻疹が出た時の対処法
蕁麻疹は、多くの場合強いかゆみを伴います。
蕁麻疹が出ている時は入浴を避け、患部を冷やしましょう。
ただし、寒冷刺激(*1)による蕁麻疹の場合は避けてください。
衣類などによる摩擦や圧迫といった物理的刺激を患部に与えないよう注意し、安静に過ごしてください。
アレルギー性蕁麻疹は肥満細胞から放出されたヒスタミンが血管や神経に作用することで症状が現れます。
このヒスタミンの作用を抑えるために、抗ヒスタミン薬または抗ヒスタミン作用のある抗アレルギー薬が用いられます。
明らかな効果が期待できるのは内服または注射です。
外用薬(塗り薬)は多少かゆみを軽減する程度であまり大きな効果は期待できません。
抗ヒスタミン薬・抗アレルギー薬の副作用としては、以下などが挙げられます。
- 眠気を生じやすいこと
- 前立腺肥大や緑内障がある人はそれらの症状がひどくなること
しかし、近年開発された抗ヒスタミン薬や抗アレルギー薬は、これらの副作用がないか、あったとしても非常に軽くなっています。
また、腫れやかゆみが強くて我慢できない場合は、充分な強さのステロイド外用薬を併用するのがおすすめです。
かゆみを早期に抑えることでかきむしりを防ぎ、心理的なストレスも軽減できます。
かきむしってしまった場合は、抗生物質が配合されたステロイド外用薬を用いて、炎症と細菌感染の両方を抑えましょう。
| 寒冷刺激(*1)=「冷たい」や「ひんやり感」を感じる刺激 |
アレルギー性蕁麻疹で病院に行くべき目安

蕁麻疹は比較的よくみられる皮膚の病気です。
しかし、症状の程度は軽症なものから重症なものまで様々です。
蕁麻疹の中にはアレルギー以外の内科的疾患が関わっていることもあります。
以下のような場合は病院を受診しましょう。
- 原因がはっきり分からない
- 長時間続く
- 広い範囲に蕁麻疹が出現している
- かゆみや痛みが強い
蕁麻疹に加えて、まぶたや唇の腫れ、吐き気、息苦しさなどを伴っている場合は、
アナフィラキシーショックといった重篤な状態になってしまうこともあります。
このような場合には、直ちに病院を受診してください。
関連記事:救急外来や救急車を呼ぶ基準や命に関わる危険な症状について解説
病院での検査について

原因を調べる検査には、以下があります。
- 血液検査
- 皮膚検査
- 誘発検査
- 負荷検査
- 皮膚の一部を採取して検査する皮膚生検
血液検査では、IgE抗体検査によって原因となる物質に対する反応を調べます。
皮膚検査は、原因として疑われる物質を皮膚に注射する皮内テスト、
皮膚にその物質をのせて針で突くプリックテストなどがあります。
ただし、この方法で陽性であったとしてもそれらがすべて蕁麻疹の原因とは限らないです。
そのため、臨床症状やそれまでの経過などと併せて総合的に判断します。
物理的な刺激(*1)が原因となって起こる蕁麻疹では、それぞれ原因となる刺激を加えて実際に蕁麻疹が起こるかどうか確認する検査が行われることもあります。
薬のアレルギーが疑われる場合は、皮膚を用いた検査が必要です。
その他に、ごく少量の薬を実際に内服したり注射したりするなどして、蕁麻疹が現れるかどうかを確認することもあります。
| 物理的な刺激(*1)=圧迫や擦過、寒冷、温熱、日光など |
まとめ
今回は、アレルギー性蕁麻疹の原因や特徴、対処法などについて解説しました。
蕁麻疹は比較的よくみられる皮膚の症状ですが、長引かせない・繰り返さないためにも病院を受診しましょう。
また、息苦しさや吐き気などを伴う場合はすぐに病院を受診してください。
参考文献
・日本皮膚科学会 皮膚科Q&A
【うつる病気】子供から大人まで気をつけてほしい溶連菌感染症の症状や治療について

まず初めに、『溶連菌』という言葉を知ってますでしょうか。
子供から大人まで幅広く罹患する感染症で、主に咽頭や扁桃に感染を引き起こします。
他にも丹毒といった顔面の感染症や肺炎、中耳炎などの原因になる細菌です。
溶連菌感染症は細菌による感染症であるため、しっかりと抗菌薬での治療を行えば、症状は改善しますが、不十分な抗生剤治療により合併症を来たす疾患になります。
実際に罹患すると、非常につらい病気ですので、この場を借りて一度わかりやすくお話しさせて頂きますね。
溶連菌感染症とは

まず溶連菌とは『溶血性レンサ球菌』の略で、菌が鎖状になっている細菌のことを溶連菌と呼びます。
溶連菌の中にはA群、B群、C群、G群に代表される種類が存在します。
この中で生活していて影響するのはA群であり、一般的に溶連菌感染症とはこのA群溶血性レンサ球菌(Group A Streptococcus,GAS)による感染症のことをいいます。
妊婦さんやママの方でGBSと聞き覚えのある方いらっしゃいますでしょうか?
これはB群連鎖球菌のことで、新生児に感染すると、様々な後遺症を引き起こすことが分かっており、膣に保菌している方は妊娠時に予防的に抗生剤を投与する必要があると考えられている病気になります。
臨床的にはこのA群とB群が主に病気にかかわる頻度が多いです。
溶連菌感染症の重要なこととして、不十分な抗生剤治療によって、腎臓や全身に合併症を引き起こすことがわかっております。
これらを溶連菌感染後性糸球体腎炎、リウマチ熱と呼びます。詳細については後述とさせて頂きます。
好発時期
11月~4月が流行時期と言われており、春先に多く咽頭痛症状がメインになります。
潜伏期間
約2~5日程度といわれております。
昨今のコロナウィルスと同じぐらいの潜伏期間と考えられています。
感染経路は飛沫感染が多い
咳やくしゃみなどで菌が飛び散り、それを吸い込むことで起きる飛沫感染が多いとされています。
また少ないですが、皮膚から感染する接触感染も少ないながらあります。
子供に多いが、大人でも感染する病気
子供に主に感染する病気ではありますが、大人でももちろん感染します。
一度感染しても再度感染を繰り返すことがあります。
しかし小児では無症候性キャリアといって、症状はないが、保菌しているパターンが10%程度いることが実はわかっている菌になります。
関連記事:大人が溶連菌にかかるときつい?気づかず放置は危険?
溶連菌感染症の症状
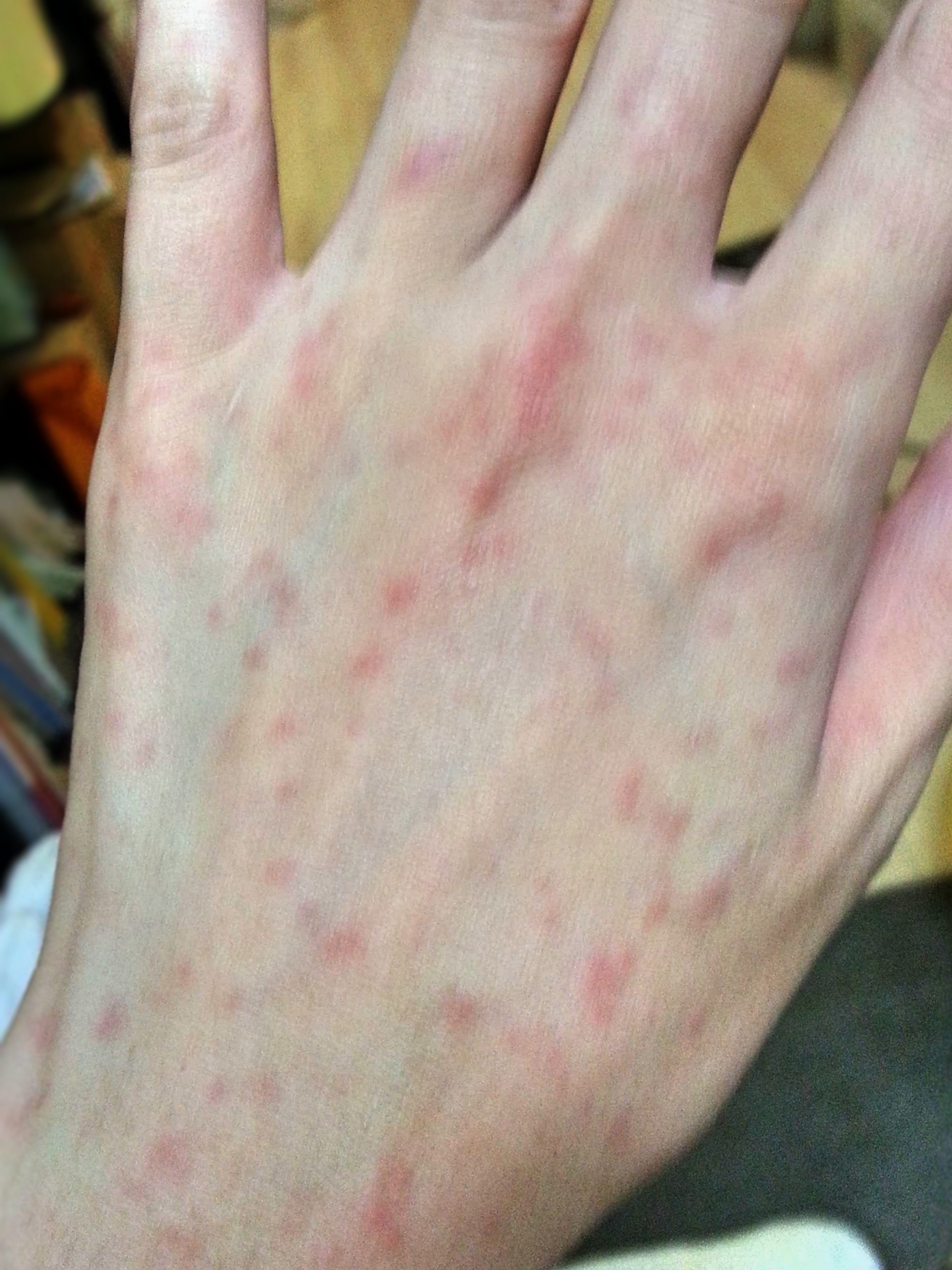
主な症状
溶連菌感染症による咽頭炎・扁桃炎の典型的な所見は実はたくさんあります。
- 咽頭が著しく発赤し、扁桃も発赤腫脹し、時々白色の滲出物の付着が口蓋扁桃に認められます。これを白苔がついていると表現します。
- 口蓋垂から軟口蓋にかけて(上あごのあたり)濃赤色を示し、時に点状出血を認めます。
- 皮膚所見として猩紅熱様の発疹(ポツポツと赤い湿疹)が全身に出現することもあります。
- 舌ベロはいちご色のように腫れぼったい赤い舌になります。これをいちご舌と呼びます。
- 首のリンパ節が腫れることも多くあります。
ほかにも嗄声といって声が出にくい状況が出現したり、もちろん発熱を認めたり、全身の倦怠感を認めたりします。
合併症については
溶連菌感染症の一番のポイントは2つの続発症をきたす可能性があるということです。
これらについて説明しますね。
急性腎炎
一つ目は溶連菌感染は糸球体という腎臓の一部を悪化させることがわかっています。
それを溶連菌感染後性糸球体腎炎(PSAGN)とよび、咽頭炎後の通常1週間~3週間程度潜伏期間をおいて発症します。
5~15歳の小児における糸球体疾患の最も一般的な原因になります。
症状としては無症候性の血尿(コーラ色の血尿)やタンパク尿、乏尿、浮腫、高血圧を認めます。
採血、尿検査で大体の診断は可能になりますが、まれに腎生検が必要になることがあります。
治療としてはタンパク質制限、ナトリウム制限、水分の接種制限等の支持療法がメインとなりますが、腎機能は85~95%の患者で正常になることがわかっています。
症状としてわからないことも多いので溶連菌感染症の1か月後に尿検査をすることが大切になります。
リウマチ熱
リウマチ熱は連鎖球菌感染症に対して治療を行わなかった場合に起きる合併症の総称で、関節、心臓、皮膚、神経に起きる炎症のことをいいます。
どの年齢の方でもかかる病気にはなりますが、5歳~15歳の方で最もよくみられます。
症状としては関節痛、発熱、心臓の炎症による胸痛または動悸、小舞踏病とよばれる痙攣性のコントロールできない動き、輪状紅斑といった発疹、皮膚の下にできる小結節といった小さなしこりができたりします。
治療としては抗生剤による治療、アスピリン、ステロイドによる炎症、疼痛緩和が行われます。
抗生剤加療が浸透したこともあり、日本では見かけることがない病気にまでなりました。
新型コロナ感染症との違いは
新型コロナ感染症はCOVID-19といったウィルスによる感染症に対し、溶連菌感染は溶連菌といった細菌による感染症です。
なので細菌である溶連菌は抗菌薬による治療が可能であるのに対し、新型コロナ感染症には抗ウィルス薬が存在しません。
また新型コロナ感染症は上気道や肺に炎症を引き起こしますが膿瘍といった膿を作ることはありません。
咽頭痛が強く食べ物を呑み込めないことは両疾患ともありえますが、口を開けれないといった開口障害はのどに膿瘍ができていないと説明がつかない症状になります。
治療法は?

耳鼻科・内科・小児科などで受診を
溶連菌感染症は咽頭炎、扁桃炎、中耳炎などでもみられる病気ですので、お口を見て、検査をすれば診断できます。
なので、耳鼻科、内科、小児科のどこでも同様に診断することは可能です。
しかし声帯がある喉の状況は鼻腔内視鏡を用いないと見えないため、口が開けれられないことや、唾を呑み込めない状況などでは耳鼻科への受診をおすすめします。
実際の診断は咽頭炎を起こしている溶連菌の存在を確認することになります。
溶連菌の存在を確認する方法は2種類あり、細菌培養の検査と迅速抗原検査があります。
細菌培養検査は溶連菌以外の菌が起こしている炎症も同定できますが、2日は少なくとも結果がでるのに必要なことがデメリットとしてあります。
一方迅速抗原検査においては、10分かからずに検査結果が分かりますが、溶連菌以外の菌は同定できません。
日本の保険診療上の制限から、培養検査と迅速検査を併用することができないため、病院での診療ではどちらかのみ行われます。
抗生剤による治療
10日間アンピシリンという抗生剤を内服し続けることが非常に重要です。
他の抗生剤毎に治療期間は決められていますが、溶連菌感染後糸球体腎炎やリウマチ熱などの不十分な抗生剤加療により、生じる合併症があるため、しっかりと決められた抗生剤加療が必要になります。
感染した場合は職場や学校を休む
学校への出席停止に関しては文部科学省より出されている、学校保健安全法に乗っ取った規則になります。
これは児童において感染リスクが高く、流行させてしまう可能性がある疾患において規定されており、職場などの出社を停止する法律ではありません。
しかし、一つの治療の目安になることから使われる指標になります。
溶連菌感染症においては『適正な抗菌剤治療開始後24時間を経て、全身状態が良ければ登校可能』となっております。
しかし、溶連菌感染扁桃炎を経験されている方はわかると思いますが、病気にかかるとかなりしんどいので、次の日に仕事や学校へ行くのは難しいのでは体調面で難しいと考えますので、僕は数日休むことを推奨しています。
日頃から手洗い、うがい、マスクの着用などで感染対策を
やはり感染症になりますので、日ごろからの手洗い、うがい、マスクの着用は感染のリスクを減らすために重要になります。
昨今ではコロナが流行ってきたので、このような対応をしてくれる方は多くなりました。
実臨床では溶連菌感染症の方が少なくなった印象を実感しています。
まとめ
今回は溶連菌感染症のことについて、また診断や治療についてもお話しさせて頂きました。
ありふれた病気ではありますが、不十分な治療が行われていることもあるので、一つでも安心につながる知識を提供できたら幸いです。
参考文献:
・小児科における咽頭炎・扁桃炎:A群溶連菌感染症を中心に 口咽科 23:1;11~16,2010
下痢が止まらない!?黒い!?原因や症状が出た時の対処法

便は健康のバロメーターです。体調が崩れ、お腹の調子が悪くなると、下痢を起こしやすくなります。
下痢をすると、からだに力が入らず頭もぼんやりしますし、トイレの不安で外出がままならない….なんてことも。
このようなつらい状態からは、少しでも早く解放されたいですよね。
そのままにしておくと怖い病気など重症化する可能性もあります。
今回は、そんな辛い下痢の原因や正しい対処法について紹介します。
下痢症状の原因の正体について

一口に下痢といっても軽いものから重いものまであり、黒いものが出てくる時など症状はたくさんあります。
休日診療・夜間診療に行くべきか、あくる日の朝まで様子をみていいものか、迷われることも多いですよね。
まず、下痢症状がいつから発生しているかで急性下痢と慢性下痢に分かれます。
概ね4週間が急性と慢性を分けるひとつの目安となります。
急性下痢の場合はほとんどウイルス性腸炎で、自然軽快することがほとんどです。
- 急性下痢・・・2週間落ち着く下痢。ほとんどがウイルス性。
- 慢性下痢・・・4週間以上続く下痢
関連記事:大人の胃腸炎の症状を改善する方法|嘔吐や下痢の原因
急性下痢の原因
急性下痢の多くは感染性胃腸炎であり、大半がウイルスによるものと言われています。
感染性胃腸炎は、大きく分けてウイルス性胃腸炎と細菌性胃腸炎があります。
ウイルス性胃腸炎
ウイルス性腸炎は嘔吐下痢症などとも言われております。
よく知られているウイルスにはロタウイルス、 アデノウイルス、 アストロウイル ス、 ノロウイルス、 サッポロウイルスなどがあります。
どちらかというと冬場に多い感染症です。
ウイルスに対して抗菌薬は効果がありませんので、対症療法として鎮痛剤、制吐剤や整腸剤を使用することになります。
細菌性胃腸炎
一方、 細菌性腸炎は食中毒などといわれ、夏場に多い感染症です。
カンピロバクター(加熱不十分な鶏肉、牛レバーなど)、サルモネラ(牛肉、鶏肉、卵、魚など)や腸管毒素原性大腸菌が最もポピュラーです。
意外かもしれませんが、細菌性の場合でもほとんどは抗菌薬を使用しません。
抗菌薬を使用しなくても改善する場合がほとんどだからです。
さらに、高齢者や免疫力が弱っている方に抗菌薬を使用すると菌抗体現象(大腸の常在菌が抗菌薬により死滅し、通常繁殖しない病原体が増殖すること)が起こり、クロストリジウム・ディフィシル腸炎という特殊な腸炎が起こることもあるので、抗菌薬は安易に使うべきではありません。
ただしカンピロバクターの場合など腹痛や血便など症状が重くなるケースには抗菌薬を使うこともあります。
これは病院で便の細菌検査をすることで判別できます。
慢性下痢の原因

慢性下痢で最も多いのが過敏性腸症候群です。
主にストレスにより大腸の過剰な蠕動(ぜんどう)が引き起こされる
ことが原因であり、ストレスの軽減や生活習慣の改善が必要です。
| 「過去3か月、1か月につき3日以上にわたって腹痛や腹部不快感がある」「排便により症状が改善する」「排便頻度や便の形状が変化する」 |
といった症状に当てはまる方は過敏性腸症候群である可能性が高いです。
他に遺伝的な疾患と考えられている潰瘍性大腸炎やクローン病があります。
血便や体重減少を伴う慢性下痢で、血縁者にも同様の疾患を患っている方がいる場合はその可能性があります。
専門的な診察や治療が必要ですので、必ず病院を受診してください。
他に稀なケースとしては慢性膵炎による脂肪消化不全による下痢、胃薬が体に合わず起こる下痢もあります。
また、便秘に対して下剤を使用している方の場合、下剤の種類が体に合わない・服用量が多いことが原因で逆に下痢になってしまっていることもあります。
いずれのケースにしても、まずはバイタルサインの測定と医師による診察で重篤度を判断することが最も重要です。
下痢のタイプ分類
外因性下痢と内因性下痢、急性下痢と慢性下痢消化管での水分出納バランスからみると、下痢は以下の4つに大別できます。
腸からの水分吸収が妨げられる「浸透圧性下痢」
食べた物の浸透圧(水分を引き付ける力)が高いと、腸で水分がきちんと吸収されないまま排便されるため、下痢になります。
牛乳を飲むとおなかを壊す乳糖不耐症の下痢も、これに当てはまります。
糖分の消化吸収が 良くないときや、人工甘味料を摂り過ぎたときなどに起こります。
腸からの水分分泌量が増える「分泌性下痢」
腸は水分を吸収するだけでなく、腸液などの水分の分泌もしています。
その分泌量が多いと当然、 便の中の水分が多くなり下痢になります。
このようなことが起きる原因としては、腸に入った細菌 による毒素やホルモンの影響など、いろいろあります。
腸の通過時間が短くなる「ぜん動運動性下痢」
腸は、食べた物を口側から肛門側に移動させるために、ぜん動運動を繰り返しています。
ぜん動運動下痢の 「浸透圧性下痢」と 「分泌性下痢 腸液」が活発すぎると、食べた物が短時間で腸を通過してしまい、水分の吸収が不十分になって下痢になります。
過敏性腸症候群や甲状腺の病気(バセドウ病)などが該当します。
炎症により滲出液が増える「滲出性下痢」
腸に炎症があると、そこから血液成分や細胞内の液体などが滲み出て、便の水分量を増やします。
また、腸からの水分吸収が低下することも関係してきます。
クローン病や潰瘍性大腸炎などが該当します。
これとは別に、原因がからだの外から入ってきた物にあるのか(外因性)、それとも、からだの中で起きたことなのか(内因性)、という分け方もできます。
例えば、暴飲暴食による下痢や食中毒による下痢は「外因性の下痢」ですし、過敏性腸症候群などは「内因性の下痢」です。
また、急に始まって短期間で治まる「急性の下痢」と、 長く続く「慢性の下痢」という分け方もあります。
一般に、急性の下痢は外因性、慢性の下痢は内因性です。
下痢の原因チェックリスト

下痢になったら、まずはその原因を確かめましょう。
原因により対処法は異なるため2、3日前から症状が起こる前後の思いあたる原因を探りましょう。
以下のチェックリストをご活用ください。
食あたり
| 賞味期限切れ食品を食べた 調理して時間の経った料理を食べた 生もの・半生食(刺身、生カキ、生野菜、牛肉、鶏肉、卵など)を食べた お弁当やサンドイッチを食べた 旅行先の水道水、硬度の高い飲料水などいつもと違う飲み水を飲んだ 旅行先で氷の入った飲み物を飲んだ 水分を摂りすぎた ビール・お酒を飲みすぎた |
水あたり
| 脂肪分・糖分の多い食べ物(揚げ物、焼肉、牛乳、ケーキ、リンゴジュースなど)を食べすぎた 刺激の強い食べ物・飲み物(コーヒー、炭酸飲料など)を食べた 香辛料の多い料理を食べた 普段食べたことのない食べ物・飲み物を摂取した |
ストレス
| 精神的なストレス(学校・会社に行く前、試験・受験・会議・面接などの大切なイベント前など)を抱えている 身体の冷やす(冷房のかけすぎ、気温の変化)ことがあった |
その他
| 薬(抗生物質など)の服用 牛乳や乳製品の摂取 風邪(おなかの風邪) 過敏性腸症候群(IBS) 腸自体の炎症や腫瘍(クローン病、潰瘍性大腸炎等)などの器質的な疾患 |
該当なし
| どれにも該当しない場合や原因がわからない場合は、 症状をチェック |
関連記事:吐き気がみられる腹痛で病院を受診する目安は?考えられる原因や対処方法
下痢の症状別の対処法

下痢の症状別に対処法をご紹介いたします。
下痢症状|微熱や高熱寒気がある場合
急性腸炎で微熱を伴うことは多いですが、特に高熱が出た場合はノロウイルスによる腸炎が考えられます。
冬期に多いとされていますが、年間通じて報告されています。
牡蠣などの二枚貝のほか、サラダやサンドイッチのような非加熱食品、またノロウイルスに感染している人の便や吐物にも含まれており、二次感染を起こしやすいのも特徴です。
ノロウイルスは迅速キットを使って便を検査することで診断が可能です。
ただし保険適応が3歳未満もしくは65歳以上に限られており、その他の年齢の方が受ける場合は自費となります。
(悪性疾患の診断を受けている方、臓器移植後の方、その他免疫不全状態と診断されている方はその限りではありません。)
なお、ノロウイルスには特効薬といえるものはありませんので、解熱剤や制吐剤、整腸剤の内服による対症療法がメインとなります。
下痢症状|3日以上続いて止まらない場合
ウイルス性腸炎でも細菌性腸炎でも、多くの場合は数日で自然に軽快します。
その間は解熱剤や制吐剤、整腸剤の内服による対症療法を行います。
ただし下痢があまりにもひどい場合、乳幼児やもともと衰弱している高齢者は脱水症、電解質異常(体内の塩分やミネラルバランスの喪失)が起きることがあります。
その場合は、電解質や糖分を含んだ点滴をしてもらうのが望ましいです。
なお下痢がひどいからと言って、止痢剤(下痢を止める薬)を積極的に使用することはありません。
下痢は細菌やウイルスを体外に排出しようとする、人間の体がもつ正常な防疫反応のひとつです。
無理に下痢を止めると病原体が体から排出されず、治るのが遅くなることがあります。
整腸剤で腸内の環境を整えつつ、失った水分や電解質を経口摂取や点滴で補うことが重要です。
下痢が黒い場合の解説と対処法
下痢の便が黒い場合は消化管出血の可能性あります。
血液に含まれるヘモグロビンという成分が胃酸などの消化液に混ざり酸化されることで黒くなることが原因です。
出血部位を特定するためには病院へ行って胃カメラ、大腸カメラを受ける必要があります。
便が黒い場合、第一に疑うのは上部消化管(食道や胃、十二指腸)からの出血ですが、慢性的な大腸からの出血で黒っぽくなることもあります。
潰瘍性大腸炎やクローン病のほか、大腸癌により便に血液が付着したり柔らかく細い便しか出ないようになることがあります。
診断のため可及的速やかに内視鏡検査を受ける必要があります。
黒い下痢症状|嘔吐もある場合
黒い下痢だけではなく嘔吐も伴う場合、食事も水分も摂取できず、薬を内服しても吐いてしまう状態は危険です。
脱水症状を起こしてしまうことがあります。
特に自分で症状を言えない乳幼児や高齢者の脱水症状は判断が難しいです。
乳幼児の場合は、
- 明らかにぐったりしている
- 泣いても涙が出ていない
- おしっこが出ていない
- 水分も飲めない、飲んでも吐く
- 大泉門(頭の頂部にある頭蓋骨の隙間)が凹んでいる
といったものが脱水症の特徴的な所見になります。
このようなとき、ミルクや水分をがんばって飲ませてしまいがちですが、胃腸炎で消化管の機能が低下しているときは一気に飲ませても吐いてしまうことが多いです。
そのため少量・頻回の摂取が有効です。
少しずつ水分(可能であれば経口補水液やスポーツドリンク等)を摂取し、制吐剤や整腸剤を内服して安静にしていただくのが第一です。
それでも改善しない場合は病院で点滴をしてもらうのが望ましいでしょう。
関連記事:子どもが急に手を動かさなくなった!?小児の肘内障について
下痢の症状…もしかしてガン?

大腸がんになると、下痢だけでなく便秘、血便や腹痛、便が細くなるなどの自覚症状が現れることもあります。
ただ、これらは大腸がんが進行してからの症状なので、早期発見がカギとなります。
そのためには、定期的な健康診断を受けることが何よりも重要です。
下痢が黒い!?症状が出た時の対処法|まとめ
このように一言で下痢と言っても診療は多岐にわたります。
多くの場合は対症療法と水分の補給で様子をみていただいて大丈夫です。
ただし、まれに重症化することもありますので、ご心配な方は医療機関を受診されることをおすすめします。
おたふく風邪は大人でもかかる?熱が出ないケースもある?

おたふく風邪は、一般的に子供の感染症として知られていますが、実際には大人も感染する可能性があります。
本記事では、おたふく風邪について詳しく説明し、大人がかかる場合の注意点や症状について解説します。
おたふく風邪は大人でもかかる?
多くの方がおたふく風邪を子供の病気と認識していますが、実際には免疫力が不十分なら大人も感染する可能性があります。
特に未感染の成人がおたふくかぜにかかるとムンプス難聴や精巣炎、卵巣炎などの合併症を引き起こし重症化することもあるため注意が必要です。
関連記事:おたふく風邪の初期症状は?原因や感染経路、合併症について解説
そもそもおたふく風邪とは?

おたふく風邪は、おたふく風ウイルス(ムンプスウイルス)によって引き起こされる感染症です。
主に耳下腺の腫れや発熱などの症状が特徴で、耳下腺の腫れによって口を開けることが困難になり食事を摂ることができなくなる場合もあります。
感染経路として、感染者の唾液やせきなどが飛ぶことで感染する飛沫感染と、感染者と食器などの共有やドアノブから感染する接触感染があります。
おたふく風邪の症状
2~3週間の潜伏期間を経て、以下などの症状が現れ始めます。
- 耳のすぐ前方下方向にある耳下腺、顎のえら辺りにある顎下線、あごにある舌下腺など唾液腺の腫れ
- ものを飲み込むときの痛み
- 発熱を伴う場合もある
- 頭痛
- 関節痛
- 倦怠感
おたふくかぜの症状は一般的に軽症ですが、合併症のリスクがあります。
合併症については後ほど詳しく解説します。
関連記事:熱が上がったり下がったりする原因や対処法を大人と子供に分けて解説
おたふく風邪の初期症状は?

おたふく風邪の初期症状としては、首の痛みや頭痛、軽度の発熱が現れることがあります。
耳下腺の腫れは片側から腫れることが多く、1~2日ほど経過した後に、反対側の耳下腺も腫れて両側が腫れることが多くあります。
首の痛みや、頭痛、軽度の発熱などのおたふく風邪の初期症状があった場合は、早めの診察を受けることが重要です。
大人がかかると危険な理由とは?
大人がおたふく風邪にかかると、合併症のリスクが高まります。
一番多いのがウイルス性髄膜炎で、報告によって頻度にばらつきがありますが30~50人に1人くらいの確率で合併します。
発熱と強くてしつこい頭痛、嘔吐が1週間ほど続くのが特徴です。
命にかかわることは滅多になく、自然に治りますが辛い症状です。
他にも、睾丸炎や卵巣炎、難聴などの深刻な合併症が発生する可能性があります。
また、妊婦が感染すると胎児に影響を与えるリスクもあります。
おたふく風邪で熱が出ないことがある?

おたふく風邪に感染した場合でも、必ずしも熱が出るわけではありません。
一部の患者の方では、軽度の症状や全身症状のみが現れることがあります。
しかし、症状の重さは個人差がありますので、病状が疑われる場合は医師の診察を受けることが重要です。
まとめ
おたふく風邪は、子供だけでなく大人も感染する可能性があります。
感染初期から発症前の数日間に最も伝染性が高まるため、早めの診断と治療が重要です。
特に大人の場合は合併症のリスクが高まるため、注意が必要です。
疑わしい症状がある場合は、早めに医師の診察を受けるようにしましょう。
参考文献
水下痢の原因とは?腹痛がないのに止まらないのはなぜ?

水のような便、いわゆる水下痢が出ることはありませんか?
下痢がすぐ治まるなら問題ありませんが、一週間以上続いたり、水下痢が頻繁に起こる場合、潜在的な疾患の可能性があります。
今回は、水下痢の概要や、原因、腹痛はないが水下痢が止まらないのはなぜなのかなどについて詳しく解説していきます。水下痢とは

水下痢とは、便が通常よりも水っぽく、ほぼ液体の状態の下痢です。
頻繁に排便が発生する傾向にあります。
水下痢の主な原因としては、以下などがあります。
- 食物中の細菌(大腸菌やサルモネラなど)
- ウイルス(ノロウイルスやロタウイルスなど)
- 寄生虫
- 食物中毒
症状としては、頻繁な下痢や、脱水症状、腹痛、腹部不快感などがあります。
関連記事:食べ過ぎて気持ち悪い時の対処法や原因を解説!次の日の過ごし方は?
水下痢の原因は?

水下痢の原因をそれぞれ解説していきます。
食べ過ぎ

脂っこい食べ物や大量の食物を一度に摂ると、腸の運動が促進され、水分が過剰に腸から排泄されることがあります。
これは食べ過ぎによる急激な腸の反応に起因するもので、短期的な下痢の原因となります。
ただし、個人差があり、食べ過ぎによる水下痢が必ずしもすべての人に当てはまるわけではありません。
過度の飲酒

アルコールは直接的に腸の運動を刺激し、また腸の吸収機能を妨げることがあるので、注意が必要です。
これにより、飲酒が過度に行われた場合、腸が通常より速く動いてしまい、水分の吸収が不十分になり、水分が過剰に便として排泄されることがあります。
刺激物の摂取

辛い食べ物やコーヒー・エナジードリンクなどのカフェインが多く含まれているものは、腸の運動を刺激し、水下痢の症状を引き起こすことがあります。
ストレス

ストレスは腸の運動を促進し、腸内微生物のバランスを崩すことがあり、これが水下痢の原因となります。
また、免疫反応やストレスホルモンの変化も関与し、腸の炎症や水分の異常な分泌を引き起こす可能性があるので、注意が必要です。
これらの生理学的な変化は個人差がありますが、慢性的なストレスが水下痢を誘発することがあります。
ウイルス・細菌感染
細菌、ウイルス、寄生虫などが腸に感染することがあり、これが水下痢を引き起こす原因です。
食物や水からの感染がよく見られます。
ノロウイルスやロタウイルスなどのウイルス、大腸菌、サルモネラ、カンピロバクターなどの細菌が一般的な原因です。
これらの微生物が腸内で増殖し、炎症を引き起こすことで、水下痢の症状が発生します。
感染が続く場合は医師に相談が必要で、予防には適切な食品安全対策と手洗いが重要です。
薬剤の副作用

特定の薬物や抗生物質の使用によって、腸内のバランスが崩れ水下痢が発生することがあります。
炎症性腸疾患

炎症性腸疾患も水下痢の原因となる可能性があります。
炎症性腸疾患には、クローン病と潰瘍性大腸炎が含まれます。
これらの疾患は慢性的な炎症が腸管に起こるもので、その結果として下痢、腹痛、発熱などの症状が現れることがあります。
関連記事:腹痛が起こる・続く原因のまとめ|緊急性の高い痛みの特徴も解説
水下痢が止まらないけど腹痛なし?原因は?

「水下痢は続くが、腹痛はない」という状態の原因は、過敏性腸症候群やFODMAPの摂取が考えられます。
過敏性腸症候群
過敏性腸症候群は今でもはっきりとした原因が分かっていませんが、食生活を改善することで、症状の緩和が可能です。
また、それだけで改善が難しい場合は、薬物療法も検討されます。
日常生活で解消する方法には以下などがあります。
これらを心掛けましょう。
- 1日3食を規則正しく食べる
- お酒を控える
- ストレスを溜めない
- 充分な睡眠をとる
FODMAP
近年の研究で、身体に良さそうな食べ物が過敏性腸症候群を悪化させるということが判明しました。
この食べ物のことを「FODMAP(フォドマップ)」と言います。
FODMAPとは、小腸で吸収されにくく、大腸で発酵しやすい糖質の総称です。
Fermentable(発酵性)、Oligosaccharides(オリゴ糖)、Disaccharides(二糖類)、Monosaccharides(単糖類)、Polyols(ポリオール)の頭文字からとっています。
過敏性腸症候群の患者様によっては、低FODMAP食が有効な場合もあります。
低FODMAP食を摂取することで、過敏性腸症候群の症状が緩和されることが海外で報告されています。
おならと思ったら水下痢だったときに考えられる原因は?

「おならかと思ったら水下痢だった」という場合は、どんな原因が隠れているのでしょうか。
便が漏れることを「便失禁」と言います。
便失禁は、肛門括約筋という筋肉が関係しています。
では、便が排出されるしくみから見ていきましょう。
食物は口から胃、小腸を経て大腸に移動し、そこで水分や栄養素が吸収され、食物は固くなります。
大腸で水分が吸収された後、残った物質は糞便として形成されます。
これは主に水、細菌、未消化の食物、腸内細菌の死骸などです。
形成された糞便は大腸を通り、直腸に移動します。
直腸は糞便を一時的に保管する場所であり、腸の収縮や拡張により糞便が押し込まれます。
直腸に蓄積された糞便が一定の量に達すると、これが神経刺激を生じ、排便を促すのです。
この刺激は便意として感じられます。
便意が感じられると、肛門括約筋が緩むことで肛門が開き、排便が行われます。
この肛門括約筋が衰えにより弱くなったり、損傷したりすると失禁する可能性があり、注意が必要です。
肛門括約筋が衰えるのは、加齢です。
肛門を締める力が加齢によって弱くなることで、便失禁を起こします。
高齢者や介護が必要な人に多いとされています。
下痢の場合だと、腸の刺激が強く、水っぽいのでより漏れやすい状態と言えるでしょう。
また、分娩や痔、さらには大腸がんなどの肛門や直腸の病気及びその手術後に肛門括約筋が損傷すると、失禁しやすくなります。
その他に、過敏性腸症候群や糖尿病の病気でも便失禁を起こす可能性があり、注意が必要です。
関連記事:下痢を出し切る方法はある?原因や種類、対処法について解説
水下痢を出し切る方法はある?

下痢を出し切る方法はありません。
下痢は多くの場合、数日で自然に治まります。
脱水症状にならないためにも水分補給をしっかりと行い、消化の良い食事をすることと安静にすることを心掛けましょう。
また、下痢止めは基本的に使用しないほうがいいです。
下痢は有害物質を排出する防御反応であるため、下痢止めで下痢を止めてしまうのは逆効果となります。
整腸剤などの薬を補助的に使用し、自然治癒することを待ちましょう。
しかし、慢性的に下痢が続く場合は、重大な病気が隠れている可能性もありますので、大腸カメラや便培養検査などの検査を行って調べる必要があります。
まとめ
今回は、水下痢の概要や、原因、腹痛はないが水下痢が止まらないのはなぜなのかなどについて解説しました。
水下痢の主な原因は、食物中の細菌、ウイルス、寄生虫、食物中毒などです。
腹痛はないけど、水下痢が止まらないという場合は、過敏性腸症候群などの可能性があります。
また、慢性的に下痢が続く場合は、重大な病気が隠れていることがあります。
そのような場合には、検査をする必要があるので、まずは医療機関を受診しましょう。
参考文献
下痢(水下痢)が続く(生理中は下痢になりやすい?)|宇都宮消化器・内視鏡内科クリニック
元気なのに水っぽい下痢が続く原因|草加市の内視鏡内科|草加駅前内視鏡内科クリニック
熱が上がったり下がったりする原因や対処法を大人と子供に分けて解説

熱が一度下がった後に再び発熱した経験はありませんか?
熱が上がったり、下がったりする場合は、感染症や別の病気が隠れている可能性があります。
今回はそんな熱が上がったり、下がったりする原因について、大人と子供にわけて解説します!
その他、対処法や病院受診の目安などについても解説していますので、是非最後までご覧にいただき、参考にしていただけたら幸いです。
熱が上がったり下がったりするときに考えられる原因

発熱してすぐは症状が乏しく検査をしても原因が分からないことも多いです。
そのため熱が出てもしばらくは様子をみてもよいでしょう。
しかし、発熱を繰り返している場合は、何らかの病気が隠れている可能性があるため注意が必要です。
適切な対応ができるように、発熱を繰り返す原因や対処法について説明します。
大人

大人の方が発熱を繰り返す場合は以下の疾患が考えられます。
似たような症状を認める場合は病院受診しましょう。
感染症
感染症は、病原体(ウイルス、細菌、真菌、寄生虫など)によって引き起こされる疾患です。
病原体は、体内に侵入し、増殖することで身体に影響を及ぼします。
感染症は以下などのさまざまな方法で広がります。
- 空気中の飛沫感染
- 接触感染
- 水や食物を介した感染
- 昆虫や動物を介した感染
感染症の例としては、風邪、インフルエンザ、肺炎、HIV/AIDS、結核、腸管感染症(例えば、サルモネラや大腸菌によるもの)、そして最近ではCOVID-19などがあります。
これらの病気は、体温が通常よりも高くなり、それによって炎症や症状が現れます。
一般的な発熱を繰り返す感染症は以下などがあります。
| 尿路感染症(UTI) | 膀胱や尿路に細菌が感染することで引き起こされる病気です。発熱、頻尿、腹部痛などの症状が現れることがあります。 |
| 呼吸器感染症 | 風邪やインフルエンザなど、ウイルスや細菌によって引き起こされる呼吸器系の感染症です。発熱、咳、鼻水、喉の痛みなどが一般的な症状です。 |
| 結核 | 結核菌によって引き起こされる感染症で、肺以外の臓器にも感染が及ぶことがあります。発熱、体重減少、慢性的な咳などが特徴です。 |
| HIV/AIDS | HIV感染症によって免疫系が弱まり、さまざまな感染症が発症することがあります。発熱、慢性的な疲労感、体重減少などが現れることがあります。 |
これらの感染症は、医師による適切な診断と治療が必要です。
適切な抗生物質、抗ウイルス薬、またはその他の治療法が、症状の軽減や完治に向けて用いられることがあります。
予防策としては、手洗いやマスクの着用、適切な予防接種、衛生的な環境の維持などが重要です。
とくに高齢者、抗がん剤やステロイド使用中の感染症にかかりやすい方はさらなる注意が必要です。
関連記事:感染症の分類や種類を簡単解説|なぜコロナは5類になったの?
膠原病
膠原病は、免疫系の異常によって引き起こされる一群の疾患を指します。
膠原病では、免疫系が身体の結合組織である膠原繊維に攻撃を仕掛けるため、さまざまな組織や臓器に影響を及ぼすことがあります。
主な膠原病にはいくつかの種類があり、その中には以下のようなものがあります。
| 全身性エリテマトーデス(SLE) | 最も一般的な膠原病で、皮膚、関節、腎臓、心臓など全身に炎症を引き起こすことがあります。 |
| 硬化性多発性動脈炎(PAN) | 血管を攻撃し、その結果、血流に問題を引き起こすことがあります。 |
| 強皮症(スクレロダーマ) | 皮膚や内臓の結合組織に硬化や線維化を引き起こす疾患です。 |
| ループス腎炎 | SLEによって腎臓に影響を及ぼすもので、腎臓機能の低下を招くことがあります。 |
これらの病気は、症状や影響する部位によって異なります。
膠原病はよくなったり悪くなったりを繰り返す慢性の病気であり、以下などが一般的な症状です。
- 関節の痛みや腫れ
- 皮膚の変化
- 疲労感
- 発熱
治療法は症状や病態によって異なりますが、ストロイドなどの免疫抑制剤や抗炎症薬などが使われることがあります。
ただし、病気の進行具合によって、治療法や管理方法も変わってきます。
悪性腫瘍
悪性腫瘍は癌や白血病などのことです。
癌細胞は異常な速さで増殖し、身体の正常な機能を妨げることがあります。
悪性腫瘍による発熱は、腫瘍が身体の免疫系に影響を与えたり、炎症を引き起こしたりする結果として生じることがあります。
悪性腫瘍による発熱は、その癌のタイプや進行状況によって異なることがあります。
一般的な症状としては次のようなものが挙げられます。
| 持続的な発熱 | 通常の体温よりも高い体温が継続的に続くことがあります。特にがんが進行している場合や、関連する合併症がある場合によく見られます。 |
| 発熱と他の症状の関連 | 発熱が他の症状と一緒に現れることがあります。例えば、疲労感、体重減少、食欲不振、夜間の発汗などが同時に現れることがあります。 |
| 発熱の周期性 | 一部の悪性腫瘍による発熱は、周期的に現れたり、特定の時間帯に増加したりすることがあります。 |
| 治療による発熱 | がん治療中に発熱が起こることもあります。例えば、化学療法や放射線療法の副作用として発熱が現れることがあります。 |
これらの症状は個人によって異なる可能性があります。
悪性腫瘍による発熱は、通常の感染症による発熱とは異なる原因によって引き起こされることがあります。
子ども

小児が発熱を繰り返す理由はさまざまです。
いくつかの一般的な疾患や状態を挙げてみましょう。
| 感染症 | 小児が最もよく経験する発熱の原因は感染症です。風邪、インフルエンザ、扁桃炎、中耳炎、尿路感染症などがあります。これらの感染症は発熱と共に、咳、鼻水、喉の痛み、腹痛、下痢などの症状を引き起こすことがあります。 |
| 自己免疫疾患 | いくつかの自己免疫疾患は、小児の発熱を引き起こす可能性があります。例えば、全身性エリテマトーデス(SLE)や関節リウマチなどです。発疹や関節痛、日光過敏などの症状をきたします。 |
| アレルギーや過敏症 | 特定の食品アレルギー、環境アレルギー、または他の過敏症が発熱を引き起こすことがあります。 |
| 炎症性疾患 | 小児の間で代表的な疾患として川崎病があります。高熱、全身の発疹、唇や舌が赤くなったり、目が充血したり、指が腫れたり、首のリンパ節が腫れたりと色々な症状をきたします。 |
これらの状態は、適切な治療や管理が必要な場合があります。
特に、小児が持続的な発熱を経験している場合は、医師に相談して適切な検査や診断を受けることが重要です。
関連記事:子供がインフルエンザになった時の親の対応|風邪や似ている病気との違いについても解説
子どもの方が大人よりも発熱を繰り返しやすい?

子どもが大人より発熱を繰り返す理由として以下の二点が考えられます。
未熟な免疫系
子供の免疫系はまだ発達途中であり、成熟していないため、病原体に対する抵抗力が大人よりも弱いことがあります。
これにより、子供は感染症によって熱を繰り返しやすい傾向があります。
頻繁な感染
子供は日常的に新しい病原体と接触し、それにさらされることが多いため、感染のリスクが高くなります。
幼稚園や学校などで他の子供たちと接する機会が多いこともその一因です。
ただ小児は感染を繰り返すことで新しい病原体への免疫を獲得していきます。
そのため免疫系が成熟するにつれて、成長するにつれて熱を繰り返す頻度は減少します。
熱が上がったり下がったりするときの対処法

比較的活気があり食欲もある場合は、それほど心配はいりません。
熱や症状が落ち着いてくるようであれば自宅にて安静して様子を見てもいいと思われます。
自宅での過ごし方ですが、まずは布団に入って体を温めましょう。
入浴については気分が悪くなければ入っても良いですが、湯冷めしないように気を付けましょう。
また、食事は麺類やおかゆなど消化のいいものを摂取しましょう。
関連記事:【喉の痛みや熱】子供が溶連菌感染症になったときはどうする?学校や保育園は休むべき?
熱が上がったり下がったりするときは解熱剤を飲み続けるべき?

熱があるからといって解熱剤を毎回内服する必要はありません。
むしろ熱があるということは体が病原体と戦っている反応です。
また発熱してすぐに内服したとしても熱が下がらないことも多くあります。
解熱剤は熱を下げる目的よりむしろ体を楽にして、その間にご飯を食べたり、睡眠をとったりして回復する目的として使用してください。
そのため、熱があっても、ある程度食欲があって元気もあるのであれば必ずしも内服する必要性はありません。
関連記事:【医師監修】解熱剤が効かない?解熱剤の種類と使うタイミング、効果や副作用について
熱が上がったり下がったりするときは早めの受診を

早めに受診した方がいい場合
発熱が3日以上続く場合は、ただの風邪ではないことが多いので病院受診しましょう。
また以下が続くなどの症状がある場合も病院受診しましょう。
- 元気がない
- 食欲がない
- トイレの回数が少ない
- 夜寝れない
- 嘔吐や頭痛
- 腹痛
すぐに病院受診した方がいい場合
以下の場合はすぐに病院受診しましょう。
- 意識障害
- けいれんをきたしている場合
- 生後3ヶ月未満の発熱
- ぐったりして全く食事が取れていない場合
- 呼吸がいつも通りできないほどしんどい
まとめ
熱が上がったり下がったりすることは小児、大人関わらずよく見られる症状です。
ただ症状がひどかったり、発熱以外の症状が見られたり、いつまでも発熱が長引くようであれば風邪ではなく、ほかの疾患による可能性が考えられます。
倦怠感がある場合や食欲がない場合は医療機関の受診をおすすめします。




