BLOGブログ
熱中症で熱がでることはある?熱以外の症状や風邪との違いを解説
夏の暑い日に体調を崩し、発熱した時「これは熱中症?それとも風邪?」と迷った経験はありませんか。
熱中症は命に関わる可能性がある緊急性の高い病気であり、適切な判断と迅速な対応が重要です。
本記事では、熱中症による発熱のメカニズムから、風邪との見分け方、年齢別の注意点まで、医学的根拠に基づいて詳しく解説します。
正しい知識を身につけて、自分や大切な人の健康を守りましょう。
Contents
熱中症で熱が出ることはある?
結論から言うと、熱中症でも発熱することがあります。
特に重症化した熱中症では、体温が40℃以上まで上昇することもあり、これは「熱射病」と呼ばれる最も危険な状態です。
熱中症による発熱は、溶連菌やインフルエンザなど細菌感染症・ウイルス感染症とは根本的に異なるメカニズムで起こります。
通常の体温調節システム
- 暑い環境下で体温が上昇すると、汗をかいて体表面から熱を放散
- 皮膚の血管が拡張し、体内の熱を外に逃がす
- 脳の視床下部が体温調節中枢として機能し、体温を一定に保つ
熱中症での体温調節の破綻
- 高温多湿な環境に長時間いることで、大量の発汗により体内の水分と塩分が失われる
- 脱水状態になると、発汗による冷却機能が低下
- 体内に熱がこもり、体温調節機能が破綻
- 結果、体温が異常に上昇し、40℃を超える高熱が出ることがある
この状態は「うつ熱」と呼ばれ、体が自力で体温を下げられなくなった危険な状態です。
熱中症の熱以外の主な症状
熱中症は発熱だけでなく、様々な症状が現れます。
重症度によって症状が異なるため、早期発見が重要です。
めまいや立ちくらみ
初期症状として特に急に立ち上がった時や、長時間立っていた時に最も多く見られる症状です。
暑さによる血管拡張と脱水により、脳への血流が一時的に低下することで起こります。
強い倦怠感
「だるい」「疲れが取れない」といった全身の倦怠感は、熱中症の典型的な症状です。
体内の電解質バランスが崩れることで、筋肉や神経の正常な機能が妨げられ、極度の疲労感を感じます。
筋肉痛やけいれん
大量の発汗により、ナトリウムなどの電解質が失われることでふくらはぎや太ももの筋肉が突然つることがあります。
運動中や運動後に起こりやすい症状です。
汗のかき方の異常
熱中症の進行に伴い、汗のかき方に変化が現れます。
| 初期 | 大量の発汗 |
| 中期 | 汗が出にくくなる、べたべたした汗 |
| 重症 | 全く汗が出なくなる(発汗停止) |
汗が出なくなった状態は、体温調節機能が完全に破綻したサインで、緊急治療が必要です。
吐き気・嘔吐
脱水により消化管への血流が低下し、胃腸の機能が低下することで、吐き気や嘔吐、食欲不振が現れることがあります。
水分を摂ろうとしても吐いてしまう場合は、点滴治療が必要になります。
意識障害や反応の低下
重症化すると以下のような症状が現れます。
- 呼びかけへの反応が鈍い
- 言動がおかしい、会話がかみ合わない
- まっすぐ歩けない、ふらつく
- 意識がもうろうとする
- けいれん発作
これらの症状は脳へダメージが及ぶこともあるため、直ちに救急車を呼び、適切な治療を受ける必要があります。
熱中症の発熱と風邪の違い
熱中症と風邪・ウイルス感染による発熱を見分けることは、適切な対処のために重要です。
以下の表で主な違いをまとめました。
| 比較項目 | 熱中症 | 風邪・ウイルス感染 |
| 発熱のタイミング | 暑い環境にいた直後〜数時間以内 | 数日かけて徐々に症状が現れる |
| 体温の上がり方 | 急激に上昇(40℃以上になることも) | 段階的に上昇(通常38〜39℃程度) |
| 他の主な症状 | めまい、頭痛、吐き気、筋肉痛 | 咳、鼻水、のどの痛み、関節痛 |
| 発症前の環境 | 高温多湿な環境、激しい運動 | 季節や環境に関係なく発症 |
| 対応の緊急性 | 緊急性が高い(重症化すると命に関わる) | 通常は安静で回復(重症化は稀) |
発熱のタイミング
熱中症の場合、暑い環境にいた直後から数時間以内に急激に体調が悪化します。屋外作業やスポーツ中、またはその直後に症状が現れることが特徴的です。
風邪などの場合、ウイルスに感染してから1〜3日の潜伏期間を経て、徐々に症状が現れます。朝起きた時に「なんとなく調子が悪い」という形で始まることが多いです。
体温の上がり方
熱中症は、体温調節機能の破綻により、短時間で40℃以上の高熱になることがあります。解熱剤を使っても下がりにくいのが特徴です。
風邪は、体の免疫反応として発熱するため、通常は38〜39℃程度で、解熱剤が効きやすいです。
併発する症状
熱中症では、呼吸器症状(咳、鼻水、のどの痛み)はありません。代わりに、皮膚の乾燥、顔面紅潮、頻脈などが見られます。
風邪の場合、呼吸器症状が主体で、咳、鼻水、のどの痛みなどが発熱と同時に現れます。
発症前の環境
熱中症の場合、必ず暑い環境や脱水を引き起こす状況(運動、作業、サウナなど)があります。室内でもエアコンを使用していない場合は発症リスクがあります。
風邪は、季節や環境に関係なく、人との接触によって感染します。
対応の緊急性
熱中症は、重症化すると多臓器不全を引き起こし、命に関わります。早急な冷却と水分補給が必要で、改善しない場合は救急搬送が必要です。
風邪は、多くの場合、安静と対症療法で自然に回復します。ただし、高齢者や基礎疾患がある方は重症化に注意が必要です。
関連記事:発熱で風邪以外に考えられる原因|トイレが近くなるのはなぜ?
熱中症で熱が出た時の対処法
熱中症による発熱を確認したら、以下の手順で速やかに対処しましょう。
初期対応の良し悪しが、その後の回復を大きく左右します。
涼しい場所へ移動
最優先で行うこと
- 直射日光の当たらない日陰や、エアコンの効いた室内へ移動
- 屋外で移動が困難な場合は、木陰や建物の陰を探す
- 車内にいる場合は、エアコンを最大にして冷やす
風通しの良い場所を選び、可能であれば扇風機やうちわで風を送ります。
衣服を緩める
体温を下げやすくする工夫
- ネクタイやベルトを外し、ボタンを開ける
- 靴や靴下を脱ぐ
- 不要な上着は脱がせる
- きつい下着やアクセサリーも外す
体表面から熱を放散しやすくすることが重要です。
身体を冷やす
効果的な冷却方法
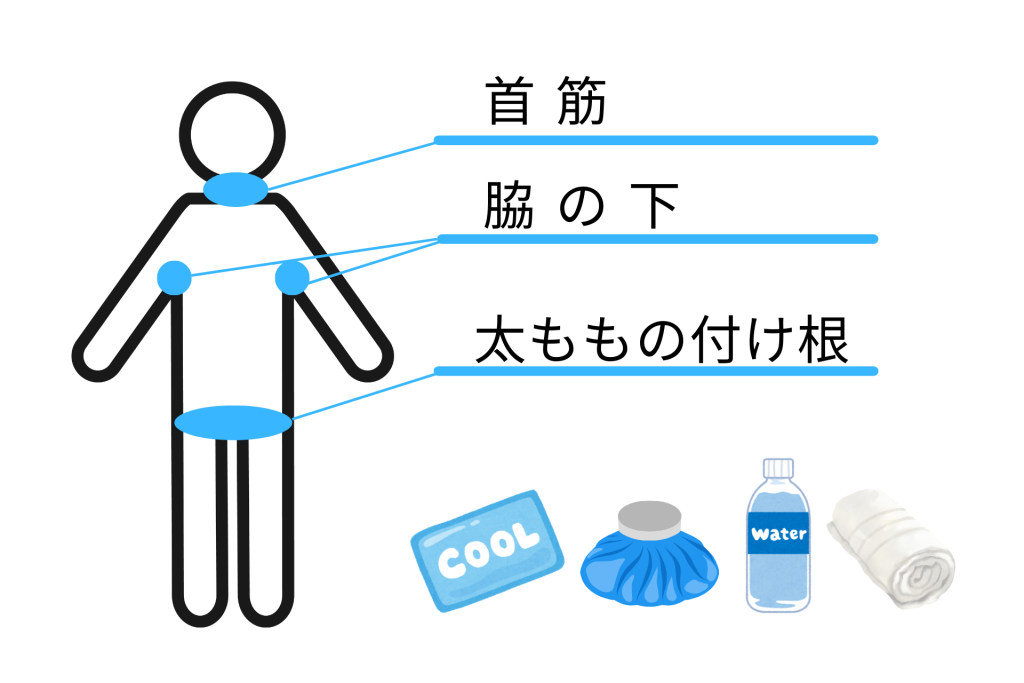
- 冷やす部位:首筋、脇の下、太ももの付け根(大きな血管が通る場所)
- 冷却材:保冷剤、氷のう、冷たいペットボトル、濡れタオル
- 全身冷却:霧吹きで水をかけながら、うちわや扇風機で風を送る
- 注意点:冷やしすぎによる低体温症を防ぐため、震えが出たら一時中断
氷水に全身を浸けるのは医療機関でのみ行う処置です。家庭では部分冷却を中心に行いましょう。
水分補給
スポーツドリンクや経口補水液(OS-1など)を一気に飲まず、少量ずつこまめに摂取しましょう。
水分補給は、15分ごとに100〜200ml程度を目安にしてください。
アルコール、カフェイン飲料は利尿作用があるため避けてください。
意識がはっきりしていて、吐き気がない場合のみ経口摂取を行います。
関連記事:脱水症状に気を付けよう!原因や見分け方について解説!
安静にする
回復を促すために、仰向けに寝かせ、足を少し高くします。
吐き気がある場合は、誤嚥を防止するために横向きに寝かせましょう。
意識がもうろうとしている場合は、無理に動かさず、楽な姿勢で安静を保ちます。
医療機関の受診
以下の症状がある場合は、速やかに医療機関を受診してください。
- 体温が38.5℃以上ある
- 水分を自力で摂取できない
- 症状が1時間以上改善しない
- めまいや頭痛が強い
- 尿が出ない、または濃い色の尿が少量しか出ない
以下の症状は緊急事態です。
ためらわず119番通報してください。
- 意識がない、呼びかけに反応しない
- 体温が40℃以上
- けいれんを起こしている
- 呼吸が速く浅い、または不規則
- 歩けない、まっすぐ立てない
- 言動がおかしい、会話が成立しない
- 汗が全く出ていない状態で高熱がある
関連記事:熱中症の治し方や予防対策|熱射病や日射病との違いは?
熱中症による発熱時に気をつけたいこと
年齢や状況によって、熱中症のリスクや対処法が異なります。
特に注意が必要なポイントを解説します。
子どもの場合
子どもは、対応調節機能が未熟、かつ体重に対して体の表面積が大きく外気温の影響を受けやすく熱中症になりやすいと言えます。
また、遊びに夢中になってしまうことで水分補給を忘れがちになるので保護者の方がこまめに水分補給を促してあげるようにしましょう。
水分補給は30分ごとに、休息と一緒に設けることで熱中症を予防することができます。
また、通気性の良い服装と防止の着用も予防対策としておすすめです。
小さなお子様は、自分で体調不良をうまく伝えられないこともあるため様子を注意深く観察してあげてください。
ポイントは、汗のかき方や、機嫌の変化です。
機嫌の変化として注意すべきサインは以下などが挙げられます。
- いつもより元気がない、ぐったりしている
- おしっこの回数が減る、おむつが濡れない
- 泣いても涙が出ない
- 唇や舌が乾いている
また、注意すべき環境として、地面との距離が近いベビーカーや車内には要注意です。
夏場の社内は短時間であっても気温があがりやすく、命にもかかわる危険な環境です。
1分くらいという感覚で車内に放置することは絶対に避けてください。
高齢者の場合
高齢者は、温度感覚の低下に伴い暑さや喉の渇きを感じにくくなっています。
また、腎機能の低下や持病により服薬している薬の影響により脱水になりやすいです。
熱中症対策として時間を決めて定期的に水分補給するようにしましょう。1日に1.2L以上が目安です。
高齢者は、エアコンの使用を控えがちなので室温が28℃以下、湿度60%以下を維持できるようにエアコンを利用しましょう。
家族や近隣の人による声かけも重要な予防対策となります。
以下などの症状が現れた場合は、医療機関を受診してください。
- 普段と様子が違う(反応が鈍い、会話がかみ合わない)
- 食欲がない日が続く
- トイレの回数が極端に少ない
- 皮膚の張りがなくなる(手の甲をつまんで離しても戻りが遅い)
暑いと食欲も落ちやすくなりますが、食事から摂れる水分や塩分が減少することで熱中症になることもあります。
適切な気温・湿度管理や水分補給はもちろんですが、栄養バランスの取れた食事も重要です。
解熱剤の使用について
熱中症による発熱は、風邪の発熱とメカニズムが異なるため、解熱剤の効果は限定的です。
体温調節中枢には作用しますが、うつ熱状態の改善は期待できません。
熱中症による発熱は、まずは物理的冷却(体を冷やす)を最優先で行ってください。
脱水状態での解熱剤の使用は腎機能障害のリスクがあるため、使用する場合は、医師の指示に従い、十分な水分補給と併用しましょう。
やってはいけないこと
- 解熱剤だけに頼る
- アスピリン系の解熱剤を子どもに使用する
- 脱水状態で解熱剤を服用する
- 医師の診察を受けずに市販薬を連用する
千葉内科在宅・美容皮膚科クリニックでできること
- 熱中症かもしれないと感じたとき
- 暑い日が続いて体調に不安があるとき
- 高齢の家族の様子がいつもと違うとき
- 熱中症の既往があり、予防法を知りたいとき
上記に当てはまる場合、千葉内科在宅・美容皮膚科クリニックにお気軽にご相談ください。
症状に応じた適切な診察・治療、重症の場合は、適切な医療機関への紹介も行っています。
熱中症対策のご相談や生活習慣での予防方法のアドバイスも可能です。
まとめ
熱中症は単なる暑さによる体調不良ではなく、命に関わる可能性のある緊急疾患です。
特に発熱を伴う熱中症は重症化のサインであり、迅速な対応が求められます。
特に子どもや高齢者は、自分で体調管理が難しいため、周囲の見守りが大切です。
「おかしいな」と感じたら、早めに医療機関を受診することが、重症化を防ぐ最善の方法です。

千葉内科在宅・美容皮膚科クリニック 院長 辺土名 盛之(へんとな もりゆき)
経歴
- 三重大学医学部医学科 卒業
- 四日市羽津医療センター
- 西春内科・在宅クリニック
- 千葉内科在宅・美容皮膚科クリニック院長




